全髋关节置换术植入牛松质骨复合物治疗股骨头坏死的疗效及对bFGF、OPG与BMP-2影响
贺 鹏,管孟芹,夏 羿,贺 曦
(湖北省黄冈市黄州区人民医院骨科,黄冈 438000)
股骨头坏死(femur head necrosis,FHN)是临床上常见的骨科疾病,股骨头坏死的自行修复能力有限,常遗留软骨下骨坏死不能修复,约60%~80%将在1-5年内出现股骨头塌陷,其中多数将在2~3年内进展到需要进行人工关节置换的程度[1,2]。手术方式包括保留自身股骨头为主的修复重建手术和全髋关节置换术(total hip arthroplasty,THA)手术两大类,保留自身股骨头治疗仅适用于早中期患者[3,4]。股骨头坏死终末期患者股骨头严重塌陷,出现明显的关节疼痛和功能障碍,严重影响患者的工作与生活,只能选择全髋关节置换手术中青年股骨头坏死患者接受全髋关节置换术后,其髋关节活动强度与频率远远大于老年人,常规假体使用寿命难以满足要求,多数患者将面临二次翻修,与初次手术相比翻修手术难度大、并发症多、疗效不确定[5,6]。牛松质骨具有天然的多孔结构和较好的生物相容性,形态规则的微孔为其它细胞及新骨长入提供了良好的环境,且经过抗原处理后对机体本身没有抗原性[7]。本研究旨在探讨全髋关节置换术植入牛松质骨复合物治疗股骨头坏死的疗效及对bFGF、OPG与BMP-2影响。
1 资料与方法
1.1 患者一般资料选取2016年1月~2017年12月本院收治的80例股骨头坏死患者,随机为2 组:对照组(40例,人工全髋关节置换术)和观察组(40例,人工全髋关节置换术+牛松质骨复合物)。对照组:创伤性22 例,非创伤性18例;男 25 例,女15例;平均发病年龄(58.45±10.99)岁 。观察组 :创伤性 19 例,非创伤性21例 ;男 27 例,女 13 例 ;平均发病年龄(56.89±11.89)岁。2组患者性别、年龄、病因等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 患者手术治疗方法全麻观察组和对照组患者取标准侧卧位,患髋向上。采用后外侧切口,位于大转子的后缘,切口长度6~8cm,切开关节囊,锯断股骨颈,取出股骨头,切除髋臼盂唇及圆韧带残端,显露髋臼圆韧带窝并将其磨平,于外展 45°、前倾 20°位髋臼扩髓,放置假体试模,确认后植入人工髋臼假体。屈髋屈膝内收下垂内旋患肢,贴紧大转子内缘将股骨近端开髓,于前倾15°~ 20°位直视下递增扩髓,放置假体试模复位,植入人工股骨假体、复位。将患肢保持在45°外展、中立位。术后12 h皮下注射低分子量肝素纳40 mg,连续应用7d,以预防静脉栓塞。术后3周内绝对避免患髋做屈曲-内收-内旋的复合动作,防止关节后脱位。
观察组患者将BMP/牛松质骨复合物通过大转子骨道植入股骨头缺损区[7]。
1.3 观测指标
1.3.1 骨密度(BMD)测量应用Prodigy双能X射线骨密度仪(美国Datex-Ohmeda,Inc)检测患者腰椎2-4、股骨颈、股骨粗隆等骨密度。
骨代谢指标:检测患者治疗前后血清Ca2 +、血清骨钙素(OC)、Ⅰ型胶原羧基端肽β特殊序列(β-CTX)、血清骨硬化蛋白(SCL)水平。
1.3.2 患者手术情况 观察患者术后切口长度术中出血量及手术时间等。
1.3.3 临床疗效采用Harris评分评估术后6个月患者关节功能恢复情况,评分标准[5]:90~100分为优;80~89分为良;70~79分为中;低于70分为差。
1.4 ELISA检测血清bFGF、OPG与BMP-2含量采用酶联免疫吸附法(ELISA法)检测血清bFGF、OPG与BMP-2含量,试剂盒购于广州瑞博奥生物科技有限公司。每孔添加100μL样品和标准品,37℃反应90分钟,不洗,每孔添加100μL生物素标记抗体,37℃反应60分钟,0.01M TBS洗涤3次,每孔添加100μlABC,37℃反应30分钟,0.01M TBS洗涤5次,TMB37℃避光反应30分钟以内。
1.5 统计学方法采用SPSS 22.0软件进行数据处理,对数据行正态性和方差齐性检验,符合正态分布的计量资料,计量资料结果用均数±标准差表示,组间差异采用单因素方差分析和T检验。计数资料采用例数(%)表示,组间差异采用卡方检验,检验水准以P<0.05为差异,具有统计学意义。
2 结果
2.1 患者临床手术情况比较两组患者手术时间、输血比例比较无统计学差异(P>0.05),观察组患者住院天数、输血量明显低于对照组(P<0.05),见表1。

表1 患者临床手术情况比较
2.2 两组疗效比较观察组患者治疗后三个月Harris评分明显优于对照组(χ2=8.335,P=0.040),表 2。与治疗前相比,两组患者Harris各项目评分(疼痛、功能、畸形及关节活动度)及总分明显升高(P<0.05);与对照组治疗后相比,观察组患者治疗后Harris各项目评分及总分明显升高(P<0.05),见表3。

表2 两组Harris评分比较

表3 两组Harris评分项目比较
2.3 股骨头缺损区修复情况与治疗前相比,两组患者Ca2+水平、OC水平、BMD明显升高,β-CTX水平、SCL水平显著降低(P<0.05);与对照组治疗后相比,观察组患者治疗后Ca2+水平、OC水平、BMD明显升高,β-CTX水平、SCL水平显著降低(P<0.05),见表4。
2.4 血清bFGF、OPG与BMP-2含量检测结果治疗前相比,两组患者bFGF、OPG与BMP-2含量明显升高(P<0.05);与对照组治疗后相比,观察组患者治疗后bFGF、OPG与BMP-2含量明显升高(P<0.05),见表5。

表4 骨代谢指标水平比较
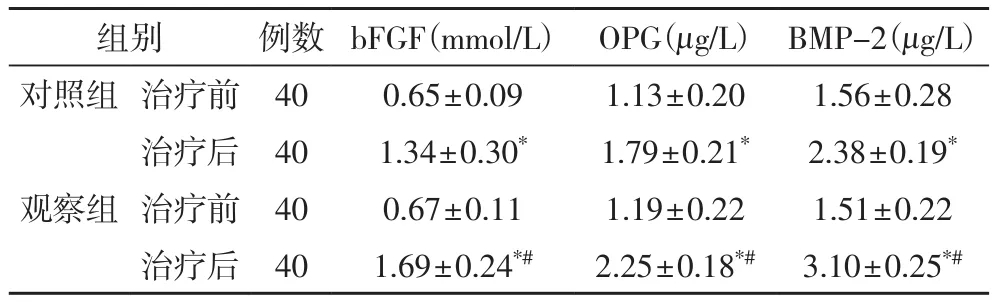
表5 血清bFGF、OPG与BMP-2含量检测结果
3 讨论
人工全髋关节置换术通过使股骨假体与髓臼假体进行有效匹配,从髋关节后部对短外旋肌群在股骨附着处松解,而达到重建髋关节功能,是目前治疗股骨头坏死的主要方法之一,但传统全髋关节置换术中需切开肌肉或用力牵拉、撬拨,对周边肌肉组织造成的创伤大,容易引起骨折、位置不当等并发症的发生[8,9]。股骨头坏死往往由于其软骨下死骨被肉芽组织填充而载荷能力下降,局部血管再生及骨形成、骨修复能力明显不足、骨量减少,同时骨髓组织中局部大量的巨噬细胞、单核细胞浸润,促使局部肉芽组织形成及纤维结缔组织产生,进而表现为骨髓组织纤维化[10]。
BMP/牛松质骨复合物有较强的成骨作用,作为治疗因子辅助植骨材料通过刺激成骨、促进坏死骨的吸收、进关节软骨修复、增加新生血管等,并可起到一定的机械支撑作用。主要是由于BMP具有成骨作用,BMP是诱导间充质细胞分化为成骨细胞和成软骨细胞,具有高效诱导成骨活性[11]。BMP-2还可增强 VEGF的表达来实现促新生血管生成。bFGF 可促进骨和软骨细胞蛋白质的合成和分化增殖,对骨髓基质细胞具有明显促增殖作用,可增强 BMP-2 的诱导成骨能力,促进骨修复,加速新骨形成过程[12,13]。bFGF也是一种强大的血管生长因子,具有促进新生血管形成的作用[14,15]。OPG是RANKL(破骨细胞分化因子)的诱导受体,通过与RANKL的结合减少破骨细胞的产生,OPG具有抗内皮细胞凋亡,促进血管内皮细胞成熟等作用[16]。本研究结果显示,观察组患者治疗后Harris各项目评分及总分明显高于对照组;观察组患者治疗后Ca2+水平、OC水平、BMD明显升高,β-CTX水平、SCL水平显著降低;说明全髋关节置换术植入牛松骨质复合物可有效治疗股骨头坏死,抑制患者体内骨吸收、减少骨量丢失,提高成骨细胞活性,促进骨形成,增加骨密度;并会增强股骨头局部自身的修复能力,加速软骨下坏死区由新生骨组织进行修复、替代,加强软骨的机械强度并预防软骨的塌陷。
可见,全髋关节置换术植入牛松质骨复合物治疗股骨头坏死的临床效果较好,提高bFGF、OPG与BMP-2水平,可明显促进患者骨关节的恢复,改善患者预后,值得临床推广应用。

