经鼻高流量氧疗与无创正压通气治疗COPD合并呼吸衰竭的Meta分析
刘 琴,谢湘梅,骆佳佳,罗阿兰,焦 凡,胡晓莹
(1.南昌大学a.第二附属医院呼吸与危重症医学科; b.第二附属医院护理部; c.研究生院医学部2018级,南昌330006; 2.江西中医药大学科技学院,南昌330004)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种严重危害人类健康的多发病。其病死率高,常反复发作,给患者带来极大的痛苦,影响患者的生活质量,造成较大的经济和社会负担[1-2]。慢阻肺急性加重(AECOPD)是指呼吸系统的急性恶化,常并发呼吸衰竭,是COPD患者住院和死亡的重要原因[3-4]。无创正压通气(non-invasive positive pressure ventilation,NPPV)是急性高碳酸血症和低氧性呼吸衰竭患者的一线干预措施,是治疗AECOPD的常规治疗方式[5]。但NPPV易导致患者面部皮肤损伤、鼻黏膜溃疡等并发症,患者耐受性差[6]。经鼻高流量氧疗(high flow nasal cannulae oxygen therapy,HFNC)是通过无需密封的鼻塞导管直接将一定氧浓度的空氧混合高流量气体输送给患者,其作为一种新型呼吸治疗手段,能改善患者缺氧状况,纠正CO2潴留,保障患者舒适,保障有效呼吸支持起着重要作用[7]。但也有学者[8]认为,HFNC的失败可能会导致插管延迟和较差的临床结局。因此,NPPV与HFNC在COPD合并呼吸衰竭患者的效果对比尚存在争议,本研究通过对国内外相关研究进行Meta分析,以期评价两者对COPD合并呼吸衰竭的疗效,为临床提供参考。
1 资料与方法
1.1 文献纳入与排除标准
纳入标准:1)研究对象符合COPD合并呼吸衰竭诊断标准,即未吸氧状态下动脉血氧分压(PaO2)<60 mmHg(8.0 kPa)和(或)动脉血二氧化碳分压(PaCO2)>50 mmHg(6.7 kPa)伴有呼吸频率增快、动脉血氧饱和度(SpO2)下降;2)研究设计为随机对照试验(RCT),患者性别不限,年龄≥18岁;3)试验组予HFNC,对照组予NPPV;4)评价指标包括但不限于PaO2、PaCO2、插管率、病死率、并发症发生率、住院时间等;5)中英文文献。
排除标准:1)文献所提供的信息不足,数据不完整或无法纳入分析;2)重复发表的文献。
1.2 检索策略
检索PubMed、Cochrane Library、Embase、CNKI、VIP、CBM、万方数据库。检索时限为建库至2019年12月。英文数据库以“high flow nasal cannulae/high flow nasal cannulae oxygen therapy/high flow oxygen therapy/high flow oxygen inhalation/high flux inhalation of oxygen/HFNC”“Noninvasive Ventilation/Non-invasive positive pressure ventilation/NPPV”“Chronic obstructive pulmonary disease/COPD”“Respiratory Insufficiency/Respiratory Failure”为检索词。中文数据库以“经鼻高流量氧疗/经鼻高流量吸氧”“无创正压通气”“慢性阻塞性肺疾病/慢阻肺”“呼吸衰竭”为检索词。
1.3 文献筛选和质量评价
由2名评价人员按照纳入与排除标准独立筛选文献、提取数据并交叉核对,意见不一致时与第3名有循证学习背景的研究者商讨后判定。文献质量评价:采用Cochrane偏倚风险评估工具,独立评估研究的偏倚风险情况,并交叉核对评价结果。评价内容包括:随机序列产生;分配方案隐藏;盲法实施;结果的盲法评价;结局数据的完整性;选择性报告研究结果;其他偏倚来源。
1.4 数据提取
由2名评价人员通过预提取表格独立提取数据,并进行交叉核对。提取的信息主要包括第一作者、发表年份、研究类型、患者基本情况、样本量及评价指标(PaO2、PaCO2、插管率、病死率、并发症发生率、住院时间)。
1.5 统计学方法
采用Revman 5.3软件进行分析,对研究资料进行异质性检验。如果各研究间存在异质性(P<0.1,I2≥50%),采用随机效应模型进行Meta分析;反之,采用固定效应模型进行Meta分析。对于计数资料,采用相对危险度(relative risk,RR)及其95%可信区间(95%CI)表示;计量资料若测量方法及单位完全相同时,以加权均数差(Weightedmean difference,WMD)进行合并;不完全相同时,采用标准化均数差(Standardized mean difference,SMD)进行合并。以P<0.05为差异有统计学意义。
2 结果
2.1 文献筛选及纳入文献情况
1)初检文献341篇,通过EndNote X7软件去重、手动去重获得文献281篇;2)阅读题目和摘要后初筛文献,获得71篇;3)阅读全文复筛后获得17篇,排除1篇研究类型不符合、1篇低质量、6篇找不到全文的文献,最终纳入9篇[9-17]文献进行合并分析(图1)。9篇文献中共700例患者,其中试验组361例、对照组339例,文献纳入流程见图1。纳入文献的基本特征见表1。

图1 文献筛选流程及结果
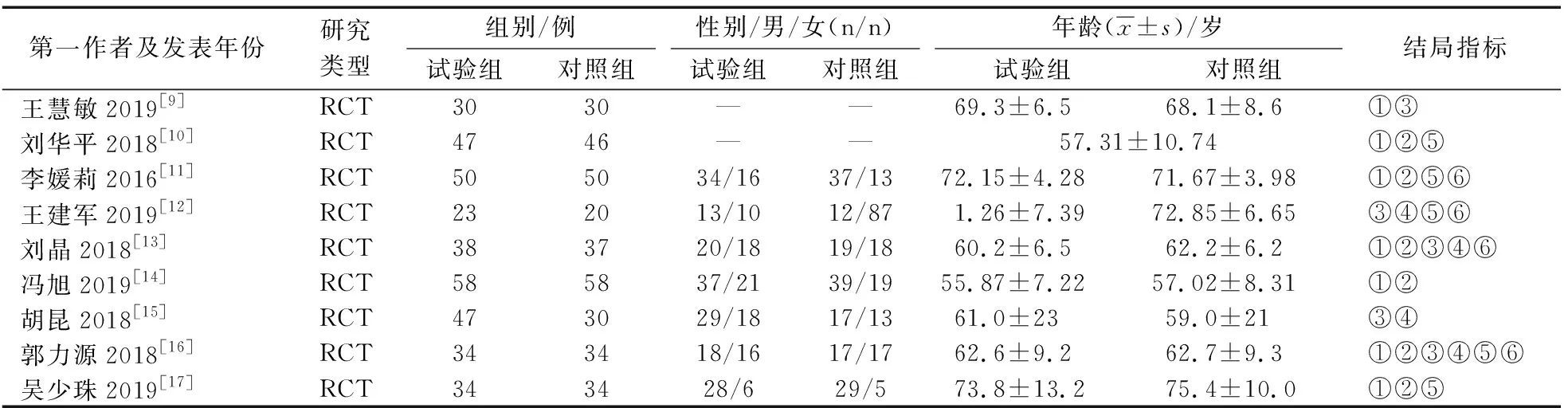
表1 纳入文献的基本特征
2.2 纳入文献质量评价
文献质量评价9篇文献为RCT。其中4篇文献交代了具体的方法,3篇[9-10,13]采用随机数字表,1篇[17]根据入院顺序奇偶进行分组,5篇[11-12,14-16]未介绍具体随机分组方法。9篇[9-17]文献均未描述随机序列分配隐藏及对受试者和研究者实施盲法的情况;由于本研究所评价的结局均为客观指标,因此是否对结局评价者实施盲法对结局评价不会有实质性影响,故而将该条目定义为低偏倚风险;纳入研究的数据完整。纳入研究的偏倚风险评估结果如图2所示。

图2 纳入研究的偏倚风险评估(n=9)
2.3 Meta分析结果
2.3.1 对PaO2的影响
7篇文献[9-11,13-14,16-17]报道了HFNC和NPPV对COPD呼吸衰竭患者PaO2的影响,各研究间存在异质性(P=0.05,I2=52%),采用随机效应模型进行分析。结果显示,2组PaO2比较差异无统计学意义[MD=1.17,95%CI=(-0.32~3.73),P=0.10]。见图3。

图3 2组PaO2的Meta分析
2.3.2 对PaCO2的影响
5篇文献[10-11,13-14,17]报道了HFNC和NPPV对COPD呼吸衰竭患者PaCO2的影响,各研究间无明显异质性(P=0.16,I2=42%),采用固定模型进行分析。结果显示,试验组PaCO2低于对照组[MD=-2.83,95%CI=(-4.28~-1.39),P=0.000 1]。见图4。

图4 2组PaCO2的Meta分析
2.3.3 对插管率的影响
5篇文献[9,12-13,15-16]报道了HFNC和NPPV对COPD呼吸衰竭患者插管率的影响,各研究间无明显异质性(P=0.84,I2=0%),采用固定效应模型进行分析。结果显示,2组插管率比较差异无统计学意义[RR=0.87,95%CI=(0.57~1.33),P=0.52]。见图5。
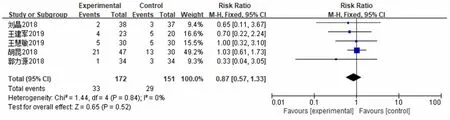
图5 2组插管率的Meta分析
2.3.4 对病死率的影响
4篇文献[12-13,15-16]报道了HFNC和NPPV对COPD呼吸衰竭患者病死率的影响,各研究间无异质性(P=0.63,I2=0%),采用固定效应模型进行分析。结果显示,2组病死率比较差异无统计学意义[RR=1.06,95%CI=(0.50~2.28),P=0.88]。见图6。
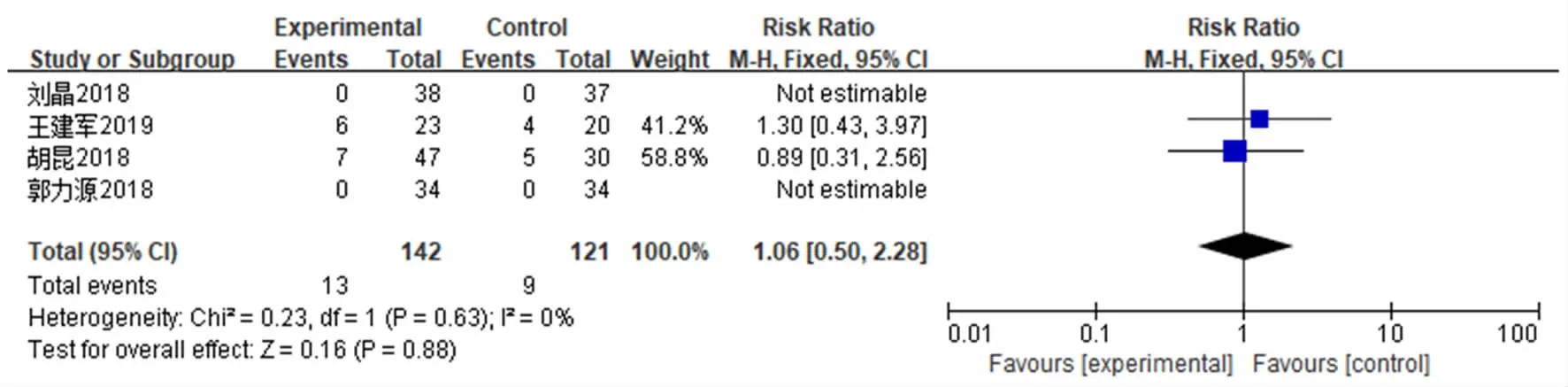
图6 2组病死率的Meta分析
2.3.5 对并发症发生率的影响
4篇文献[10,12,16-17]报道了HFNC和NPPV对COPD呼吸衰竭患者并发症发生率的影响,各研究间无异质性(P=0.57,I2=0%),采用固定效应模型进行分析。结果显示,试验组并发症发生率低于对照组[RR=0.20,95%CI=(0.13~0.32),P<0.000 01]。见图7。

图7 2组并发症发生率的Meta分析
2.3.6 对住院时间的影响
4项研究[11-13,16]报道了HFNC和NPPV对COPD呼吸衰竭患者住院时间的影响,各研究间存在异质性(P=0.07,I2=58%),采用随机效应模型进行分析。结果显示,2组住院时间比较差异无统计学意义[MD=-0.57,95%CI=(-1.76~0.61),P=0.34]。见图8。
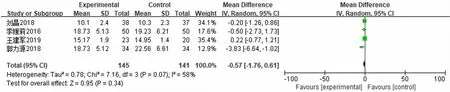
图8 2组住院时间的Meta分析
3 讨论
3.1 PaO2、PaCO2
本次Meta分析显示,HFNC和NPPV在改善COPD合并呼吸衰竭患者的PaO2方面差异没有统计学意义,在改善患者的PaCO2的效果较好。HFNC可提供流速2~60 L·min-1的气体流量,21%~100%的恒定氧浓度,输送37 ℃左右温度及相对湿度100%的空气。与标准鼻插管和面罩相比,HFNC提供高于自发吸气需求的气流以维持高水平吸入氧浓度(fraction of inspiration O2,FIO2),减少空间气体流失[18],发挥与NPPV相同的效果。另外,HFNC通过恒定、可调节的气体冲刷患者呼气末残留在鼻腔、口腔及咽部的解剖无效腔的气体,清除气道死腔[19],明显减少患者下次吸气时吸入CO2的含量,有效降低PaCO2[20]。
3.2 并发症发生率
本次Meta分析的并发症主要包括胃胀气、不耐受、面部压伤、口干、鼻黏膜损伤、支气管痉挛等,结果显示,HFNC并发症发生率低于NPPV,皮损、腹胀、口干、不耐受等并发症更少。STÉPHAN等[21]的多中心随机对照试验显示,接受HFNC和NPPV治疗的2组心胸外科术后患者中,接受NPPV治疗的患者24 h后皮损发生率更高。原因可能为HFNC提供恒温和恒湿的高流量氧,更符合人体生理情况下呼吸道的气体温度及湿度,降低医用干冷气体对上下呼吸道黏液纤毛系统功能和黏膜的影响。不仅满足患者主动吸气的需求,还能避免患者黏膜干燥疼痛,稀释患者的气道分泌物,有利于痰液排除,减轻患者的不适感[22-23]。接受NPPV治疗的患者因面罩与鼻面部紧密贴合,常出现压力不耐受、幽闭感;而空气泄漏会导致睡眠中断、通风减少和眼部刺激,且不正确的佩戴方式造成鼻面部皮肤破损、鼻腔干燥出血等[24]。
3.3 插管率、病死率和住院时间
本次Meta分析显示,HFNC和NPPV的插管率、病死率、住院时间相当,与HERNNDEZ等[25-26]结果一致。值得注意的是,HFNC产生的持续气道压力偏小,对于重度CO2潴留患者的疗效尚不确切,临床上主要应用轻中度呼吸衰竭的治疗,本次Meta分析纳入的患者也主要为COPD合并轻中度呼吸衰竭,对于Ⅱ型呼吸衰竭高危风险的患者,HFNC尚不能完全代替NPPV[27-28]。PISANI等[29]指出,NPPV主要是通过促进气体交换和减少呼吸肌做功作用于COPD并轻中度呼吸衰竭患者,初步数据显示HFNC在这方面的功能也不亚于NPPV,而且舒适度更高,因此HFNC可以在COPD加重患者的综合管理中发挥作用。
本研究存在以下不足:1)纳入的文献以国内为主;2)各研究干预周期及结果测量的时间不同;3)纳入患者的呼吸衰竭程度不同。这些不足可能导致本研究的结果出现一定的偏倚。
