早期肠内外营养支持对胃癌患者术后营养状况及预后的影响
罗念平 熊细娇 郑秀芳
江西省肿瘤医院,江西省南昌市 330029
胃癌是较为常见的消化系统恶性肿瘤之一,早期多数胃癌患者无明显特异性症状,晚期患者可出现贫血、消瘦、营养不良等表现[1-2]。目前治疗胃癌有效手段是手术切除,但由于多数胃癌患者合并消化道功能障碍,同时伴有不同程度的机体营养不良,术后禁食以及手术对机体造成伤害,导致患者营养不良程度进一步加重,影响术后恢复[3-4]。基于此,本文对我院收治的45例胃癌患者采取早期肠内外营养支持,旨在探讨其应用效果。具体信息如下。
1 资料与方法
1.1 一般资料 选择2017年6月—2019年6月我院收治的胃癌患者90例,按随机数字表法分为两组,各45例。纳入标准:年龄>40岁,经病理组织学检查确诊为胃癌[5],患者签署知情同意书。排除标准:严重意识障碍或精神疾病;术后复发或伴有转移癌患者;伴有凝血功能障碍。本研究获得医学伦理委员会审批同意。观察组中男27例,女18例;年龄51~67岁,平均年龄(58.64±3.43)岁;体重52~75kg,平均体重(58.64±2.13)kg;低分化癌18例,中分化癌17例,高分化癌10例;手术方式:远端胃癌根治术19例,根治性全胃切除术12例,根治性近端胃切除术14例。对照组中男23例,女22例;年龄52~68岁,平均年龄(58.87±3.24)岁;体重51~73kg,平均体重(58.79±2.08)kg;低分化癌16例,中分化癌15例,高分化癌14例;手术方式:远端胃癌根治术18例,根治性全胃切除术16例,根治性近端胃切除术11例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组给予肠外营养支持,手术后第1天使用留置中心静脉管输入葡萄糖及20%脂肪乳剂,热量为125kJ/(kg·d),脂∶糖比例为4∶6,使用8.5%18-复方氨基酸[乐凡命,生产企业:费森尤斯卡比华瑞制药有限公司,规格:500ml:57g(总氨基酸),批准文号:国药准字H10980032]补给氮源,氮量0.2g/(kg·d),热氮比为621kJ∶1g,同时补给微量元素、电解质及维生素等,将营养液加入3L袋中,配置好后立即使用,放置时间不宜超过24h,经外周静脉输注12h以上,连续应用7~10d。观察组在肠外营养支持基础上联合早期肠内营养支持,具体内容如下:(1)术后告知患者及家属鼻肠管肠内营养的目的、优点及注意事项等,消除患者恐惧、紧张心理,让其接受并配合置管。(2)手术后12h通过鼻肠营养管滴入糖盐水250ml 5%葡糖糖溶液或0.9%等渗盐水,维持鼻饲液温度在36~41℃,低速输注并维持24h;第2 天给予患者半量营养液,使用输液泵采取泵注方式匀速输入肠内营养混悬液能全力[生产企业:纽迪希亚制药(无锡)有限公司,规格:1.5kcal/ml,批准文号:国药准字H20030011]500~1 000ml,滴速以20~30ml/h为宜,最多不超过120ml/h,密切观察患者耐受情况,若患者无恶心、呕吐及腹泻等不适;可在术后第3天起全量使用能全力,遵循输液量由少到多、速度由慢到快、浓度由低到高的原则,依据患者耐受情况,酌情增减滴速及输注量,连续应用7~10d。(3)使用肠内营养管注意事项。每日更换营养袋及管道,每次暂停输注前,用20~50ml温开水冲洗管道,避免管道发生堵塞。将导管在患者鼻翼和同侧面颊处进行双固定,防止导管扭曲、滑脱;将患者床头抬高20°~30°,避免出现反流和误吸;密切观察患者口腔情况,使用4%碳酸氢钠、0.5%甲硝唑等溶液进行漱口,2次/d,避免口腔感染、真菌感染发生,并以冷开水轻轻擦拭鼻腔。(4)患者营养评估。定时检测患者尿淀粉酶、电解质、血清蛋白、血常规以及胆红素等,准确测量患者体重变化,记录24h出入量和排便量、次数,评价机体代谢情况,依据检查结果,及时调整肠内营养剂量。
1.3 观察指标 (1)营养状况:测定两组术后1d、7d的血清总蛋白、白蛋白以及前白蛋白。(2)预后:记录两组感染发生情况、肛门排气时间和术后住院时间。

2 结果
2.1 两组术后营养状况比较 两组术后1d血清总蛋白、白蛋白以及前白蛋白值比较,差异无统计学意义(P>0.05);观察组干预7d后血清总蛋白、白蛋白以及前白蛋白值均高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组术后营养状况比较
2.2 两组预后情况比较 观察组发生1例感染,发生率为2.22%(1/45);对照组发生8例感染,发生率为17.78%(8/45),两组感染发生率比较,差异有统计学意义(χ2=4.444,P=0.014);观察组干预后肛门排气时间和术后住院时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
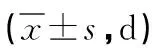
表2 两组肛门排气时间、住院时间情况比较
3 讨论
胃癌是源于胃黏膜上皮的恶性肿瘤,其常见转移途径有血行转移、直接浸润以及淋巴转移等,手术切除是治疗胃癌的常用方法[6-7]。但由于胃癌患者免疫功能较差,常合并不同程度的营养不良,术后免疫力下降更为严重,降低生活质量,影响预后,故而需实施早期营养干预以改善患者营养状况和预后[8-9]。
本文在术后24h内予以观察组胃癌术后患者肠内联合肠外营养支持,结果显示观察组干预7d后血清总蛋白、白蛋白以及前白蛋白值较高于对照组,且感染发生率低于对照组,肛门排气时间和术后住院时间均短于对照组,表明早期肠内外营养支持利于胃癌术后患者营养功能恢复和预后。分析原因在于手术给胃癌患者带来较大创伤性刺激,术后机体处于较高分解状态,加之术后消化道结构重建需要,常规性质的补液治疗难以满足患者机体对热量以及蛋白质的正常需求。胃癌术后患者常规采用肠外营养支持,但长期单纯的肠外营养支持可导致患者胃肠黏膜萎缩,进而致使患者出现机体免疫功能障碍、肠道功能异常等问题,加大感染风险,而尽早联合给予患者肠内营养支持治疗,保证营养充足摄入,能够调节正常菌群状况,进而改善机体免疫功能的抑制状态,防止细菌移位,从而利于改善肠道黏膜以及全身免疫功能;此外,早期肠内营养与肠外营养联合使用还能够有效减少患者的补液量,可促进胆囊收缩和胃肠道运动,增加内脏血液流量,减少循环系统负担,促进患者术后恢复[10]。
综上所述,胃癌术后患者采取早期肠内外营养支持,能够促进患者胃肠功能恢复,缩短肛门排气时间和住院时间,具有临床推广应用价值。

