新冠肺炎疫情期间内镜逆行胰胆管造影术的必要性和安全性
龚笑勇, 陈 胜, 任家俊, 叶 枫, 和志文, 刘远滨, 隋 亮
(1.上海交通大学医学院附属瑞金医院 a.外科,b.急诊科,上海 200025;2.云南省迪庆藏族自治州人民医院普外科,云南 迪庆州 香格里拉市 674400)
2019年底报道新型冠状病毒肺炎(新冠肺炎,COVID-19)确诊病例,此后短时间内我国其他地区及世界各国都陆续出现大量病例[1-3]。世界卫生组织总干事谭德塞宣布,当前新冠肺炎为全球大流行。为有效遏制疫情的蔓延,2020年1月23日国家卫健委发布1号公告,将新冠肺炎纳入传染病防治法规定的乙类传染病,并采取甲类传染病的预防、控制措施。2020年5月,美国约翰斯·霍普金斯大学发布的最新统计数据显示,疫情已波及188个国家和地区;累计确诊病例超过543万例,死亡病例逾34万例。其中我国累计84 095例,死亡病例 4 638 例[4]。
作为复杂内镜操作技术之一的内镜逆行胰胆管造影术 (endoscopic retrograde cholangiopancreatography,ERCP),是当前大部分胆胰管疾病诊断的金标准,并在其治疗过程中起重要作用[5-6]。本研究拟对1月17日至5月19日我院外科及急诊科收治的病人进行回顾性分析,并与去年同期进行对比,分析并归纳疫情期间开展ERCP的必要性及安全性。同时介绍我院在疫情期间开展ERCP治疗的经验体会。
资料与方法
一、门、急诊预防策略
自疫情爆发,我院采取严格的防控措施来阻断院内传播 (见图1)。每例门诊就诊病人及陪护家属,都需在病人通道入口处接受体温检测、流行病学调查以及临床症状筛查。任何疑似病例、密切接触者、可疑接触者第一时间被转送至发热门诊接受进一步筛查。在专科医师评估并认定有住院接受ERCP治疗的指征后,病人将首先接受胸部CT平扫检查,排除新冠肺炎感染可能[7]。急诊病人多伴有胆道感染所致体温升高,因此还需接受核酸检测及血清学抗体测定,同时在急诊接受原发病的对症治疗,排除新冠肺炎感染后方可收治入院。
二、专家团队建设
针对此次疫情的特殊性,我院在疫情爆发之初成立了ERCP专家诊疗团队,固定专人负责ERCP的日常诊疗。团队包括4位外科医师、2位急诊科医师以及4位手术室专科护士。该团队在过去10年间成功完成了超过5 000例ERCP。本研究所涉及的病例均由该团队全程负责治疗。
三、手术室管理策略
考虑到疫情暴发期间施行ERCP操作存在交叉感染的高风险,所有ERCP均被安排到具有独立通风系统的手术室内进行。手术室经过针对性改造后,划分为操作区(污染区)、半污染区以及清洁区(见图2)。操作人员首先在半污染区换上个人防护装置,而后进入操作区进行相关操作。操作结束后需在半污染区按序脱去防护装置,清洗双手后方可离开。手术记录和后台操作由专人在清洁区内完成。每例病人操作结束后,手术室均需行严格清洗消毒,并通风静置30 min以上。
四、医务人员个人防护策略
虽然上海属于疫情中、低风险地区,但因人口流动频繁,加之输入性疫情的影响,仍存在较高的疫情传播风险。因此,防护要求参照实验室生物安全二级标准。所有进入手术室参与操作的医务人员除穿戴ERCP所需防护装备外,还必须正确穿戴个人防护装置(见图3)。包括医用外科口罩或医用N95口罩、帽子、双层手套、护目镜或面罩、防护服、鞋套。
五、研究设计
本研究属于回顾性队列研究,收集2020年1月17日至5月19日新冠肺炎疫情期间,瑞金医院外科或急诊科收治的ERCP病例作为研究组。收治病例适应证如下:①确诊或怀疑急性胆道感染的病人,包括急性化脓性胆管炎、急性胆源性胰腺炎伴胆管炎等;②因胆道梗阻所致中、重度黄疸,肝功能异常或根治性手术前需尽快接受胆道引流的病人;③胆总管结石不伴急性胆道感染,但持续存在明显症状、体征的病人。收集资料包括病人的临床特征、收治指征,ERCP操作细节,并发症,住院时间,随访结果等。同时收集2019年同期的病人数据作为对照组。
六、ERCP操作
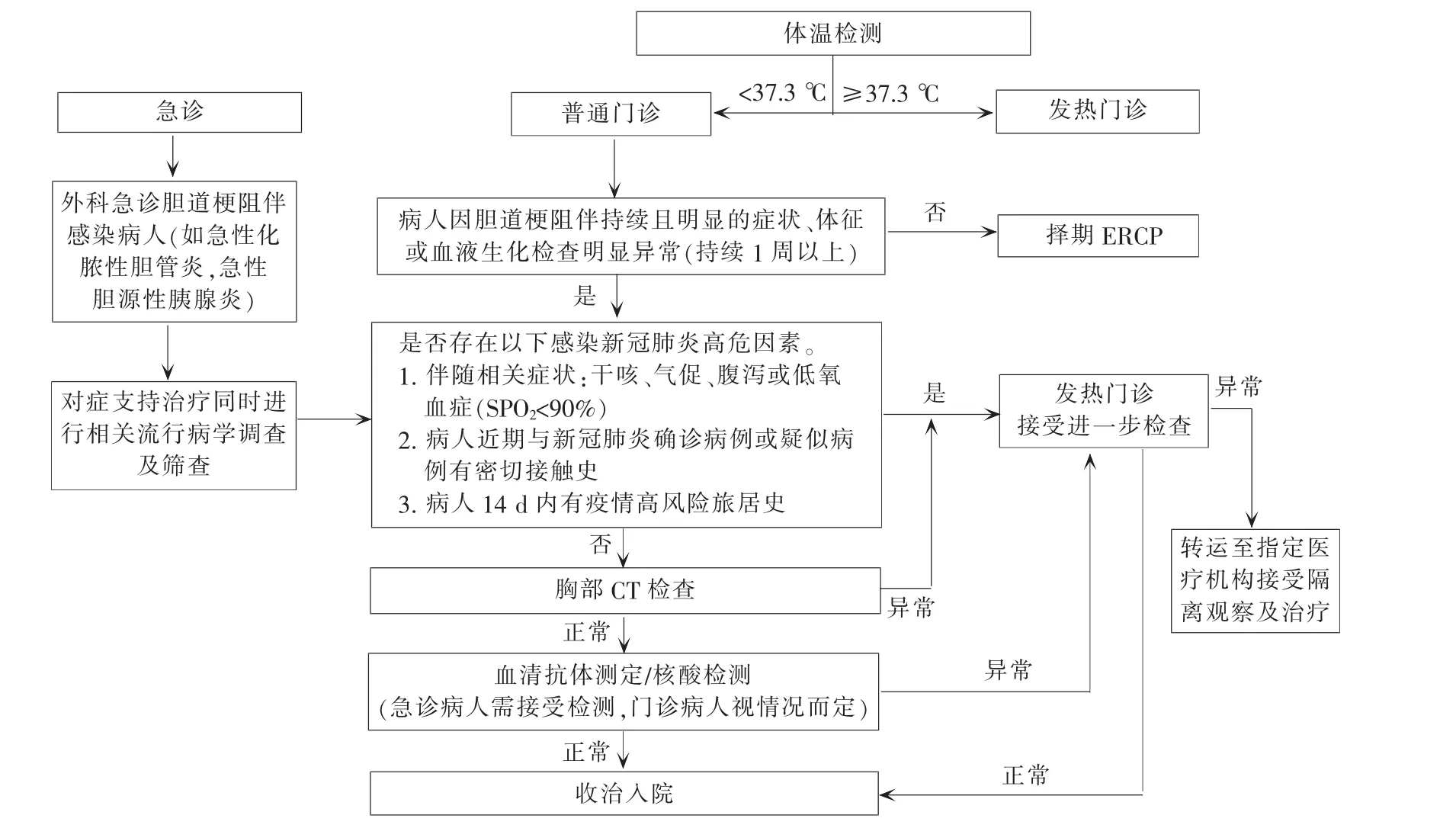
图1 新冠肺炎疫情期间外科门、急诊病人收治入院流程
图2 新冠肺炎疫情期间ERCP手术室空间的规划与管理
所有病人在接受治疗前均需签署ERCP及预防新冠肺炎的知情同意书。疫情期间我院为防控需要进行ERCP诊疗流程的优化。门诊病人入院后经由急诊绿色通道尽快完成术前检查,在入院72 h内完成术前评估并安排ERCP。为缩短手术时间,减少交叉感染机会,疫情期间尽量不做取石等复杂操作,主要通过放置塑料胆道支架进行胆道引流。对于选择性胆道插管困难的病例施行括约肌切开术。
七、统计学分析
采用SPSS 26.0统计软件进行数据分析。数据采用均数±标准差或例数(百分比)表示。符合正态分布的连续变量采用t检验做组间比较。分类变量采用χ2检验或Fisher精确检验作组间比较。P<0.05表示差异有统计学意义。
结 果
一、临床特征
疫情期间共收治174例,去年同期收治230例。病人的临床特征见表1。两组病人的年龄 (P=0.576)、性别(P=0.091)、病例来源(P=0.219)差异均无统计学意义。

图3 新冠肺炎疫情期间ERCP术者的个人防护装备穿戴
二、病因学分析
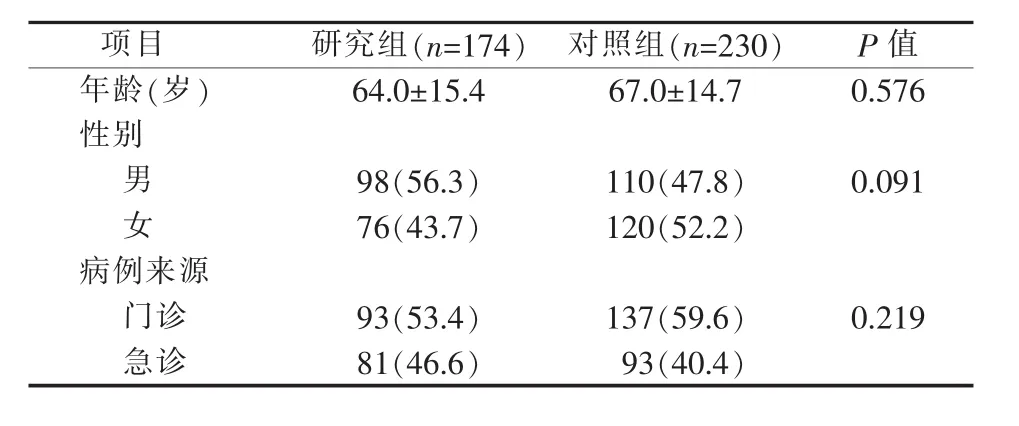
表1 临床资料[n(%)]
表2记录了两组病人的收治指征。疫情期间,经由急诊收治急性胆管炎75例(43.1%),其中合并急性胆源性胰腺炎8例(4.6%)。门诊收治胆管结石39例(22.4%),胆道恶性梗阻 52例(29.9%),良性狭窄6例(3.4%),择期二次ERCP病人2例(1.1%)。胆管结石病人均伴有持续腹痛及肝功能异常。对照组去年同期急诊收治急性胆管炎85例(37.0%),合并急性胆源性胰腺炎12例(5.2%)。门诊收治胆管结石65例(28.3%)。胆道恶性梗阻41例(17.8%),良性狭窄6例(2.6%),择期二次ERCP病人33例(14.3%)。与2019年同期相比,胆道恶性梗阻的收治比例显著增加(P=0.004),而择期二次ERCP明显降低(P<0.001),其余各项比较差异无统计学意义。
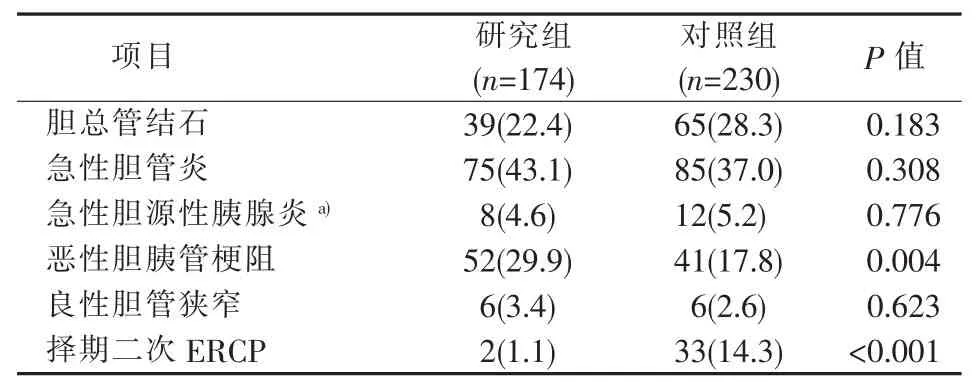
表2 收治病因分析[n(%)]
三、ERCP操作及诊疗经过
疫情期间,针对胆管结石病人,术中同期取石40例(35.7%),放置胆道支架69例(61.6%)。去年同期,术中同期取石92例(61.3%),放置胆道支架53例 (35.3%)。疫情期间取石比例显著低于以往(P<0.001),而胆道支架植入比例则明显升高 (P<0.001)。疫情期间总体胆道支架植入比例也显著高于去年同期(P=0.004)。两组间接受括约肌切开术的比例相似(P=0.419)。操作时间方面,疫情期间每台 ERCP 操作平均耗时(25.5±12.6) min,略短于对照组的 (31.1±14.4)min,两者差异无统计学意义(P=0.078)。研究组和对照组分别有6例和8例插管失败,差异无统计学意义。上述病例在ERCP术失败后及时接受补救性经皮肝穿刺胆道引流术(percuteneous transhepatic cholangio drainage,PTCD),术后均恢复良好。研究组和对照组分别发生ERCP术后胰腺炎7例(4.0%)和 10例(4.3%),术后出血4例(2.3%)和7例(3.0%),差异均无统计学意义(见表3)。以上病例均通过短期保守治疗后康复。研究期间无围术期死亡病例。
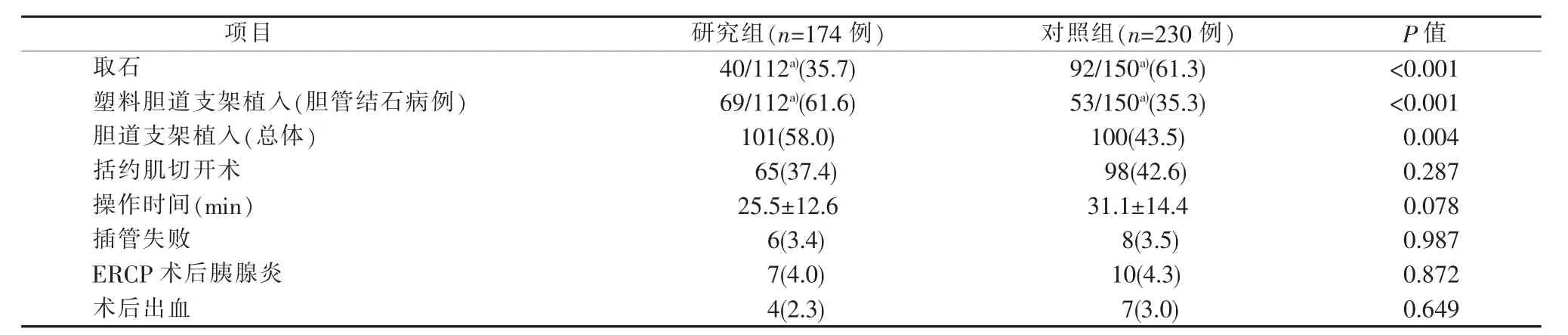
表3 ERCP诊疗数据[n(%)]
四、住院时间
表4所示为两组病人住院时间比较。疫情期间,病人的总体平均住院时间(4.7±1.7)d,显著低于对照组的(6.3±2.9)d(P=0.002)。 亚组分析显示,非急诊组、良性疾病组、恶性疾病组的结果类似。仅急诊组两者住院时间差异无统计学意义(P=0.148)。
表4 住院时间(d)(±s )
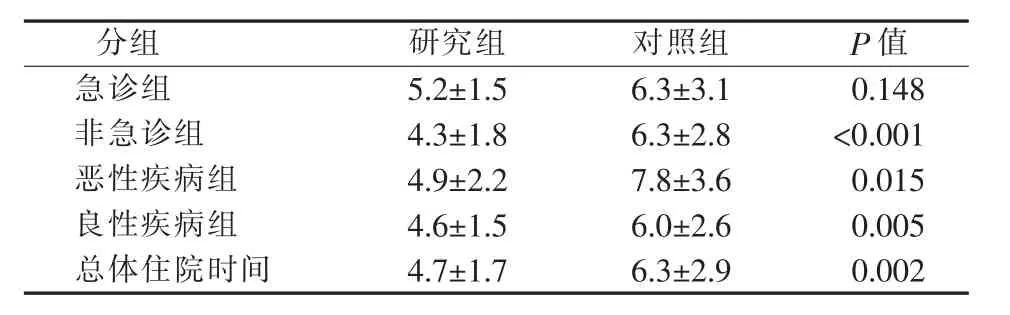
表4 住院时间(d)(±s )
分组 研究组 对照组 P值急诊组 5.2±1.5 6.3±3.1 0.148非急诊组 4.3±1.8 6.3±2.8 <0.001恶性疾病组 4.9±2.2 7.8±3.6 0.015良性疾病组 4.6±1.5 6.0±2.6 0.005总体住院时间 4.7±1.7 6.3±2.9 0.002
五、医患随访结果
研究组174例中,152例出院后接受电话随访14 d,22例因后续手术治疗住院超过14 d。所有病人随访期间均未发现感染新冠肺炎。参与诊疗团队的10位医务人员经核酸检测或血清学抗体检测,均未发现感染新冠肺炎。
讨 论
此次新冠肺炎疫情无论是规模还是危害,都超过了2003年的SARS疫情,并给当今全球卫生医疗系统带来巨大的压力和挑战。目前研究显示,新冠肺炎的主要传播途径包括呼吸道飞沫传播以及直接接触传播[1]。ERCP与大部分内镜操作类似,需在一个相对封闭的环境中进行,且操作过程中可能直接接触来自病人呼吸道、消化道的分泌物,属于当前疫情流行环境下的高风险操作。遵循《中华医学会消化内镜学分会在新型冠状病毒感染防控期间对消化内镜诊疗工作的指导意见》,大部分医疗机构内镜中心在1月底疫情暴发后就暂停了择期内镜诊疗项目。我院肝胆外科根据上述指导意见,结合收治病种的特点,制定了周详的ERCP诊疗流程。自疫情爆发至今,始终坚持在安全、可靠的保障措施下为各类需限期、急诊手术病人及部分择期手术病人施行ERCP。
自2019年底,由严重急性呼吸综合征冠状病毒2 (severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)所引起的新冠肺炎首次确诊以来,疫情迅速波及世界各地,至今全球每天新增病例仍呈现持续高位水平[2-4]。持续的疫情及大量的病人给卫生系统造成了巨大的负担,并迫使许多常规医疗操作不得不暂时取消或推迟。作为疫情期间高危操作项目之一,ERCP同样不可避免地受到影响。考虑到ERCP是目前胆胰疾病必不可少的诊治手段,疫情期间(包括在疫情高峰期),瑞金医院外科、急诊科及手术室互相配合,在执行严格防护措施的前提下,对确需及时接受治疗的病人持续提供ERCP诊疗服务。
ERCP操作中,由于术者与病人之间距离较近,加之操作中的刺激会导致病人呼吸道及消化道分泌物飞溅,存在较高的交叉感染可能[2]。因此,需制定严格的防护措施及管理策略,具体包括病人筛查管理、专家团队建设、手术室片区规划、操作设备和环境消毒以及合理佩戴个人防护装置等方面[8-9]。病人筛查管理从门、急诊开始,贯穿整个诊疗过程。每一例需接受ERCP治疗的病人都需行体温测量、流行病学调查、胸部CT检查,必要时加做血清抗体测定及核酸检测,同时在病人住院期间及离院后14 d由专人负责随访。为最大程度减少ERCP治疗期间医务人员的暴露风险,通过成立专家团队,由经验丰富且相对固定的医务人员,在接受新冠肺炎防护培训后负责整个疫情期间的ERCP诊疗工作。亚太消化内镜学会于2020年3月发布的针对新冠肺炎疫情期间内镜检查立场声明中给出同样的建议[10]。ERCP的开展应在具备独立通风系统的手术室内进行,若有条件可在负压手术室操作。手术室区域应合理设计并划分清洁区、半污染区和操作区。每例ERCP结束后,操作区域及相关器械都需行严格的清洗消毒,手术室建议静置通风30 min以上。参与ERCP操作的每位医务人员均需熟练掌握穿脱个人防护装置的技能,并在进出手术室时常规使用酒精洗手液消毒双手。
疫情期间ERCP的适应证也需作相应调整。急诊病人、恶性梗阻病人、具有明显症状和体征的门诊病人仍建议接受及时治疗,而其他择期ERCP则建议推迟,待疫情完全控制后另行安排。受此影响,研究期间接受ERCP治疗的病人较去年同期减少24%。其中大部分计划接受二次ERCP的择期病人被推迟入院。值得注意的是,疫情期间胆胰管恶性疾病病例数量较往常明显增多。一方面,可能是因为大量医疗机构内镜室关闭使得确有需要就医的病人相对集中;另一方面,在疫情初发时,病人就医顾虑较多且多地出行不便,可能导致病患积压。这一结果与朱亮等[11]关于疫情期间胃肠镜检查的研究结果相似。在门诊胆管结石病人和急诊胆道感染病人的收治方面,与去年同期相比并无明显差异。可见疫情期间,病人群体对ERCP的需求量并无显著变化。由此可见疫情期间开展ERCP治疗的重要性及必要性。
长时间在相对密闭环境中进行ERCP操作,不但易刺激病人的呼吸道、消化道,使分泌物增加,更有可能增加经气溶胶传播的可能。因此,在不影响疗效的前提下,应尽可能优化、简化ERCP操作,缩短整个手术时间。疫情期间开展ERCP的主要目的是缓解病症而非根治病因。对于胆管结石梗阻的病人,不求一次取尽结石,可放置胆管、胰管支架,达到通畅引流的目的。这一方法同样适用于其他各种原因引起的胆道梗阻病例。当插管困难或引流不满意时,可酌情采取括约肌切开或双支架引流等复杂操作。本研究发现,疫情期间胆道支架放置的比例远高于平时,简化操作使平均手术时间缩短5.6 min。虽与对照组相比,差异无统计学意义,但仍可认为减少了暴露时间,对降低疫情期间的交叉感染风险有一定作用。 此外,由于麻醉过程同样是高危操作[10],且会延长操作时间,因此疫情期间大部分ERCP均在病人清醒状态下实施,仅给予适当镇静、镇痛处理。
此外,疫情期间控制住院病例数量及密度也有助于降低院内交叉感染的风险[8]。本研究所有住院病人均间隔床位收治。所有病人在入院后尽快完成ERCP治疗。同时按照外科加速康复标准管理在院病人[12]。与去年同期相比,总体住院时间缩短了1.6 d,有效地减少病人院内交叉感染的机会。
作为一种新型传染病,对新冠肺炎的研究正在逐步深入,但目前对于这一疾病的认识尚存许多空白。本研究大部分病例来自上海地区。在本次疫情中,上海属于中、低风险地区,因此所采取的防范措施及研究结论更适用于同等风险地区。对于疫情中心以及高风险地区,医疗资源及病患负荷与中、低风险地区的情况截然不同,需更多的数据来分析并阐明开展ERCP的安全性及必要性。
综上所述,疫情期间病人群体对ERCP的需求与往常相似。作为胆胰管疾病诊治过程中的重要技术,ERCP仍具备很高的应用价值。对于中、低风险地区,在严格制定并执行防控新冠肺炎措施的前提下,开展ERCP诊疗服务是安全、有效的。通过诊疗流程及操作细节的优化、简化,可在保证疗效的前提下,有效降低发生院内交叉感染的风险。

