探讨血液透析超滤缓解重度肾病性水肿的临床效果及预后
赵晓琴


摘 要 目的:探讨与分析血液透析超滤缓解重度肾病性水肿的临床效果及预后。方法:选择 80例重度肾病性水肿患者为观察研究对象,将患者分为对照组(行常规方式治疗)和研究组(行血液透析超滤治疗)各40例,对比分析两组患者的临床疗效。结果:研究组中血白蛋白、血肌酐、尿素氮、尿蛋白、N-乙酰基-β-D-氨基葡萄糖苷酶、尿肾脏损伤分子-1、体质量水平较对照组更低,而尿量水平、不良症状缓解率更高(P<0.05)。结论:血液透析超滤缓解重度肾病性水肿效果显著,能够有效改善重度肾病性水肿症状和预后。
关键词 血液透析超滤 重度肾病性水肿 预后
中图分类号:R692.9; R459.5 文献标志码:B 文章编号:1006-1533(2020)15-0054-04
Exploration of the clinical effect and prognosis of hemodialysis ultrafiltration to relieve severe nephrotic edema
ZHAO Xiaoqin*
(Hemodialysis Room, the Central Hospital of Sanmenxia City, Henan Sanmenxia 472000, China)
ABSTRACT Objective: To explore and analyze the clinical effect and prognosis of hemodialysis ultrafiltration on relief of severe nephrotic edema. Methods: Eighty patients with severe nephrotic edema were selected as the subjects and divided into a control group (routine treatment) and a study group (hemodialysis ultrafiltration treatment) with 40 cases each. The clinical effects were compared between the two groups and analyzed. Results: The levels of serum albumin and creatinine, urea nitrogen, urine protein, urinary N-acetyl-β-D-glucosaminidase, urinary kidney injury molecule-1 and body weight were significantly lower while the urinary volume and the remission rate of adverse symptoms were significantly higher in the study group than the control group (P<0.05). Conclusion: Hemodialysis ultrafiltration has a significant effect on relief of severe nephrotic edema and can effectively improve its symptoms and prognosis.
KEY WORDS hemodialysis ultrafiltration; severe nephrotic edema; prognosis
腎病性水肿是指因肾脏原发性疾病所引起的全身性水肿,在临床中主要表现为浮肿、胸水、腹水等症状[1],尤其是重度肾病性水肿更易并发心力衰竭、肺水肿及多发性浆膜腔积液等并发症,使得治疗难度增大[2],对患者生命安全造成威胁。当前在临床中针对这一疾病除激素基础治疗方式外,间断血液透析超滤方式也开始得到普及;该治疗方式对于有效缓解患者水肿症状,进一步提高临床治疗效果有着积极作用。本研究主要针对血液透析超滤用于缓解重度肾病性水肿的临床效果及对肾病患者预后的影响进行深入的分析与讨论。
1 资料与方法
1.1 一般资料
选择我院自2016年11月—2018年11月收治的80例重度肾病性水肿患者,所有患者皆确诊为重度水肿(体质量增加20 kg及以上)或伴随大量腹水,且双侧胸腔积液;伴随呼吸受限、不能平卧等较为明显的心力衰竭指征;对照组中患者男22例、女18例,年龄25~60岁,平均年龄(42.5±17.5)岁,病程3~12个月,平均病程(8.0±4.0)个月,其中初次治疗者24例、经8~12周标准激素疗程治疗无效者16例,行常规方式治疗。研究组中患者男25例、女15例,年龄24~62岁,平均年龄(43.0±19.0)岁,病程4~10个月,平均病程(7.0±3.0)个月,初次治疗者28例、经8~12周标准激素疗程治疗无效者12例,在对照组的治疗基础上行血液透析超滤治疗。本研究所选择病例皆知情同意,临床资料完整,且经由我院伦理委员会批准;两组患者性别、年龄、病程及既往治疗情况等临床基线资料比较无较大差异性,无统计学意义(P>0.05,表1),具有可比性。
1.2 方法
对照组患者行常规方式治疗,给予患者甲基强的松龙(Pfizer Manufacturing Belgium NV,注册证号H20170197)120 mg与0.9%氯化钠100 ml混合后行静脉滴注,持续60 min;连续治疗5 d后给予患者泼尼松(天津天药药业股份有限公司,国药准字H12020201)50 mg口服治疗,并行降脂、抗凝与抑酸保护胃黏膜等对症支持治疗[3]。
研究组中患者在对照组的治疗基础上行血液透析超滤治疗,选择我院透析机,控制膜面积为1.3 m2左右,设置透析速度为480 ml/min,维持血流量为200 ml/min,推荐超滤量为1.8~2.4 kg;注意在治疗过程中确保其透析液温度与患者人体温度一致。重度肾病性水肿患者超滤维持每周2次,每次4 h,在患者日尿液量达到1 L后,可停止超滤;视患者改善进度,待其病情稳定,日尿液量接近1 L,可维持180 ml/min,超滤量为1.5~2.0 kg,每周2次,每次4~5 h;若患者治疗中伴随低血压症状,要适当降低超滤速度。两组患者的治疗均持续2周。
尿N-乙酰基-β-D-氨基葡萄糖苷酶(NAG)与尿肾脏损伤分子-1( KIM-1)水平的具体检测方法:采用酶一底物直接显色法测定,722RS型分光光度仪,波长400 nm处读取吸光值,正常值<16.5 U/L,超过则反映肾小管损伤;分别选择速率散射比浊、放射免疫、免疫电泳、固相荧光免疫及酶联免疫吸附试验等方式对其他临床指标进行检测。
1.3 判定标准
统计两组间患者的临床一般资料,例如性别、年龄及治疗情况等方面。
比较组间患者治疗前与治疗后1个月的临床各项指标变化情况,包括血白蛋白(Alb)、血肌酐(Scr)、尿素氮(BUN)、尿蛋白(UP)定量。
采用酶联免疫法法分析组间患者不同方式治疗前后的尿NAG与尿KIM-1水平变化。
治疗后1个月对所有患者行随访,观察组间患者应用不同方式治療后的临床效果;确认患者在经治疗后不良症状消除,尿蛋白<0.4 g/24 h,且血清Alb>35 g/L,即为完全缓解;确认患者治疗后不良症状得到改善,尿蛋白<3.5 g/24 h,且血清Alb>30 g/L,即为部分缓解;确认患者治疗后不良症状及尿蛋白等指标水平与治疗前差异不明显,即为无缓解;总治疗缓解率=(完全缓解+部分缓解)/总例数×100.0%[4]。
随访3个月,观察其在治疗后的生活质量改善情况;应用生活质量综合评定量表(GQOLI-74)对患者躯体功能、社会功能、心理功能物质与生活状态4个维度进行评分,每项以100分为准,所得分值高低与患者生活质量水平高低呈正向比[5]。
观察患者治疗前后24 h尿量(晨起8时患者排空膀胱后,留取至隔日晨起8时的24 h尿量,收集至容器后加入甲苯溶液5 ml,混合后送检)与水肿(晨起称量患者体质量)变化。
1.4 统计学方法
2 结果
2.1 临床一般资料比较
两组患者临床性别、年龄、病程及治疗情况等一般资料相比较差异不大(P>0.05,表1)。
2.2 治疗前后各项临床指标变化
治疗前,两组患者临床各项指标对比差异不明显(P>0.05,表2);治疗后均有明显改善,且Alb、Scr、BUN及UP指标研究组均比对照组大幅度降低(P<0.05,表2)。
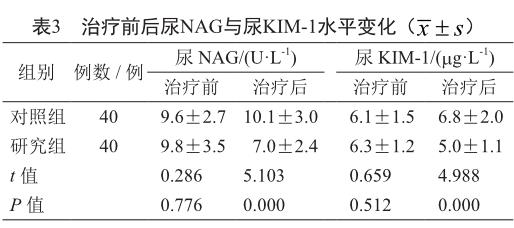
2.3 治疗前后尿NAG与尿KIM-1水平变化
治疗前两组患者尿NAG与尿KIM-1水平差异不大,且对照组治疗前后也无较大差异(P>0.05,表3);而研究组患者经治疗后尿NAG酶与尿KIM-1水平则明显更低于治疗前与对照组(P<0.05,表3)。


2.4 治疗效果相比
治疗后研究组患者的不良症状总缓解率明显高于为对照组(90.0% vs 75.0%)(P<0.05,表4)。
2.5 治疗前后生活质量水平对比
治疗前,两组患者GQOLI-74生活质量水平差异不大(P>0.05);治疗后患者GQOLI-74生活质量水平得到提高,且躯体功能、社会功能、心理功能、物质与生活状态各项评分研究组比对照组大大提高(P<0.05,表5)。
2.6 治疗前后尿量与水肿变化
治疗前两组患者尿量与体质量差异不明显(P>0.05);经治疗后水肿与尿量均有改善,且研究组尿量指标高于对照组,体质量水平相比对照组降低(P<0.05,表6)。
3 讨论
肾病综合征并发水肿是临床中比较常见的一种病症,其具有治疗难度大、容易反复发作的特征;导致这一病症的发生主要是因长期、大量蛋白尿致使出现蛋白血症,从而降低血浆胶体渗透压,当液体自血管内深入组织间隙后,则会诱发水肿。同时部分患者由于有效血容量少,会对抗利尿激素的分泌产生刺激,进而加重水钠潴留症状,进一步诱发水肿。重度肾病性水肿往往会引起腹腔与胸腔积液,可能会造成心力衰竭及高血容量,最终导致急性肾衰竭的发生[6]。临床研究认为,肾病状况下患者血清Alb下降与低血容量状态是引发肾病性水肿的关键因素,但由于诱发水肿的原因较为复杂,其确切发病机制尚未完全明确,故以往临床中激素常规治疗方法的效果有限,且因水肿程度较为严重,对于激素药物治疗效果会产生一定影响。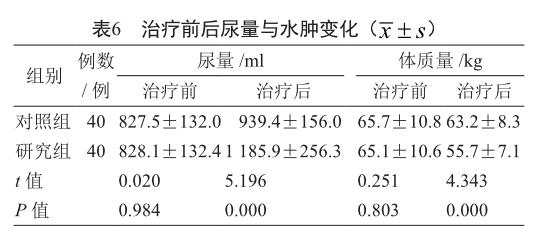
但随着临床医学技术的不断进步与发展,血液净化技术治疗方式得到广泛普及与应用,血液透析超滤能够在较短的时间内最大程度减少患者机体内容量负荷,它是一种膜分离过程,通过膜表面孔径机械筛分作用,以及膜孔阻滞、阻塞作用及其膜表面、膜孔对于杂质的吸附作用[7],于外界压力作用下对水中颗粒、胶体与分子量较高的物质进行截留处理,并促使小溶质颗粒透过的分离过程。周洪文等[8]的研究表明,血液透析超滤治疗随着水分清除与水肿消退与免疫抑制剂的使用而显示疗效,这可能是与患者水肿减轻,其药物与白蛋白结合率降低的情况改善有着密切关系;且在治疗中可持续缓慢地将患者体内多余水分与溶质清除。但需注意在行血液透析超滤治疗中,在一定程度上会影响患者血流动力学的稳定,从而导致患者在治疗后出现恶心、呕吐、低血压等不良症状,因而治疗中需确保超滤速度的可控性。
重度肾病性水肿往往伴随着肾功能衰竭,即患者在较短时间内肾脏功能快速下降,且伴随着尿量明显减少或是出现氮质废物滞留情况;因此在临床治疗过程中,需控制尿液中的Scr、BUN水平,维持电解质平衡,排除氮质废物,消除肺部水肿。庄新鸿等[9]的研究通过对肾脏病患者血液透析治疗发现,其对于患者肾功能有积极改善作用,Alb、Scr、BUN水平均低于透析治疗前,表明血液透析的应用能够有效减轻对患者肾组织的损伤,降低尿清蛋白排泄率,从而充分发挥肾功能保护作用。这与本次观察中研究组临床Alb、Scr、BUN各项指标水平得到控制的结果基本一致。尿KIM-1作为免疫球蛋白基因超家族,在正常的肾组织中其表达水平低,但受肾损伤影响,在金属蛋白调节下KIM-1胞外近膜部位裂隙出现断裂,导致胞外片段释放至尿液中,因而尿NAG与尿KIM-1指标水平可对急性肾损伤发生较为敏感、特异性反应。在本次的研究中,通过对研究组患者给予血液透析超滤方式治疗后发现,患者尿NAG与尿KIM-1明显降低,从而提高了临床治疗效果。
高军丽等[10]提出,由于重度肾病性水肿病程较长,且临床并发症较多,容易出现病情反复,使得患者住院时间延长,无论是生理或是心理上都受到不良影响;而不良情绪的影响会促使患者交感神经异常兴奋,加速皮质类物质分泌,血中脂质增加,进一步影响治疗工作和患者的生活质量。本次研究中通过有效的血液透析超滤治疗,促进了患者恢复,缩短了治疗进程,并控制病情复发,对于改善患者的生活质量有积极意义;而研究组患者治疗后相较于治疗前,生活质量水平得到改善,这也进一步表明,其对于改善预后,促进患者尽早康复有着积极意义。但是,值得关注的是,血液透析超滤方式在治疗过程中容易发生凝血与低血压情况,并且在整个治疗过程中无任何监测装置。所以,在血液透析过程中,需密切监测患者的生命体征变化。
本课题研究纳入样本量较少,需扩大样本量及延长观察时间,从而进一步探讨与分析血液透析超滤缓解重度肾病性水肿的临床效果及对肾病患者预后的影响。
综上所述,对重度肾病性水肿患者采用血液透析超滤方式治疗,临床疗效较理想,可明显改善预后,促进患者早日康复。
参考文献
[1] 冯雪娇. 分析血液透析超滤对重度肾病性水肿的缓解效果及对肾病预后的影响情况[J]. 世界最新医学信息文摘, 2018, 18(65): 105.
[2] 叶楠, 程虹, 王国勤, 等. 托伐普坦治疗肾病综合征患者水肿的疗效与安全性[J]. 中华肾脏病杂志, 2018, 34(4): 274-280.
[3] 李萌. 探讨血液透析治疗肾病综合症急性肾衰竭的效果[J]. 中国卫生标准管理, 2017, 8(26): 50-51.
[4] 李杰峰, 禤晓燕, 周赛. 血液净化治疗利尿剂抵抗肾病综合征水肿患者的疗效及肾功能影响观察[J]. 山西医药杂志, 2018, 47(9): 97-99.
[5] 陈莹. 探讨血液透析超滤缓解重度肾病性水肿及其对肾病预后的影响[J]. 医药前沿, 2017, 7(20): 22-23.
[6] 李洪昌, 李伟. 终末期肾病维持性血液透析患者改良程序超滤模式超滤后低血压发生情况观察[J]. 山东医药, 2017, 57(23): 84-86.
[7] 吴泽成, 汤跃武, 李良志, 等. 血液净化治疗利尿剂抵抗肾病综合征水肿患者的疗效[J]. 实用医学杂志, 2017, 33(3):76-78.
[8] 周洪文, 吴啟斌, 刘健君, 等. 两种血液净化方式治疗肾病综合征难治性水肿的疗效评价[J]. 中国卫生標准管理, 2017, 8(25): 50.
[9] 庄新鸿, 陈文, 庄乙君, 等. 血液透析治疗慢性肾脏病患者的效果及对肾纤维化、肾功能等的影响[J]. 疑难病杂志, 2018, 17(3): 235-238.
[10] 高军丽, 王蕾, 谢海燕. 血液净化治疗儿童肾病综合征难治性水肿行综合护理对患儿水肿情况、生活质量及家属满意程度的影响[J]. 中国医药指南, 2017, 15(21): 241-242.

