角膜缘后2.5 mm巩膜小切口非超声乳化术治疗Ⅳ~Ⅴ级白内障
罗正才,杨云
(1.潢川县第二人民医院 眼科,河南 信阳 465150;2.郑州大学第二附属医院 眼科,河南 郑州 450000)
白内障是由于老化、局部营养障碍、遗传、外伤等因素引起晶状体蛋白质变性,发生混浊,导致视物模糊,严重影响患者生活质量[1-2]。手法小切口白内障手术(manual small incision cataract surgery,MSICS)因切口小、缝线少、效果良好而被广泛应用,但患者术后会出现散光、角膜内皮损伤[3]。本研究探讨角膜缘后2.5 mm巩膜小切口非超声乳化术对Ⅳ~Ⅴ级白内障患者的治疗效果。
1 资料与方法
1.1 一般资料选取2017年5月至2019年10月郑州大学第二附属医院收治的300例Ⅳ~Ⅴ级白内障患者,将接受MSICS治疗的150例患者纳入MSICS组,接受角膜缘后2.5 mm巩膜小切口非超声乳化术治疗的150例患者纳入观察组。MSICS组:男78例,女72例;年龄为58~78岁,平均(67.61±4.78)岁;Emery分级为核硬度Ⅳ级89例,Ⅴ级61例。观察组:男79例,女71例;年龄为58~80岁,平均(68.57±5.23)岁;核硬度Ⅳ级86例,Ⅴ级64例。两组上述一般资料比较,差异无统计学意义(均P>0.05)。
1.2 入组标准(1)纳入标准:①通过超声波、视网膜电图、视力干涉仪等确诊为白内障,Emery分级为核硬度Ⅳ~Ⅴ级;②单眼需手术;③临床资料完整。(2)排除标准:①青光眼、高度近视、角膜病、视网膜疾病;②伴有糖尿病;③合并影响角膜内皮细胞功能的疾病;④因精神或心理疾病致认知功能障碍。
1.3 治疗方法
1.3.1MSICS组 接受MSICS治疗。术前充分散瞳,实施眼周麻醉,丙美卡因眼液表面麻醉。对患者行上直肌牵引,在距离透明角膜约1.5 mm处做切口,切口外横径为5.5~6.0 mm,切口两端至角膜缘3~4 mm,切口中心至角膜缘2 mm。于透明角膜约1.5 mm处穿刺入前房,并将内切口扩大至7.0~8.0 mm,隧道形状为漏斗状,向其注入黏弹剂,行连续环形撕囊,水分离,转核入前房,在前房、核下方注入黏弹剂(做到核近切口侧略微翘起)。术者一手将晶状体套圈伸入到核下方,另一只手劈核后三明治法娩核,注吸器吸除残留皮质。若存在切口下方的皮质难以吸除,则用90°针头吸除,然后注入黏弹剂,植入后房型人工晶状体于患者囊袋,灌注液置换黏弹剂,调整人工晶状体至合适解剖位,注水使前房成形,切口自行闭合。最后于上方球结膜下使用妥布霉素20 mg、地塞米松2 mg,结膜瓣复位。
1.3.2观察组 接受角膜缘后2.5 mm巩膜小切口非超声乳化术。于上方巩膜隧道做切口,切口外口横径5.5~6.0 mm,上方巩膜隧道到透明角膜距离约1.5 mm(不切透角膜),颞侧、鼻侧(包括颞上方、鼻上方)使用3.0 mm角膜刀做双平面角膜缘隧道辅助切口,控制此切口内口长度约2.5 mm,在角膜的潜行长度为2.0 mm左右。切穿上方巩膜隧道,入前房,类似白内障超声乳化操作,经辅助切口进行分流撕囊、水分离,虹膜复位器经辅助切口入前房,和主切口晶状体圏套器一起劈核、娩核、皮质吸除(双切口协同注吸)。调整人工晶状体位置,若核过大,主辅切口交叉劈核,以减小核碎块体积,其余步骤同MSICS组。
1.4 观察指标(1)术前、术后2周、术后4周两组散光值、视力。(2)角膜内皮细胞参数(角膜六角形细胞比例下降幅度、角膜内皮密度计数损失率)。(3)并发症发生率。
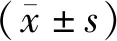
2 结果
2.1 散光值、视力术前,两组患者散光值、视力比较,差异无统计学意义(均P>0.05)。术后2、4周,两组患者散光值均较术前降低,视力均较术前提高,观察组散光值低于MSICS组,视力高于MSICS组,差异有统计学意义(均P<0.05)。见表1。

表1 两组手术前后散光值、视力比较
2.2 角膜内皮细胞参数观察组角膜六角形细胞比例下降幅度、角膜内皮密度计数损失率均低于MSICS组,差异有统计学意义(均P<0.05)。见表2。
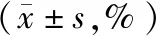
表2 两组角膜内皮细胞参数比较
2.3 并发症观察组并发症发生率低于MSICS组,差异有统计学意义(P<0.05)。见表3。
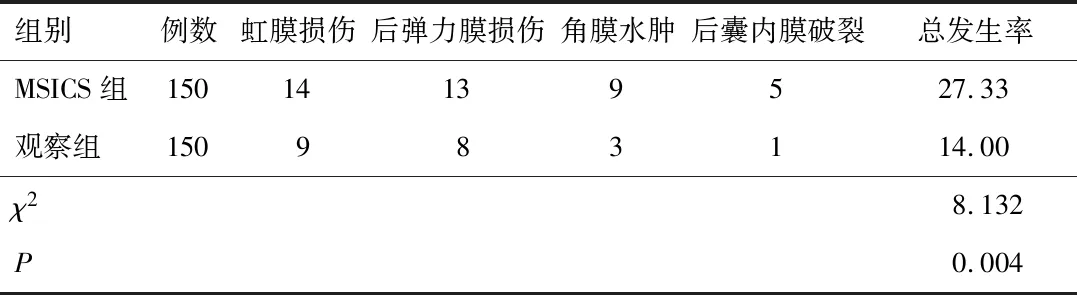
表3 两组并发症发生率比较(n,%)
3 讨论
临床治疗白内障手术方式较多,患者术后视力随着技术发展也在逐渐提高,就目前临床现状来看,白内障手术的目的不再是将白内障摘除,而是使患者视觉更符合生态要求,因而正确选择切口方向、长度等可有效矫正患者角膜散光,提高视觉质量。
应用MSICS治疗白内障虽能取得良好的治疗效果,但术后散光与角膜内皮损伤是不可忽视的问题,近年来受到临床的关注与重视。有研究发现改变切口位置,减小切口长度,应用更精巧的劈核器械等可改善上述问题[4-7]。本研究应用角膜缘后2.5 mm巩膜小切口非超声乳化术治疗白内障患者,其改良后增加了2.5 mm的辅助切口,双切口互补,使角膜散光发生改变。结果显示,术后2、4周观察组散光值、角膜六角形细胞比例下降幅度、角膜内皮密度计数损失率均低于MSICS组,表明此术式对术后散光、角膜内皮影响较小。辅助的2.5 mm小切口与主切口垂直,两切口引起的散光基本可相互中和。辅助切口分流,承担主切口的大部分操作,改善劈核时器械拥挤可能造成的损伤,减轻主切口的散光[8]。角膜内皮细胞非常脆弱,无再生能力,需术者术中小心呵护,避免医源性角膜过度损伤、角膜内皮失代偿等,造成不可逆的病理伤害,故要求术中尽量维持患者角膜,使术后仍有较高内皮细胞储备。本研究新增切口较小,可分流部分水流,降低水流对角膜的伤害,综合作用下可减轻角膜内皮损伤。术后2、4周观察组患者视力均优于MSICS组,提示此术式可促进患者视力恢复,可能与手术对术后散光、角膜内皮损伤的减轻有关。观察组并发症发生率低于MSICS组。角膜缘后2.5 mm巩膜小切口非超声乳化术注吸残留皮质,双切口角度互补,无需换角度吸除,手术简化,器械分散,进程加快,故并发症发生率降低。
综上,角膜缘后2.5 mm巩膜小切口非超声乳化术应用于Ⅳ~Ⅴ级白内障患者,可降低患者术后散光值,减轻角膜内皮损伤,提高术后视力。

