应用弹性髓内针与髋部锁定加压钢板治疗儿童股骨转子下骨折手术潜在风险因素的对比研究
孙 超 刘万林 韦宜山 白 锐 李岱鹤赵振群 王 勇 孙 亮 马国洋 杨德文
儿童股骨转子下骨折发病率占儿童股骨干骨折的4%~10%,是指股骨近端小转子下缘距离骨折最高点的长度,与股骨总长度比值小于10%的骨折[1,2]。 过去20 年,采用弹性髓内钉(titanium elastic intramedullary nail,TEN)、髋部锁定加压钢板(paediatric hip locking compression plate,PHP)、外固定架、肌肉下钢板等治疗儿童股骨干骨折能缩短下肢功能丧失的时间,减轻骨折康复过程的护理负担,已是5 ~10 岁儿童股骨干骨折治疗的趋势。 由于儿童股骨转子下骨折解剖结构特殊以及骨折近端骺板的存在,有效固定长度受到限制,使得内固定选择以及固定强度等方面不同于股骨中段骨折,因此,固定方式的选择目前尚未有统一的标准[3-5]。对于5 ~10 岁、体重<45 kg 的股骨转子下骨折患儿,TEN 具有闭合复位、微创、骨折愈合速度快等优点。 也有学者认为,切开复位PHP 方法可使骨折端获得良好的解剖复位和相对坚强的固定,适合儿童股骨转子下骨折的治疗[3]。 本文通过比较TEN 和PHP 治疗5 ~10 岁儿童股骨转子下骨折的临床疗效和手术潜在风险,观察相关并发症,旨在寻找更适合儿童股骨转子下骨折的外科固定方式。
材料与方法
一、患者选择标准
纳入标准: ①诊断明确,均为儿童股骨转子下的横形、螺旋形或短斜形骨折;②年龄5 ~10 岁;③均为闭合性骨折,骨折经手法复位后对位对线不良或复位后不稳定; ④术前、术后分别拍摄骨盆正位片、髋关节正轴位片; ⑤随访时间≥1 年; ⑥体重<45 kg; ⑦治疗采用切开复位PHP 或者闭合复位TEN 固定。
排除标准: ①开放性骨折或病理性骨折; ②合并凝血功能障碍或其他严重内科疾病,有可能影响预后; ③伴有重要的血管神经损伤或骨筋膜室综合征; ④随访资料不完善; ⑤仅采用髋人字石膏外固定。
二、一般资料
根据纳入与排除标准,回顾性分析2011 年1 月至2018 年12 月在内蒙古医科大学第二附属医院小儿骨科诊疗中心住院的73 例股骨转子下闭合性骨折患儿的临床资料,最终有56 例符合入选标准。 所有患者获得知情同意,并获得机构审查委员会的批准。
三、治疗方法
患儿入院后完善骨盆正位片、股骨全长正位片以及患侧髋关节正轴位片检查,测量小转子下缘至骨折部位最高点之间的距离。 手术由同一科室三位主任医师完成。 依据治疗方式的不同分成:闭合复位弹性髓内钉固定联合髋人字石膏外固定治疗组(A 组,34 例)和切开复位髋部锁定加压钢板固定联合髋人字石膏外固定治疗组(B 组,22 例)。 两组术前30 min 均预防性使用抗生素,见表1。
A 组:实施蛛网膜下腔麻醉,待麻醉成功后,患儿于骨科牵引床上取仰卧位。 双下肢人类位固定于下肢牵引架,铅衣、铅帽保护患儿重要器官。 适度牵引后,G 形臂X 光机透视下初步纠正骨折的旋转和重叠畸形,调整骨折对线。 常规消毒铺单,在股骨内、外髁骺线近端约2 cm 处分别做长约0.5 cm 切口,钝性分离至骨膜,应用开孔锥对股骨远端入针点开孔,置入2 枚相同直径的TEN、外侧TEN跨越骨折近端后进至大转子骨骺下,内侧TEN 跨过骨折端髓腔至于股骨距或股骨颈水平,避免损伤股骨头骨骺。 经术中G 形臂X 光机透视满意后,折弯钉尾、剪断埋于皮下,可吸收线缝合皮肤。 术后予髋人字石膏外固定制动6 ~8 周(图1)。
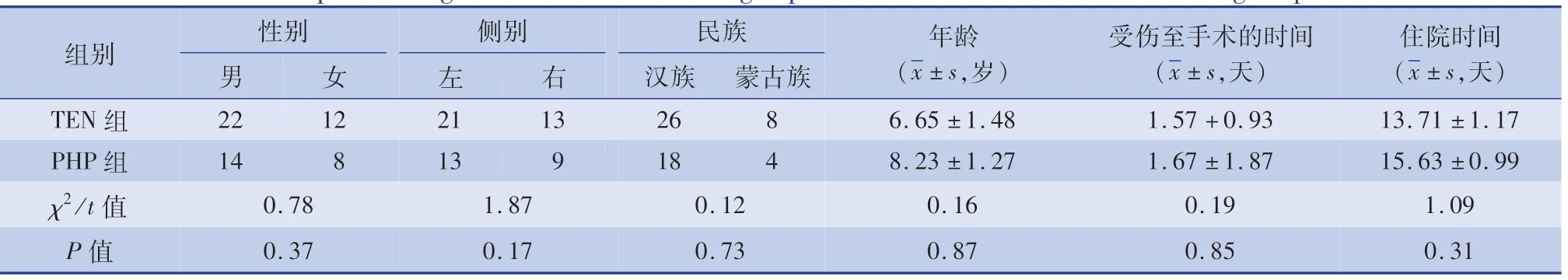
表1 两组儿童股骨转子下骨折在院期间一般资料比较Table 1 Comparison of general data between two groups with subtrochanteric fractures during hospitalization
B 组:实施蛛网膜下腔麻醉,患儿取仰卧位或轻度侧卧位,约束带固定躯干,常规消毒铺单。 以骨折端为中心,沿股骨大粗隆外侧做长约8 ~12 cm 切口,逐层切开,暴露骨折端,清理凝血块及破碎的软组织,直视下复位并克氏针临时固定。 应用模块定位,使用长度合适的PHP 固定骨折端,G 臂X 线机透视下,由骨折近端向股骨颈内拧入螺钉2 ~3 枚,但不超过股骨近端骺板,于骨折远端拧入3 ~4 枚锁定螺钉固定,透视满意后彻底止血、冲洗,可吸收线逐层缝合至皮肤。 术后髋人字石膏外固定制动6 ~8 周(图2)。
四、术中及术后随访观测指标
两组患者均定期随访,于术后6 ~8 周(平均6.8周)根据骨折愈合情况拆除髋人字石膏,行髋膝关节功能锻炼,并开始进行部分负重练习。 放射线愈合定义为:在股骨正侧位X 线片上可以看到,骨折部位的四面骨皮质中,至少三面出现骨痂桥接,视情况可完全负重行走[6,7]。
分别记录两组术中消耗的手术时间(不包括麻醉、复苏及髋人字石膏固定所耗时间)、术中输血率、术中失血量、手术切口长度(A 组为双侧切口长度之和,B 组为股骨外侧切口)、透射次数、去除固定物时间等。 两组患侧髋关节术后颈干角及前倾角进行比较。 末次随访时,根据Sanders 评分标准对髋关节及下肢功能进行评价[8]。 Sanders 髋关节评分标准:总分60 分,包括疼痛、行走、功能、运动与肌力、日常活动、X 线片评估共6 项,每项10 分;优:55~60 分,良:45 ~54 分,中:35 ~44 分,差:<35 分。
五、统计学分析
使用SPSS 18.0 对数据进行统计学处理, 计量资料采用(±s)形式表示,两组间比较采用独立样本t检验;采用频数、构成比表示并发症情况,并采用卡方检验和四格表Fisher 确切概率法进行组间对比。P<0.05 为差异有统计学意义。
结 果
A 组平均随访时间25.3 个月(15 ~48 个月),B 组平均28.6 个月(13 ~36 个月)。 B 组发生1 例切口感染,经换药后痊愈;A 组出现1 例成角畸形,所成角度为5°,不影响下肢活动,在后期康复中无不良反应发生。 A 组术后出现双下肢不等长3 例,B 组出现2 例。 两组术后切口感染、双下肢长度差异、内置物固定失败率、成角畸形等并发症发生构成比比较,差异均无统计学意义(P>0.05),见表2。患儿骨折均愈合,无深部组织感染、神经损伤、股骨头坏死等其他严重并发症。 末次随访时,两组患侧髋关节颈干角及前倾角相比较,均属于正常范围,差异无统计学意义(t=0.75,P=0.69)。 根据Sanders评分标准评价患侧髋关节功能,两组优良率比较差异无统计学意义(t=0.17,P=0.92),见表3。
术中耗时方面,A 组明显少于B 组,差异具有统计学意义(P<0.05);术中出血量及输血率方面,A 组术中出血显著少于B 组,且A 组输血率为0%,B 组为85.34%,差异具有统计学意义(P<0.05);手术切口长度(A 组为双侧切口长度之和)而言,A组切口长度明显低于B 组,两组内置物取出时间相比较,A 组平均(301 ±28.25)天取出内固定物;B 组平均(384.85 ±43.32)天, A 组明显短于B 组,两组差异具有统计学意义(P<0.05);而术中透射次数A 组显著高于B 组,即患儿及医生接受的放射暴露B 组明显少于A 组,差异具有统计学意义(P<0.05);就内固定激惹方面而言,A 组发生2 例钉尾激惹,出现膝关节屈曲活动受限约30°,经非计划再次重返手术室,剪短TEN 针尾后治愈。 而B 组未发生,两者之间没有统计学差异,见表2 和表4。
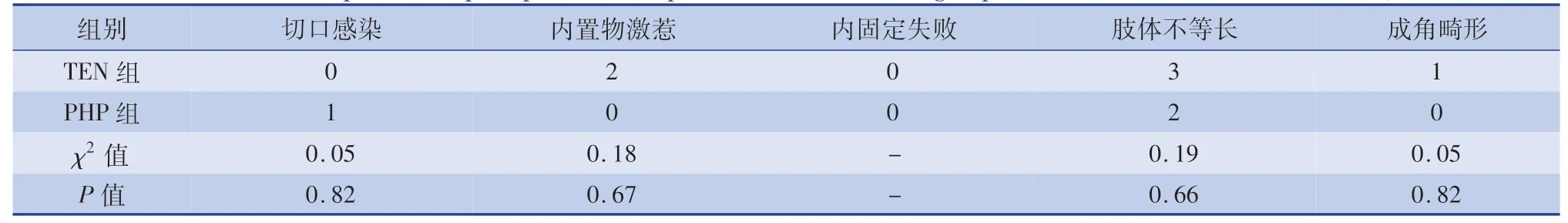
表2 两组术后并发症发生情况比较(n)Table 2 Comparison of postoperative complications between two groups with subtrochanteric fractures(n)
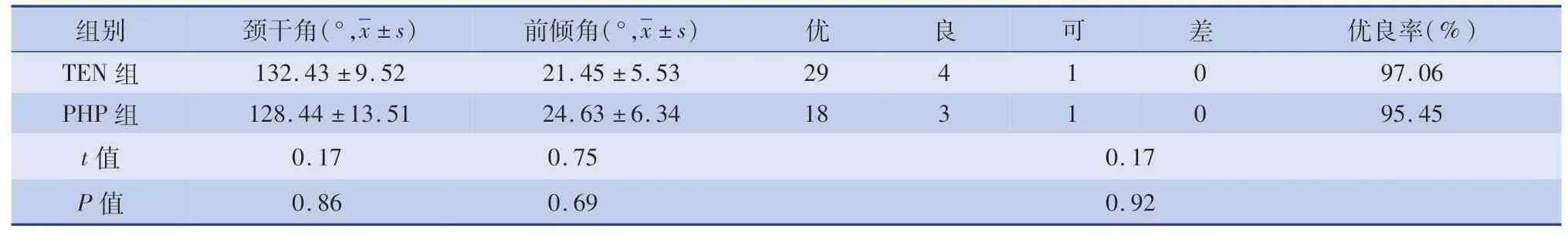
表3 两组影像学及髋关节功能Sanders 评分结果Table 3 Comparison of imaging findings and hip joint function evaluation of Sanders scoring between two groups with subtrochanteric fractures
表4 两组术中潜在风险及内固定取出时间比较(±s)Table 4 Comparison of potential operative risk factors for removal of internal fixation between two groups with subtrochanteric fractures(±s)
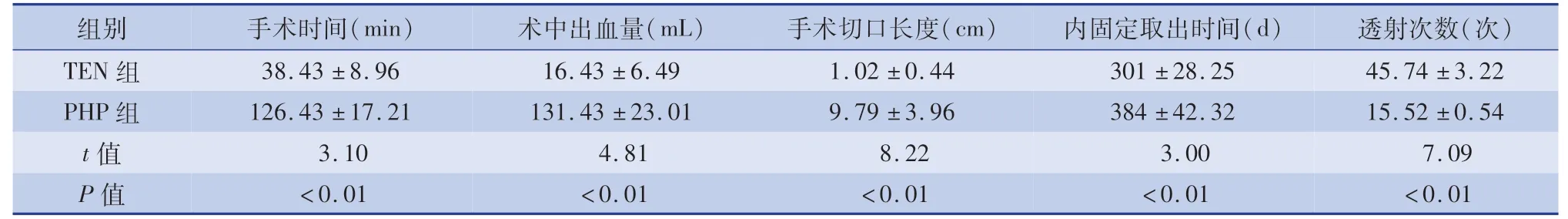
表4 两组术中潜在风险及内固定取出时间比较(±s)Table 4 Comparison of potential operative risk factors for removal of internal fixation between two groups with subtrochanteric fractures(±s)
组别手术时间(min)术中出血量(mL)手术切口长度(cm)内固定取出时间(d)透射次数(次)TEN 组38.43 ±8.96 16.43 ±6.49 1.02 ±0.44 301 ±28.25 45.74 ±3.22 PHP 组126.43 ±17.21 131.43 ±23.01 9.79 ±3.96 384 ±42.32 15.52 ±0.54 t 值3.10 4.81 8.22 3.00 7.09 P 值<0.01<0.01<0.01<0.01<0.01
讨 论
一、儿童股骨转子下骨折的定义
Pombo[2]将儿童股骨转子下骨折定义为:股骨转子下区与股骨干上段之间的特殊部位骨折,具体而言是从股骨小转子下缘开始至骨折线最高点的距离,其长度为股骨总长度10%这一范围之内的股骨骨折。 在Pombo 的定义中,考虑到了不同年龄段股骨长度的差异,可重复率高。 本研究采用了Pombo 分类法。 股骨转子下骨折具有很多不同于股骨干骨折的特征,首先,由于髂腰肌、臀中肌以及外旋肌群的牵拉,骨折近端向前向外移位,并伴外旋畸形;骨折远端受到内收肌群牵拉,向内及向后移位。其次,由于受到股骨近端周围较强大的肌群牵拉,加之临近髋关节,使得股骨转子下骨折比股骨中段骨折更容易出现明显成角和短缩畸形。 另外,复位骨折和维持稳定等方面也变得相对困难[9-11]。 由于儿童股骨近端和远端骺板对生长贡献率和塑形能力存在差异,股骨转子下骨折相较于股骨远端骨折,其畸形愈合的重塑能力偏弱[12]。
二、儿童股骨转子下骨折的治疗方法
儿童股骨转子下骨折的治疗方法需要考虑年龄、骨折类型、创伤机制和软组织损伤情况[13]。 近年来闭合复位、生物学固定、保护骺板以及早期负重已成为此类骨折的治疗趋势[14-16]。 学龄期儿童股骨转子下骨折实施髋人字石膏固定难以维持复位,易导致压疮、骨折再移位以及髋关节内外翻畸形等并发症,给患儿带来沉重的生理及心理负担[17]。 Jarvis 等[14]报道,10 岁左右儿童中约25%股骨转子下骨折经非手术治疗后临床和放射学结果较差。 所以,为了减少住院时间、避免肢体畸形,提早让患儿返校学习以及更快地恢复患肢功能,多数学者主张对5 岁以上儿童及青少年股骨骨折予以手术治疗[15,16]。 儿童股骨转子下骨折是股骨骨折中治疗特别困难的一种类型,尤其是固定方式选择受其解剖结构及力学要求的限制。 手术治疗方式有TEN、PHP、外固定架等固定措施。 外固定架治疗虽然操作简单、创伤小,但是,仅适合多发骨折或开放性损伤的治疗,加之股骨转子下骨折的骨折端距离股骨颈相对较近,近骨折端半针固定的实际空间狭小,限制了其应用。 Pombo[2]报道了13 例平均年龄为8 岁、采用TEN 固定的儿童股骨转子下骨折患儿,取得了满意的临床疗效,因此他们认为近骨折端太短无法进行TEN 固定这一观点是不正确的。另外,虽然TEN 这种微创的治疗方式,骨折端会有轻度的侧方移位及旋转,但儿童自身塑形能力强,后期可以自我代偿与矫正,并未影响最终肢体的功能恢复及预后疗效,也符合微创治疗及快速康复的理念[18,19]。 PHP 固定往往需要暴露骨折端,术中出血较多,手术创伤较大,并且后期内固定取出需再次切开。 但PHP 固定能够通过切开达到骨折端解剖复位,内固定强度也能满足力学要求[5]。 本研究结果也证实,通过PHP 治疗的患儿无内固定失效、成角、旋转畸形的发生,进一步证明了PHP 治疗的有效性。 所以,在5 ~10 岁且体重<45 kg 的儿童中,TEN 和PHP 在股骨转子下骨折治疗方面均可以得到令人满意的疗效。 分析其原因,可能与以下因素相关: ①两者固定可靠程度相当; ②辅助髋人字位石膏外固定弥补了内固定强度相对不足的缺陷;③负重行走前,骨折愈合度评估准确; ④儿童骨折愈合快的自身因素等。
三、儿童股骨转子下骨折TEN 治疗与PHP 治疗的比较
1997 年,TEN 在法国Nancy 医院被成功应用[20]。 近年来,TEN 逐渐发展成熟,其微创性、住院周期短、骨折愈合快、早期负重、并发症少等优点已得到证实,是目前儿童股骨干骨折手术治疗的首选方法[21]。 随着外科技术的发展,TEN 的手术适应证已逐渐扩展到股骨远端1/3 和转子下骨折[12,21,22]。Parikh 等[22]报道33 例学龄期股骨转子下骨折患儿接受TEN 治疗,术后主要并发症如骨不连、畸形愈合、肢体不等长等严重并发症较少,经长期随访,临床结果满意。 然而,Ellis 等研究发现,将PHP 应用于儿童股骨转子下骨折,同样取得了满意的疗效[23]。 Luhmann 等[24]和Moroz 等[25]认为,治疗儿童股骨转子下骨折,PHP 较TEN 更具有优势,PHP内固定治疗儿童股骨转子下骨折可以达到解剖复位,可以减少TEN 失稳引起的并发症,同时内固定失效的风险会大大降低[25]。 对于体重偏重,粉碎性或长斜形、螺旋形的不稳定骨折,选择PHP 钢板内固定具有一定优势[16]。
就手术中耗时而言,本研究中,TEN 平均手术时间远远低于PHP 治疗组。 手术时间的延长,必然导致麻醉时间延长,对患儿体内环境的干扰也会明显增加。 首先,麻醉引起血管扩张、手术室温度低等会导致患儿体温下降;并且还可引发代谢性酸中毒、凝血功能低下及电解质紊乱等并发症[26]。 其次,心电图线、麻醉摆管、牙垫直接接触患儿皮肤,时间过久可导致压疮[27]。 再次,发生下肢深静脉血栓的风险增加[28]。 最后,脂溶性高的麻醉药更容易二次分布进入脂肪等组织,导致苏醒时间延长[29]。在手术耗时方面,TEN 能大大降低因手术时间延长带来的潜在风险。
就手术切口长度而言,本研究中,TEN 组手术切口长度远远低于PHP 组。 由于PHP 组在二次手术取出内固定时依然会切开原有伤口,故后期瘢痕、皮肤愈合等问题会带来较大的风险[30]。 针对术后美容问题,TEN 组伤口微小,瘢痕小,相比PHP 组有明显优势,即相对PHP 的切开取出过程而言,对组织几乎无干扰是TEN 的另一个优势。
就术中失血及输血方面而言,本研究中,TEN组失血量少且均未输血,而PHP 组中术中平均失血量明显增加,术中输血率高达86.3%,与之前文献报道结果近似[31]。 切开复位PHP 固定时术中出血量大,其实也意味着组织损伤和破坏程度严重,加之骨折本身造成的失血,为了提高血液的携氧量,术中输血将会被实施。 就输血风险而言,首先,易出现输血不良反应,尤其是溶血,可能会造成生命危险[32]。 其次,输血可能会传播疾病,特别是病毒传播,即使在输血前会检测,因为存在窗口期的问题,难以第一时间发现这类疾病。 再次,输血可能产生过敏反应,严重者会引发支气管痉挛、呼吸困难甚至过敏性休克。 最后,免疫相关的输血问题也不容忽视[33]。 TEN 组由于极少的出血量而无需输血,相反PHP 组因为切开复位术中显露骨折端出现大量失血和明显升高的输血率,给患儿带来了较大安全隐患。在这一点上,TEN 组明显优于PHP 组。
而对术中透射次数而言,TEN 组术中患儿及医生遭受X 线辐射量大,明显高于PHP 组。 研究证实[34],恶性肿瘤、眼部和甲状腺疾病患病风险与辐射暴露有关。 Mastrangelo 等[35]对医务人员在创伤外科及骨科手术中不同身体部位的暴露情况进行研究,结果显示:骨科医务人员中恶性疾病的发病率明显增加。 不同的人体组织器官对辐射的敏感度也不同,同样剂量的辐射照射到生殖器官上的危害远大于对四肢的照射[36]。 因此,较少的放射暴露在PHP 治疗儿童股骨转子骨折中优势明显。
就内固定激惹方面而言,Narayanan 等[37]报道,预留骨皮质外的钉尾长度>1 cm 发生皮肤激惹的概率比<1 cm 钉尾高出4.5 倍,TEN 治疗常发生尾钉激惹症状而影响膝关节屈伸活动,其主要原因是尾钉留置过长,尾钉弯曲过度,没有紧贴骨皮质所致,由于疼痛及卡压,影响关节自由活动者更是需要早期移除内置物,在骨折尚未愈合时,带来了时间上的挑战。 本研究中TEN 组中有2 例出现针尾激惹症,激惹症状均在剪短TEN 针尾后消除。 而PHP 组未发生内固定物激惹。
TEN 和PHP 辅助髋人字石膏外固定治疗儿童股骨转子下骨折,通过术后随访及功能评估均可以获得良好的骨性愈合、功能恢复和满意疗效。 手术时间短、手术切口长度微小、极少的术中失血和无输血率以及较少的组织侵扰等方面,TEN 组有明显优势,能减少此类问题所带来的手术潜在风险;但在减少放射暴露方面,PHP 组具有明显的优势。 当然,在注重和加强医患防辐射保护的前提下,提高闭合复位技巧和置针熟练度,可以明显减少放射线对医患双方的损害。
本文虽然基本达到了预期的研究目的,但仍存在局限性。 第一,本研究属于回顾性分析,不能做到随机对照。 第二,单中心研究病例数量偏少。 第三,由三位医生进行手术操作,内固定的选择、术中耗时以及操作技巧存在差异。 第四,指标及参数测定由于人为因素会对评估结果造成偏倚。 第五,客观原因(如患儿多选择在寒暑假时取出内置物等因素)也使得内固定物取出时间上存在偏差。

