新型冠状病毒感染、抗感染措施及治疗
丁文玉 何聪芬
目前,由2019新型冠状病毒(2019-novel coronavirus,2019-nCoV)引起的新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)疫情严峻。为帮助大家及时科学地了解2019-nCoV及COVID-19,笔者简要介绍目前发现的7种感染人类的冠状病毒,并主要归纳2019-nCoV传播途径、感染机制、检测方法以及抗病毒途径。其中,抗病毒途径主要从抗病毒药物方面考虑,包括已经使用的瑞德西韦(remdesivir,RDV),洛匹那韦-利托那韦(lopinavir/ritonavir,LPV/r)和有治疗前景的利巴韦林、达芦那韦、阿比朵尔、磷酸氯喹。
一、病毒简介
病毒是由一种核酸分子[脱氧核糖核酸(DNA)或核糖核酸(RNA)]与蛋白质构成的非细胞形态(细胞形态中有两种核酸分子DNA和RNA),寄生于生命体及非生命体之间的有机物种。在自然界中分布广泛,可感染细菌、真菌、植物、动物和人,常引起宿主发病。但在许多情况下,病毒也可与宿主共存而不引起明显的疾病。
病毒具有以下特点:(1)极其微小。病毒一般能通过细菌滤器,因此原叫“滤过性病毒”,须在电子显微镜下才能观察。(2)没有细胞结构。主要成分仅为核酸和蛋白质,故又称“分子生物”。(3)一种病毒只含一种核酸,DNA或RNA。(4)只能利用宿主活细胞内的代谢系统合成自身的核酸和蛋白质成分,并以核酸和蛋白质等“元件”的装配在宿主体内实现大量繁殖。(5)在离体条件下,能以无生命的生物大分子状态存在,并保持其侵染活力。(6)对抗生素不敏感,但对干扰素敏感。(7)有些病毒的核酸还能整合到宿主的基因组中,并诱发潜伏性感染。
二、冠状病毒的分类、引起疾病及来源
冠状病毒是具有包膜的单链(+)RNA病毒,其遗传物质在目前已知的RNA病毒中是最大的。在系统分类上,冠状病毒属于冠状病毒科(coronaviridae)冠状病毒属(coronavirus),分为α、β、γ、δ 4个属[1]。其中α、β属主要感染哺乳动物,γ、δ属主要感染禽类。目前,共发现7种人冠状病毒(human Coronaviruses,HCoV),包括α属2种和β属5种。
三、2019-nCoV的结构特征及来源
2019-nCoV属于β冠状病毒属。目前研究表明[6-7],COVID-19可能的原始宿主为中华菊头蝠,经穿山甲(动物宿主)传播到人类。

表1 7种HCoV分类
2019-nCoV的基因组和亚基因组至少有6个开放阅读框(open reading frame,ORF)。其中5’端的ORF编码多种非结构性蛋白,参与病毒复制过程;3’端ORF编码产生完整病毒所必须的4个主要结构蛋白,分别是刺突糖蛋白(spike glycoprotein,S)、膜蛋白(membrane protein,M)、包膜蛋白(envelope protein,E)、核衣壳蛋白(nucleocapsid protein,N)[8]。S蛋白位于病毒最外层,像一个个突起的“皇冠”(图1)。2019-nCoV感染人体细胞的关键就在于S蛋白与人体血管紧张素转化酶2(angiotensin converting enzyme 2,ACE2)蛋白的结合[9-10]。准确地说,是S蛋白“劫持”了ACE2,并通过与它的结合入侵人体[11]。
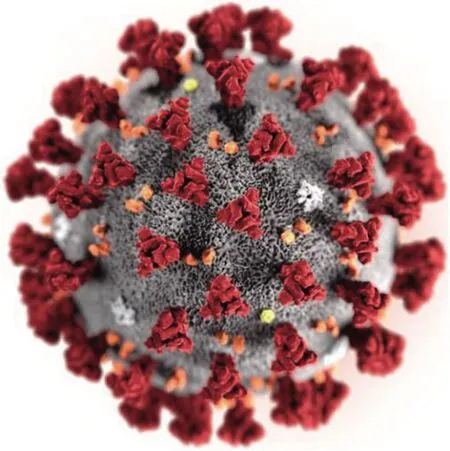
图1 2019新型冠状病毒(2019-nCoV)
四、2019-nCoV传播途径
1.飞沫传播:指患者或病毒携带者以打喷嚏、咳嗽、说话等方式产生的飞沫使被感染者直接接触造成感染。
2.接触传播:指人接触有飞沫沉积的物体表面后,触碰口腔、鼻腔、眼睛等粘膜,造成感染。
3.气溶胶传播(尚待证明):气溶胶(aerosol)是由固体或液体分散并悬浮在气体介质中形成的胶体分散体系,其大小为0.001~100 μm。目前气溶胶传播的猜测主要基于人们咳嗽、打喷嚏等在空气中产生的大量飞沫。其中100 μm以上的大飞沫很快落在地上;而小飞沫形成雾云,在空气中迅速蒸发变小,形成干燥的飞沫核。飞沫核在空中飘荡,接触其他人的粘膜,从而造成感染。但是否能通过该方式传播还有待证实。
五、2019-nCoV的感染机制
(一)2019-nCoV进入细胞的受体(ACE2)以及感染性强的理论基础
一个人体细胞的蛋白怎么会与病毒发生联系?西湖大学特聘研究员陶亮[12]用了一个形象的比喻:如果把人体想象成一间房屋,把2019-nCoV想象成强盗,那么ACE2就是这间房屋的“门把手”。2019-nCoV表面的S蛋白抓住了它,病毒从而长驱直入闯进人体细胞。
2019-nCoV侵入宿主细胞的受体与当年的严重急性呼吸综合征(severe acute respiratory syndrome,SARS)一样,均为ACE2。ACE2是一种金属蛋白酶,2019-nCoV接触到有ACE2的粘膜细胞(口腔、鼻腔、眼睛)后,易吸附在细胞膜表面并造成宿主感染。研究表明[13],2019-nCoV与ACE2的亲和力更高,这为2019-nCoV具有更高的传染性奠定了理论基础。
(二) 2019-nCoV在体内繁殖及致病机制
2019-nCoV通过与ACE2受体结合吸附于细胞,释放遗传物质(+)RNA,并开始自身繁殖。其过程如下:(1)释放入细胞的病毒RNA作为信使核糖核酸(messenger ribonucleic acid,mRNA),利用宿主细胞内的核糖体合成自身复制所需的蛋白(RNA复制酶)。(2)病毒(+)RNA在RNA复制酶作用下生成(-)RNA。(3)(-)RNA在RNA复制酶作用下,合成更多的病毒(+)RNA;(+)RNA又在核糖体生成更多的病毒蛋白。(4)复制产生的病毒蛋白与(+)RNA组合成新的病毒。(5)2019-nCoV被释放到细胞膜外,感染其他细胞,最后到达肺泡引发肺炎。从感染到发病的过程因人而异,这也是接触者被2019-nCoV感染后的潜伏期不确定的原因。
六、2019-nCoV的体外检验方法
根据《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[14]建议,疑似病例同时具备以下病原学或血清学证据之一,视为确诊病例:(1)实时荧光逆转录聚合酶链反应(reverse transcription-polymerase chain reaction,RT-PCR)检测结果呈阳性。(2)基因测序,与已知的2019-nCoV基因高度同源。(3)血清2019-nCoV特异性IgM抗体和IgG抗体阳性;血清2019-nCoV特异性IgG抗体由阴性转为阳性或恢复期较急性期4倍及以上升高。
七、抗2019-nCoV途径
(一)防止病毒入侵,增强机体免疫力
目前,对于COVID-19尚无有效的治疗方案,首选的防疫方法是防止病毒入侵。可参考的途径有:(1)干扰素(interferon,IFN)及其诱导剂:聚肌苷酸聚胞苷酸,硝唑尼特[4,6]。(2)阻断病毒在宿主细胞表面激活和释放遗传物质进入细胞的途径,如跨膜蛋白酶丝氨酸抑制剂:甲磺酸卡莫司他、盐酸溴己新等[8,15]。(3)中成药制剂[16]:根据不同症状,选用合适的中成药,增强人体免疫力。(4)维生素C:提高机体营养状况而提高机体免疫力。
(二)针对病毒特点用药,抑制病毒繁殖或直接将其杀死
1.抗病毒药物。目前已经用于临床的药物有两种[15]:(1)RDV:核苷类似物,通过抑制病毒核酸合成抗病毒。(2)LPV/r:复方片剂,通过抑制蛋白酶的功能抑制病毒的合成。
2.一些具有治疗前景的备选药物。(1)利巴韦林:一种核酸合成抑制剂,具有广谱抗病毒活性[8]。其在严重急性呼吸系统综合征病毒(severe acute respiratory syndrome coronavirus,SARS-CoV)和中东呼吸系统综合征冠状病毒(Middle East respiratory syndrome coronavirus,MERS-CoV)引发的疾病中的治疗效果较好。但是其副作用(高剂量与溶血性贫血、中性粒细胞减少、致畸性和心肺窘迫有关[4])限制了该药物的使用。(2)达芦那韦:为第二代人类免疫缺陷病毒-1(human immunodeficiency virus-1, HIV-1)蛋白酶抑制剂。(3)阿比朵尔:通过嵌入膜脂中抑制病毒颗粒与脂膜之间以及病毒颗粒与内体膜之间的膜融合[8]。据报道[17]:李兰娟团队体外实验初步表明达芦那韦和阿比朵尔分别在300 μmol/L、10~30 μmol/L浓度下,能有效抑制病毒。且阿比朵尔能显著抑制病毒对细胞的病变效应。(4)磷酸氯喹:2020年2月17日,国务院联防联控机制新闻发布会声明[18],磷酸氯喹对COVID-19具有疗效,且并未发现严重不良反应。
(三)特异性抗体
近来,有学者指出[19],抗体也许是治疗COVID-19的最好药物。病毒表面有很多特异性蛋白质和分子,称之为抗原。人体后天在某种抗原刺激后可产生一种特异性免疫能力(又称获得性免疫),并与再次进入机体的该种抗原起特异性反应。当病毒进入体内,激活了人体的自身免疫系统,产生特异性免疫抗体,抗体和抗原结合,激活免疫反应,直接杀灭病毒。其作用效果是特异、直接、高效的。
诚然,抗体是机体对抗病毒感染最重要的武器之一:针对病毒的中和性抗体一旦产生,不但量大而且持久,从而可高度有效地阻断病毒进入细胞内。病毒不能进入细胞,就不能繁殖、扩增,细胞外的病毒也会逐渐自身分解。抗体神奇之处也就在于此。然而,只要机体产生出抗体,就能控制住病毒?真实情况远非如此。许多COVID-19重症患者体内的特异性抗体已产生,为什么仍然不能控制住病毒?这是由于抗体的复杂性所导致。有些抗体甚至可以促进COVID-19病情的进展。所以,利用抗体来治疗COVID-19仍需要进行大量的相关科研工作。基于抑制病毒的各种机制,将各种药物和抗体总结见表2。

表2 各种抗COVID-19药物优缺点对比分析
八、总结
目前没有一种特别好药物可以控制这种疾病,但目前最新研究发现[23]:氯硝柳胺等SKP2(能与S期激酶cyclinA-CDKI相互作用的蛋白)抑制剂在体外降低MERS-CoV冠状病毒复制高达28 000倍,改性环糊精分子可作为广谱杀病毒药物,同时可阻止病毒耐药性产生[24]等,这些新型抗病毒物质的广谱活性也可能有效抵抗2019-nCoV,但均处于早期开发阶段的。此外,当前2019-nCoV疫苗在研发当中并取得了一定进展。2020年3月4日,由韩国化学研究院发现可以对抗2019-nCoV的抗体[25]。2019-nCoV的S蛋白结构与中东呼吸综合征(Middle East respiratory syndrome,MERS)和“非典”(severe acute respiratory syndrome,SARS)的S蛋白结构非常相近,并已确认后者的中和抗体可与其相结合。但同一天,中国科研团队发现[26]:2019-nCoV已于近期产生了149个突变点,并演化出了两个亚型(L和S)。研究发现[26]:在地域分布及人群中的比例,这两个亚型表现出了很大测差异。其中S型是更古老的版本,而L亚型更具侵略性传染力更强。对不同亚型的深入了解,将有助于新冠肺炎的差异化的治疗和防控。目前,世界范围的疫情仍然很严峻,应大力提倡提高机体免疫能力和做好日常防护。科学的方法、理性的态度终将是战胜疫情的最有效武器。
综上所述,2019-nCoV传播速度很快,传染性也很强。感染之后因个人差异,潜伏期或长或短,并不一定及时表现出相应症状;而且因个体防御能力的差异,发生症状的严重程度也不相同。目前,世界范围的疫情仍然很严峻,世界各国均在积极研发治疗COVID-19的药物及疫苗,在良好(更有效)的治疗方案出台之前,人类保护自己的最有效的措施就是做好日常防护,且尽量少出席聚集性场所。与此同时通过锻炼及合理的饮食提高机体免疫力。我们始终坚信,科学的方法、理性的态度终将战胜疫情。

