三种不同材料修复大鼠口腔黏膜缺损创面的对比实验研究
韩永洁,刘世杰,邓 露
(青海省人民医院颌面外科,青海 西宁 810007)
口腔黏膜是抵抗机械刺激、毒性物质及微生物入侵的重要结构,对于口腔功能的维持具有重要意义,而外伤、口腔黏膜良性及恶性改变均可造成黏膜缺损,造成一定功能障碍[1]。目前口腔黏膜缺损及重建主要依靠自体皮片移植、带蒂的肌皮瓣等方式完成,但均具有明显的局限性,一方面自体取皮可加重患者的创面损伤,增加其痛苦,另一方面自体移植的成活率较低,效果不佳[2]。组织工程技术是将功能相关的种子细胞通过体外培养后种植于天然可降解生物材料上,将二者培养的产物植入人体缺损部位,在人体条件下,种子细胞增殖、分化形成特定形态、功能的器官或组织,而支架材料则逐渐被降解[3]。成纤维细胞是口腔黏膜固有层的基本组成细胞,其具有合成、更新基质的能力,这一特性也为口腔黏膜的组织工程培养提供了前提[4]。目前临床常用的组织工程支架材料主要包括脱细胞真皮基质、纳米纤维丝素蛋白、聚羟基乙酸、聚乳酸羟基乙酸等,这些材料均有一定优缺点及局限性。纳米纤维丝素蛋白是一种天然的大分子材料,作为组织工程支架材料可较好的支持种子细胞的黏附、增殖及分化,目前已有关于其培养出神经胶质细胞、角皮细胞、上皮细胞、纤维原细胞的研究,且这些研究均显示该材料培养下的细胞生长状态良好,结构完整[5]。本研究拟探讨纳米纤维丝素蛋白修复口腔黏膜的效果,并与目前临床常见的同种(人皮)及异种(牛皮)脱细胞基质修复材料修复效果进行比较,观察口腔黏膜生长速度、炎症反应及相关蛋白的表达情况,旨在为纳米纤维丝素蛋白修复口腔黏膜缺损提供理论依据。现报道如下。
1 材料与方法
1.1实验材料:实验动物:80只3月龄雄性Wister清洁级大鼠,体重220~250g,购自北京维通利华实验动物技术有限公司,动物适应性喂养1周,保持环境温度适宜。本研究经本单位实验动物伦理委员会批准,符合动物保护及使用相关规定。主要实验仪器:石蜡切片机(德国Leika公司);倒置相差电子显微镜,光学显微镜(日本Olympus公司)。主要实验试剂:同种异型脱细胞基质购自北京清源生物科技有限公司,异种脱细胞基质购自正海生物技术有限公司,纳米纤维丝素蛋白购自武汉博士德公司;抗CD34兔抗大鼠抗体、广谱细胞角蛋白抗体、羊抗鼠通用抗体、SABC通用免疫组化试剂盒购自武汉博士德有限公司。
1.2实验方法:动物分组及处理:①动物分组:将大鼠随机分为A(纳米纤维丝素组,n=20)、B(牛皮脱细胞基质组,n=20)、C(人皮脱细胞基质组,n=20)、D组(空白对照组,n=20)。②动物建模及处理:采用3.6%水合氯醛腹腔注射麻醉,常规消毒铺巾,麻醉成功后各组大鼠均于显微镜下手术切除直径10mm的全层口腔颊黏膜,充分止血。A、B、C组大鼠分别取同一直径(10mm)、经辐照灭菌的丝素蛋白、异种(牛皮)脱细胞基质、同种(人皮)脱细胞基质反铺于单层凡士林纱布上,用7-0缝线将纱布缝合于口腔黏膜,取凡士林油纱布覆盖,0号丝线缝合固定;D组大鼠用凡士林纱布覆盖,用0号丝线缝合。术后大鼠常规分笼饲养,不进行抗感染治疗,自由饮食,术后7d拆线,保持鼠笼清洁。
1.3标本取材及指标检测:黏膜状态观察:观察各组大鼠全身状态,术后1周每组大鼠随机挑选5只大鼠,常规腹腔麻醉后观察口腔黏膜色泽、渗出液情况、愈合情况,采用游标卡尺测定口腔黏膜缺损直径,测定时取三个不同位点测定,取平均值,测量完毕后标记大鼠,于术后2周、3周、4周时进行测量。HE染色:于术后1、2、3、4周时每组挑选5只大鼠,常规处死,取5×5mm口腔黏膜创面组织,取材后迅速采用10%福尔马林固定。固定标本切取3mm×3mm大小,常规石蜡包埋,采用切片机切取4μm切片,经烤片、脱蜡、梯度酒精逐级复水、苏木素染色、冲洗、分化、伊红复染、脱水、透明等操作后,以中性树胶封片,采用普通光学显微镜进行组织的观察,先于低倍镜下找到合适的视野再进行高倍镜观察。免疫组化:取4μm石蜡切片,烤片后采用二甲苯脱蜡,磷酸缓冲液(PBS)冲洗,滴加0.3%过氧化氢甲醇溶液50μL灭活过氧化物酶处理10min,微波修复抗原10min,PBS冲洗3次,滴加50μL山羊血清,孵育10min,加入标记的一抗(CD34兔抗鼠单克隆抗体,小鼠抗大鼠CK单抗,阴性对照滴加PBS溶液)室温孵育1h,PBS冲洗3次,滴加标记的二抗(生物素标记的羊抗鼠通用抗体),室温孵育10min,PBS冲洗3次,滴加50μL辣根标记链霉卵白素(SP)工作液,孵育10min,PBS冲洗3次,加入DAB显色液,采用蒸馏水冲洗,苏木精复染后用0.1%盐酸溶液分化,PBS冲洗,经梯度酒精脱水、透明后封片,显微镜下观察并拍照。

2 结 果
2.1各组大鼠术后不同时间点黏膜状态情况:术后1周时观察各组大鼠颊侧黏膜缝线均无脱落;A、B、C组大鼠术后1周拆线后可见移植区有少量新生上皮,创面见透明膜状物,周围无明显红肿;术后3周时A组可见创面新生黏膜与周围组织无明显界限,部分大鼠创面未完全愈合,B、C两组创口直径收缩较大,少量创面未愈合。经比较,术后1、2、3周时D组大鼠创面直径显著大于A、B、C组,差异具统计学意义(P<0.05)。详见图1、表1。

图1 术后各组大鼠不同时间点创面直径大小情况
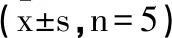
表1 术后各组时间点创面直径大小变化
2.2HE染色观察各组大鼠术后不同时间点成纤维细胞密度、炎性细胞数情况:HE染色显示,A、B、C组大鼠不同时间点成纤维细胞数、炎性细胞数均显著低于D组,差异具统计学意义(P<0.05);A、B、C组大鼠各时间点组间比较差异无统计学意义(P>0.05)。详见图2、图3、表2、表3。

图2 术后各组大鼠不同时间点黏膜HE染色情况

图3 术后各组大鼠不同时间点黏膜CK染色情况
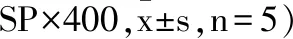
表2 四组新生组织中成纤维细胞密度比较(cell/高倍视野
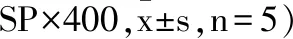
表3 四组新生组织中炎性细胞密度比较(cell/高倍视野
2.3各组大鼠黏膜CK染色情况分析:免疫组化CK染色显示,术后各组黏膜均有上皮细胞生长,A、B、C组术后1、2、3、4周时大鼠CK阳性细胞表达数显著高于D组,差异具统计学意义(P<0.05);A、B、C组大鼠各时间点组间比较差异无统计学意义(P>0.05)。详见表4。
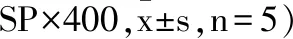
表4 四组大鼠不同时间点CK阳性细胞数比较(cell/高倍视野
2.4各组大鼠术后黏膜组织中CD34染色情况分析:免疫组化CD34染色显示,A、B、C组术后1、2、3周时CD34阳性表达数显著高于D组(P<0.05),术后4周各组CD34表达情况比较差异无统计学意义(P>0.05),A、B、C组大鼠各时间点组间比较差异无统计学意义(P>0.05)。详见图4、表5。

图4 术后各组大鼠不同时间点黏膜CD34染色情况
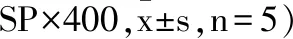
表5 四组新生组织中CD34阳性细胞比较(cell/高倍视野
3 讨 论
目前认为理想的组织工程修复材料需具备以下几个要点:良好的生物相容性、良好的可降解性、可控的降解速度、优良的三维孔隙结构及来源便捷,其中良好的生物相容性是必备条件。本研究中采用纳米纤维丝素蛋白、人皮脱细胞基质、牛皮脱细胞基质的组别在术后1周即出现创面的愈合,且术后1、2、3周时创面愈合程度显著优于空白对照组,提示三种材料均由较好的组织修复效果。三种材料对于创面愈合的影响比较结果显示,三种材料各时间点创面大小无明显差异,提示三种材料促进创面愈合的速率相当。既往王忠朝[6]等开展的一项动物研究显示,采用纳米纤维丝素蛋白、自体、异体细胞基质的大鼠术后3、5、7d时口腔黏膜缺损均显著低于空白对照组,另外纳米纤维丝素蛋白组大鼠黏膜缺损直径也显著低于自体、异体细胞基质;而国外一项研究证实,纳米纤维丝素蛋白、人皮脱细胞基质对口腔黏膜的修复及再生有相当的作用效果[7],本研究与后者研究结果类似,与前者研究结果存在一定差异的原因可能为本研究与其观测时间点不同所致,另外也有研究表明,不同材料修复黏膜的速率可能存在较大差异,而本研究中未对术后7d内黏膜修复情况进行分析。
口腔黏膜与皮肤一般结构类似,成纤维细胞是口腔黏膜固有层的基本组成细胞,现有研究表明,口腔黏膜的成纤维细胞在上皮形成及上皮、真皮之间的黏附作用发挥重要作用,同时也可影响上皮细胞的增殖分化及内皮细胞的迁移过程。本研究对各组大鼠术后黏膜成纤维细胞、毛细血管内皮细胞进行分析,结果显示与空白对照组比较,采用纳米纤维丝素蛋白、自体、异体细胞基质的大鼠术后1、2、3、4周时成纤维细胞密度较高;纳米纤维丝素蛋白、自体、异体细胞基质组间比较差异无统计学意义,提示纳米纤维丝素蛋白在促进成纤维细胞增殖方面有较好的效果,可能为促进创面预后的机制之一。既往开展的一项动物研究表明,丝素纤维蛋白支架用于构建口腔黏膜固有层效果较好,大鼠口腔成纤维细胞可在支架表面黏附、增殖、生长并逐渐形成黏膜,促进上皮生长。本研究与其研究结果类似。口腔黏膜损伤可造成机体炎症反应的增加,有研究表明,与皮肤愈合过程不同的是,口腔黏膜愈合过程中的炎症呈一过性进展。本研究对黏膜损伤大鼠黏膜炎症细胞进行分析结果显示,各处理组大鼠炎症细胞显著低于空白对照组大鼠,与成纤维细胞数量变化趋势类似,各处理组炎症细胞数比较也无统计学意义。分析纳米纤维丝素蛋白、自体、异体细胞基质对机体炎症反应的机制,一方面,与空白对照组比较,各处理组别大鼠创面愈合过程较快,降低创面持续刺激引起的炎症反应升高;另一方面,既往研究认为,成纤维细胞除合成胶原、构成组织连接成分外,其也可辅助炎症反应过程,促进炎症的消退,这一特性可能是各材料对炎症细胞有一定影响的原因。
另外,本研究采用免疫组化进行CD34、CK染色分析各组大鼠各时间点血管内皮细胞及黏膜上皮细胞的生长情况,结果显示,各组大鼠黏膜CD34阳性表达显著高于D组,提示在纳米纤维丝素蛋白、自体、异体细胞基质等支架的作用下,黏膜血管内皮得到更好的生长,考虑可能为生物支架材料可为毛细血管内皮细胞长入提供基础。CK染色显示各组大鼠创缘早期均有上皮细胞生长,而D组仅有少量上皮细胞,术后1、2、3周时创面的新生上皮细胞显著多于D组,进一步提示采用纳米纤维丝素蛋白、自体、异体细胞基质修复口腔黏膜缺损有助于上皮生长,对重建黏膜缺损有较好的价值。
综上,纳米纤维丝素蛋白、自体、异体细胞基质对大鼠口腔黏膜损伤具有相当的修复效果,但脱细胞基质在来源方面比较少,且存在伦理学的限制;现有的脱细胞基质在使用过程中多价格较为昂贵,患者难以承受;另外其也有引起传染性疾病传播的弊端,纳米纤维丝素蛋白具有相对较广的来源,为口腔黏膜缺损修复提供新的思路。

