甲状腺上动脉的影像学研究进展及临床意义
秦坤坤,孙建男,王坤鹏,王伟灿
1. 牡丹江医学院,黑龙江 牡丹江 157011;2. 大庆油田总医院 CT室,黑龙江 大庆 163001
引言
近年来,随着生活方式和食物结构的改变,人口老龄化的增长,世界上大多数地区甲状腺癌的发病率都在不同程度上升,甲状腺癌已经成为头颈部以及内分泌系统最常见的恶性肿瘤之一[1]。甲状腺癌多发于我国沿海发达地区,城市患病率高于农村,而且在人群中常发于中年人,男性发病率远远低于女性[2]。甲状腺及甲状旁腺是富含血供的腺体,疾病种类繁多,如甲状腺恶性肿瘤、单纯性甲状腺肿、Graves病以及甲状旁腺功能亢进等[3],往往需要手术和介入治疗。
甲状腺动脉是营养甲状腺和甲状旁腺等器官及邻近肌肉组织的主要血管。甲状腺上动脉不良结扎出血是术中危及生命的常见原因[4]。随着甲状腺小切口手术及血管介入技术的发展,甲状腺上动脉解剖学的临床意义与日俱增。甲状腺上动脉的特点是管径纤细,起源变异率高,走行分布复杂,受设备及技术所限,是临床的隐匿盲区,其解剖形态学多见于专业的解剖学书籍,但多为简要概括,尚未有统一标准[5]。近年来随着解剖学及影像学的发展,研究甲状腺动脉的技术方法得到了质的飞跃。
1 甲状腺上动脉生理学
甲状腺是人体最重要的内分泌腺体之一[6]。当甲状腺激素分泌增多,促使交感肾上腺系统兴奋,心跳加速,心输出量增大,甲状腺动脉扩张,影响其血流量增加[7],反之,甲状腺动脉血流动力学状态改变可以反映甲状腺激素水平变化,从而辅助诊断甲状腺功能亢进或减低[8]。甲状腺血流状态与甲状腺疾病有着密切关系,甲状腺肿瘤的恶性程度越高,血供越丰富,恶性甲状腺肿瘤的供血动脉迂曲扩张,分支增多,血管结构混乱[9]。
2 甲状腺上动脉影像学
2.1 影像学评估甲状腺上动脉的血流状态的临床应用
目前可以反映甲状腺动脉血流状态的影像学方法有超声和MRA,超声和MRA打破了以往DSA和常规CTA不可避免的辐射风险,同时弥补了血流动态信息的空白。其中超声多普勒扫描可以结合B模式和M模式显示血流速度及频谱形态(图1),方便、快捷、经济实用,敏感度高。

图1 甲状腺上动脉的彩色多普勒超声图
2.1.1 超声
超声可以提供彩色多普勒血流显像、彩色多普勒能量图以及多普勒频谱等数据分析[10]。超声评估甲状腺上动脉(Superior Thyroid Artery,STA)的应用范围多为辅助诊断甲状腺毒症病因、评估甲状腺功能障碍相关疾病的治疗效果及术前辅助诊断甲状腺肿瘤良恶性。
Joish等[11]对208名甲状腺功能正常的成年人进行双侧STA多普勒超声检查,获得的平均峰值收缩期速度(Peak Systolic Velocity,PSV) 为(16.94±5.3)cm/s, 平 均 搏动指数(Pulsatility Index,PI)为 0.93±0.31,阻力指数(Resistance Index,RI)为 0.55 ±0.13,并且在不同性别中没有显著差异(P>0.05)。与Joish观点不同的是,Macedo等[12]研究结果中,正常成年人的平均PSV(25.84 cm/s)、PI(1.03)、RI(0.62)以及女性STA的PSV更高。Uchida等[13]通过超声检测有效证实Graves病STA的PSV高于40~50 cm/s。综上,通过超声检测STA的PSV是区分甲状腺毒症病因的辅助手段,有利于选择不同的治疗方法。
Smith等[14]通过超声测量出贝伐单抗干预后正常大鼠STA流速增加,确定了贝伐单抗治疗Graves病和碘缺乏症的机制是通过增加血管生成和血管分布。吴茂英[15]通过彩色多谱勒超声检测甲状腺功能亢进症患者的STA内径及血流峰值在治疗前后有明显的变化,得出彩色多普勒超声对甲状腺功能亢进症的诊治评估具有重要的临床意义,可在临床上推广使用。此外,国内外多名学者指出多普勒超声评估甲状腺血管模式和速度参数可以提供重要的信息,恶性肿瘤供血动脉的Vmax/Vmin比值、PI和RI显著高于良性肿瘤,有助于在术前对良恶性甲状腺肿瘤进行正确的鉴别诊断[10]。进一步分析提示甲状腺恶性病灶血流分级、肿块大小与STA的Vmax、Vmin测量值呈正相关,与Vmax/Vmin、PI、RI测量值呈负相关[16-17]。
2.1.2 磁共振血管造影
磁共振血管造影(Magnetic Resonance Angiography,MRA)可分为三维增强MRA和非增强MRA,后者包括相位对比(Phase Contrast,PC)法和时间飞跃(Time of Flight,TOF)法,MRA相比超声具有更高的准确度及特异度[18]。MRI序列提供关于血管横截面在一个心动周期内随时间变化的信息,而CT扫描仅在一个时刻提供结果,因此,MRA的数据比CT要丰富得多。
MRA可以提供颈动脉的解剖形态学和血流动力学信息[19-21],甲状腺上动脉细小,而MRA受血流、伪影影响因素较多,所以运用MRA观察甲状腺上动脉的研究较少。目前MRA分析甲状腺上动脉的应用范围多为面部动脉重建的术前评估,术前了解细小动脉的流速及形态,为临床选择合适的受体血管做出指导。
Bettoni等[22]通过运用3.0T MRI采用3D PCA 和 2D Cine MRI-PC序列探索颈外动脉分支的解剖学和形态学特征,发现STA占颈外动脉分支血流分布的16.5±10%,STA属于血流速度分组中的“中间流动”组(21.8±14)mL/min,而且由非增强MRA检测细小动脉的血流状态有助于指导外科医生选择合适的面部重建受体血管。通过非增强MRA同时可以探索STA几何特征[23],可以测量直径和观测起源类型。Benichi等[24]运用增强MRA观察并报道了一例甲状腺上动脉罕见来源于颈内动脉的病例。
增强MRA和非增强MRA两者比较,增强MRA使用造影剂显示的图像更清晰,非增强MRA优点是无需使用造影剂避免了肾脏毒性和过敏风险,PC技术具有饱和效应,TOF技术具有低空间分辨率和运动伪影等缺点,对颈部动脉的研究具有局限性,非增强MRA常用于造影剂过敏或肾功能不全的患者[25-27]。
2.2 影像学检测甲状腺上动脉起源、分支及走行的临床应用
DSA及CT可以立体三维观察甲状腺上动脉,以往颈部动脉成像的黄金标准是DSA,具有优异的空间和时间分辨率,而风险包括侵入性强、成本高、并发症多等特点,限制了其在术前甲状腺动脉筛查的应用[28]。目前DSA评估甲状腺上动脉的临床应用范围多为甲状腺疾病介入治疗前测量STA直径,以便选择合适的导管及栓塞微粒。
2.2.1 DSA
目前DSA在甲状腺动脉解剖形态学研究方面多为侧重于介入指导治疗,如选择性动脉栓塞治疗。Nomura等[29]报道了一例颈动脉支架置入术后出现甲状腺上动脉穿孔的病例。肖海鹏等[30]经介入血管造影测出Garves病甲状腺上动脉内径约为2.0~5.5 mm。Luo等[31]在运用选择性动脉栓塞介入术中,发现16例患者中有4例假性动脉瘤发生在颈外动脉(External Carotid Artery,ECA)发出的 STA 上。Gupta等[32]通过运用DSA研究了15个患者的STA,他发现STA的起源是可预测的,由ECA发起的超过70%,其次是颈总动脉(Common Carotid Artery,CCA)分叉和CCA。
2.2.2 CT
CT可以利用X射线衰减程度实现自动去骨以获得多种后处理图像可以实现三维立体的测量[33],为解剖结构提供了视觉上的清晰再现以及精确诊断的优异性。CTA较DSA降低了有创风险,颈部CTA逐渐成为评价颈部血管疾病的主要成像手段,它具有准确、无创、分辨率高等优势。目前颈部CTA应用广泛,对甲状腺上动脉评估多为甲状腺肿瘤术前分析,了解甲状腺上动脉起源、分布及走行变异。
(1)普通螺旋CT单能量扫描技术。刘历等[34]探索了64排螺旋CT下各种图像后处理技术能更好地显示STA,研究认为最大密度投影(Maximum Intensity Projection,MIP)及曲面重组(Curved Planar Reformation,CPR)能很好地显示其起源及分支,多轴向投照重建法(Multiaxial projection reconstruction,MPR) 及 容 积 再 现(Volume Rendering,VR)能够准确定位并能全方位的显示其走行,为后续的研究做出了良好开端。Esen等[35]使用64排CT统计发现STA多数起源于ECA,右侧约为64.5%,左侧超过39.7%,以上可能与Gupta等[32]使用DSA纳入样本量过小有关,也可能是人群种族或设备差异所致。
随着螺旋CT技术的发展,影像科医生开始深入探索更多甲状腺动脉测量参数的相关研究,如图2。庹光芳等[36]通过256层螺旋CT扫描,发现在与起始动脉夹角方面,STA多为锐角;他还发现在STA内径和面积在性别及左右侧具有统计学差异。陈俊等[37]运用640层螺旋CT研究的患者均患有甲状腺疾病,该样本中所有患者甲状腺的病变均由甲状腺动脉供血,相应的患侧供血动脉多表现为直径增粗、走行扭曲,而病变位置与供血动脉关系密切,这些信息可以为术中结扎细小血管提供依据。
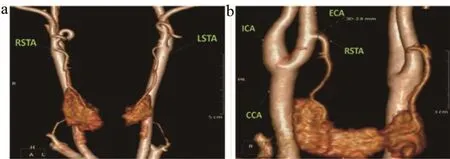
图2 CTA显示甲状腺上动脉的VR图像
(2)双能量CT扫描技术。由于甲状腺对碘造影剂及辐射具有高敏感性,同时为了降低肾脏毒性、心脏负担等,影像科医生更加关注双能量CT(Dual Energy CT,DECT)低剂量低辐射技术来评估甲状腺动脉的研究进展。DECT技术包括以下 :双源CT(Dual Source CT,DSCT)通过使用两个同时工作的X射线管,能谱CT快速峰值千伏电压切换和双层检测系统。
单源DECT由单个X射线管进行双能量光谱CT扫描,在低电压80 kVp和高电压140 kVp之间进行瞬时电压切换,以产生101组单能量范围为40~140 keV的虚拟单色图像[38]。曹锋等[39]利用宝石能谱CT中的最佳单能量技术统计发现:甲状腺肿瘤动脉血管成像的最佳单能量keV值区间为54~68 keV,他证实了DECT通过结合使用低管电压、低能量光谱及迭代重建,可以显著减少对比剂量和辐射剂量,为双能量CT研究甲状腺供血动脉详细解剖及形态打下良好基础。
通过查阅国内外文献,虽然尚未有人运用DSCT对细小甲状腺供血动脉的研究,但是随着DSCT低辐射剂量扫描技术和图像后处理软件的不断发展,基于以上论述推理DSCT是可以评估甲状腺动脉的,不仅能利用其“低剂量低辐射”快速扫描技术的优势,还能利用其多种后处理技术显示高质量图像的优势。
3 甲状腺动脉影像学研究的临床意义
研究表明,了解甲状腺动脉及其分支个体变异的模式对于头颈部的手术和介入放射治疗至关重要,密切关系着不同的最佳治疗方案[40]。根据外科医生的经验,甲状腺切除术主要并发症包括出血、喉返神经损伤和甲状旁腺功能减退[41],术前熟知STA解剖可以尽量避免这些并发症。对于内科医生来说,熟知甲状腺动脉血流参数有助于区分甲状腺功能亢进病因及选择合适的治疗方法,如:Graves’病的治疗方法包括服用抗甲状腺药物、放射性同位素治疗以及甲状腺次全切除术,而破坏性甲状腺炎通常选择保守的治疗方法[42]。
越来越多的甲状腺手术选择改良低位小切口以及腔镜术式[43],不仅保留颈部生理功能,还能最大程度达到美观,但两者均具有非常有限的视野,通常使得术中解剖学取向精确变得困难。如果对STA变异缺乏知识或经验,比如一条血管被误认为是另一条血管,可能会导致致命的错误[44]。
4 总结
综上所述,DSA、超声、MRA及宝石能谱CT对甲状腺上动脉解剖学及血流动力学特点的评估有着不同的切入方向及显示效果,各有优势和不足,不同的影像方法起到互补作用,辅助临床了解甲状腺供血动脉及周围组织毗邻关系,对指导内科、手术及介入等治疗具有重大意义。

