新型冠状病毒肺炎患者256例入院时白细胞、中性粒细胞及淋巴细胞亚群回顾性分析
罗高权 黄文杰 张一帆 朱鸿武 李东东 张园
1中国人民解放军南部战区总医院(广州510010);2联勤保障部队九二一医院(长沙410022);3广东省医学学术交流中心(广东省医学情报研究所)(广州510180)
新型冠状病毒肺炎(COVID-19)自2019年12月起开始在我国武汉地区流行[1],世卫组织于2020年1月31日宣布此疾病暴发为“国际关注的突发公共卫生事件”(public health emergency of international concern,PHEIC)[2]。2月11日,WHO 正式命名该病为“2019 冠状病毒病”(corona virus disease 2019,COVID-19)。同日,国际病毒分类委员会将引发病症的冠状病毒正式命名为“严重急性呼吸系统综合征冠状病毒2 型(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)”。
疫情发生以来,全国卫生健康系统将防控疫情、救治患者作为头等大事,国家卫生健康委迅速行动,将COVID-19 纳入《中华人民共和国传染病防治法》规定的乙类传染病,实行了甲类管理,全面着手将会展中心、体育场馆等改造为“方舱医院”,同时修建了火神山、雷神山两家医院集中收治患者[3]。不断有证据[4-5]表明,体内严重的免疫反应失调是导致重型COVID-19 的重要原因之一,特别是与T 淋巴细胞的失调密切相关。淋巴细胞是反映全身炎症的重要指标之一,淋巴细胞亚群检测有助于危重病的早期筛查、COVID-19 的诊断和治疗。
本研究回顾性收集了256例火神山医院住院确诊为COVID-19 的患者,对白细胞、中性粒细胞及T 淋巴细胞亚群进行了相关分析,以期对疾病筛查、诊断和治疗提供实验室依据。现报道如下。
1 资料与方法
1.1 一般资料本研究回顾性收集了自2020年2月4日至3月13日在武汉火神山医院住院的确诊COVID-19 患者256例,患者诊断标准符合国家卫生健康委发布的《新型冠状病毒肺炎诊疗方案(试行第七版)》,所有患者均符合实时荧光RT-PCR 检测新型冠状病毒核酸阳性。所收集病例按入院时患者病情根据诊疗方案标准判定分为:轻型、普通型172 例,重型、危重型84 例。其中轻型、普通型患者中10 例病情变化转化成重型、危重型,后达到治愈标准出院。死亡患者7 例,均为入院时诊断为重型危重型患者。患者人口统计学以及基线资料见表1。
1.2 研究方法本研究为回顾性研究,所收集的患者均在入院后24 h 按照规范留取血样进行血液学检验,包括但不限于:白细胞数量、中性粒细胞数量、淋巴细胞计数、T 淋巴细胞亚群计数(CD3+、CD3+CD4+、CD3+CD8+、CD3+CD4+/CD3+CD8+比值、B细胞、NK 细胞)和生化检验(包含血糖、肝功能、生功能等)。
记录COVID-19 患者入院日期、采血日期、血常规结果、T淋巴细胞亚群检验结果,查阅病历记录患者发病日期、入院诊断、既往史及并发疾病。计算患者自发病时间至抽血时间的日期差。
将所有患者按照入院时病情分成轻型、普通型组,重型、危重型组两组。对患者人口统计学和基线资料进行统计,分析其差异。比较两组患者在血常规及T 淋巴细胞亚群检验结果差异,包括白细胞数量、中性粒细胞数量、淋巴细胞计数,T 淋巴细胞亚群计数,并分析不同病程时间对以上白细胞数量等指标的影响。
1.3 统计学方法采用SPSS 25.0 统计学软件进行数据分析。计量资料符合正态分布的数据采用两独立样本t检验进行组间比较;两变量相关性分析采用Pearson 相关性分析。P<0.05 为差异具有统计学意义。
2 结果
2.1 患者人口统计学和基线资料比较轻型、普通型患者年龄(57.63 ± 13.35)岁,重型、危重型年龄(62.74±14.94)岁,两组患者在年龄组间比较差异具有统计学意义(P<0.05)。在性别构成比例、吸烟比例、基础疾病构成方面组间比较差异无统计学意义(P>0.05)。见表1。

表1 COVID-19 患者的人口统计学和基线资料Tab.1 Demographic and baseline data of COVID-19 patients
2.2 血常规及淋巴细胞组间比较轻型、普通型组与重型、危重型组相比,虽然白细胞和中性粒细胞均值均在正常范围之内,但后者白细胞和中性粒细胞检测数值更高(P<0.05)。在淋巴细胞数目、CD3+、CD3+CD4+、CD3+CD8+淋巴细胞均值检测方面,两组均在正常范围以下,同时显示后者检测数值更低(P<0.05)。在比较两组在CD3+CD4+/CD3+CD8+比值以及B 细胞方面的差异,两组均值在正常范围内,但CD3+CD4+/CD3+CD8+比值差异有统计学意义(P<0.05),同时B 细胞数值比较差异无统计学意义(P>0.05)。在NK 细胞方面,轻型、普通型组均值在正常范围内,重型、危重型组均值在正常范围以下,同时两者比较差异有统计学意义(P<0.05),提示后者具有较低的数值。见表2。
表2 COVID-19 患者外周血血常规及淋巴细胞亚群结果Tab.2 Results of Peripheral Blood routine and Lymphocyte subsets in patients with COVID-19 ±s
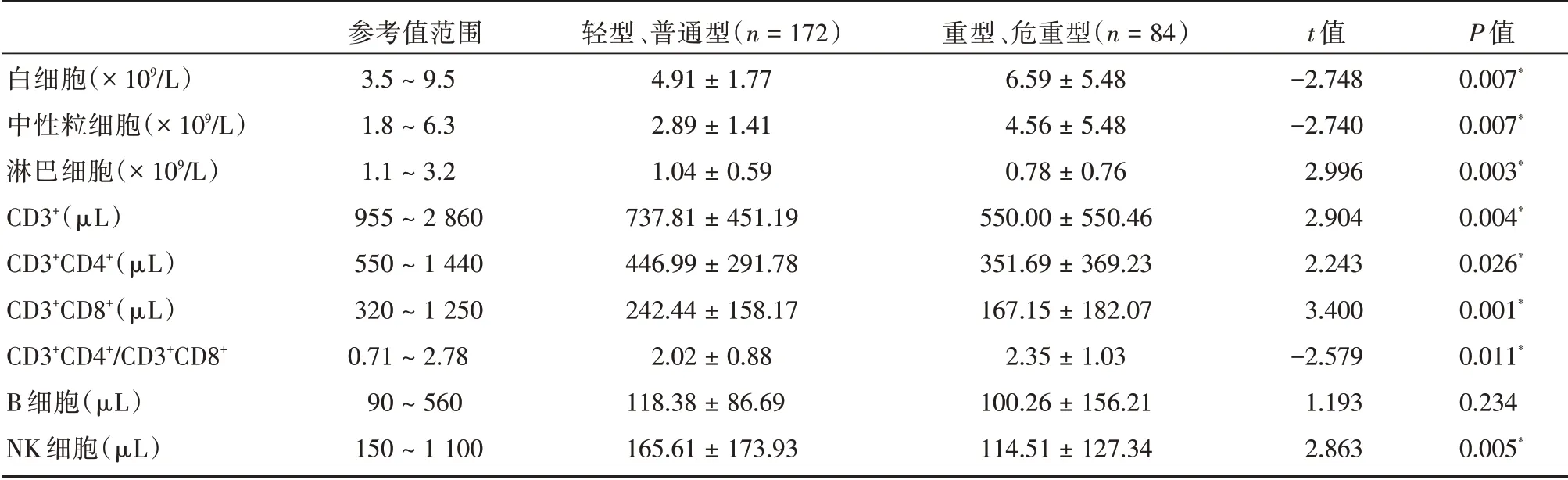
表2 COVID-19 患者外周血血常规及淋巴细胞亚群结果Tab.2 Results of Peripheral Blood routine and Lymphocyte subsets in patients with COVID-19 ±s
注:与轻型、普通型比较,*P<0.05
白细胞(×109/L)中性粒细胞(×109/L)淋巴细胞(×109/L)CD3+(μL)CD3+CD4+(μL)CD3+CD8+(μL)CD3+CD4+/CD3+CD8+B 细胞(μL)NK 细胞(μL)参考值范围3.5 ~9.5 1.8 ~6.3 1.1 ~3.2 955 ~2 860 550 ~1 440 320 ~1 250 0.71 ~2.78 90 ~560 150 ~1 100轻型、普通型(n=172)4.91±1.77 2.89±1.41 1.04±0.59 737.81±451.19 446.99±291.78 242.44±158.17 2.02±0.88 118.38±86.69 165.61±173.93重型、危重型(n=84)6.59±5.48 4.56±5.48 0.78±0.76 550.00±550.46 351.69±369.23 167.15±182.07 2.35±1.03 100.26±156.21 114.51±127.34 t 值-2.748-2.740 2.996 2.904 2.243 3.400-2.579 1.193 2.863 P 值0.007*0.007*0.003*0.004*0.026*0.001*0.011*0.234 0.005*
2.3 不同病程抽血间隔时间与检验结果的相关关系不同病程抽血间隔时间定义为患者自发病开始至患者抽血化验日期差值。双变量Pearson 相关性分析显示,轻型、普通型和重型、危重型两组患者在白细胞、中性粒细胞呈负相关,差异有统计学意义(P<0.05,表3),见图1。

表3 COVID-19 患者抽血间隔时间与化验指标的相关分析Tab.3 Analysis of correlation between interval time of blood sampling and laboratory indexes in patients with COVID-19
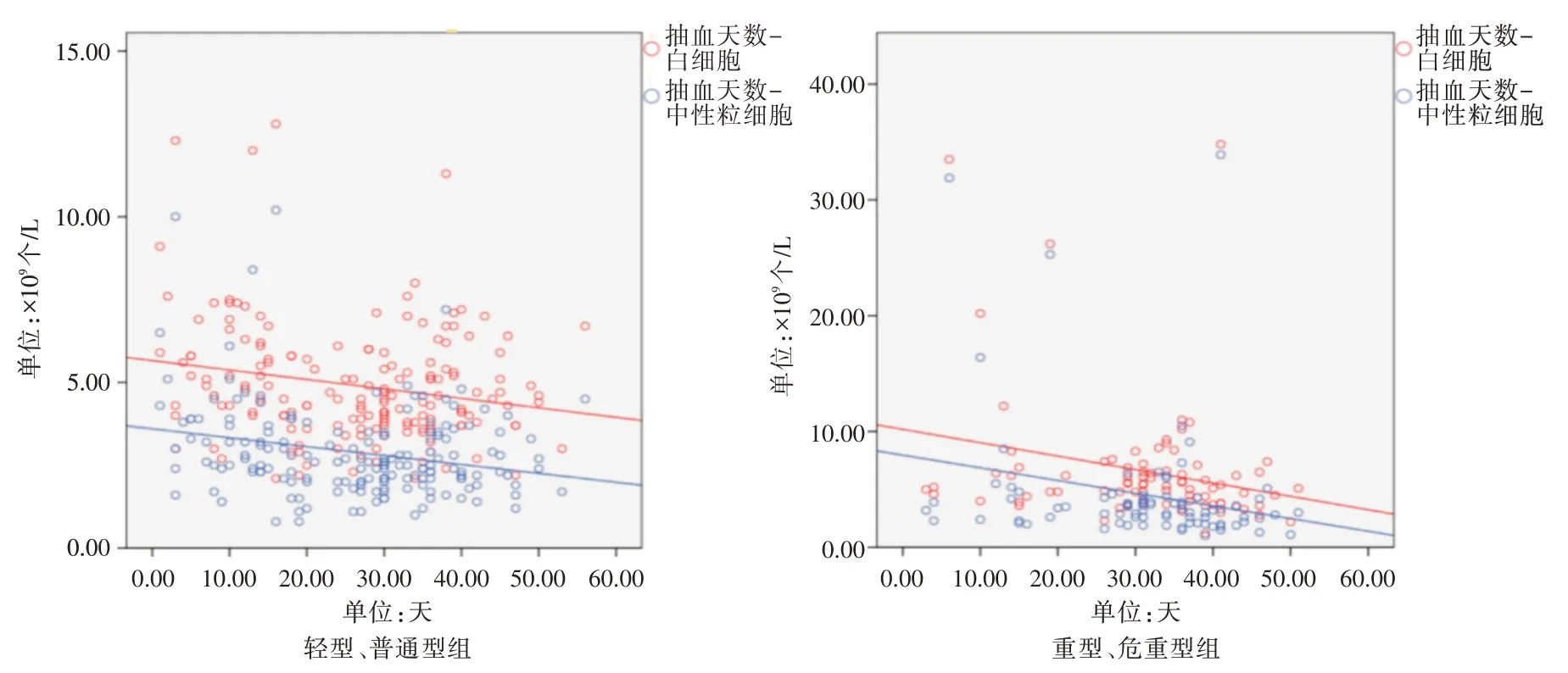
图1 COVID-19 患者抽血间隔时间与白细胞、中性粒细胞散点图Fig.1 Interval time of blood sampling and scatter plot of leukocytes and neutrophils in patients with COVID-19
3 讨论
武汉火神山医院参照2003年抗击非典期间“北京小汤山医院”模式,在武汉职工疗养院,建设一座专门医院,集中收治COVID-19患者。2020年2月4日,武汉火神山医院开始正式接诊COVID-19确诊患者。火神山医院不设立门诊,主要收治从方舱医院、隔离点及其它医疗机构等转入的患者。
冠状病毒传统上被认为是人类的非致命病原体,主要导致约15%的普通感冒,至今为止包括此次肺炎总计导致了3 次高致病性爆发,前两次分别是2003年的非典型性肺炎和2012年的中东呼吸综合征[6]。
COVID-19 病原体是由中国疾病预防控制中心(CCDC)于2020年1月7日进行的喉拭子样本鉴定[7],并确定是由一种新型冠状病毒感染引起的[8]。SARS-CoV-2 属一类具有包膜(Envelope)的单股正链RNA 病毒[9],液滴传播或与污染物的直接接触被认为是SARS-CoV-2 传播的主要途径[10],发病有明显的医务人员和家庭聚集性,具人传人特征[11]。
目前的研究表明,C-反应蛋白(C-reactiveprotein,CRP)水平与炎症程度相关,其浓度水平不受年龄、性别和身体状况等因素的影响,CRP 水平可以激活补体,增强吞噬功能,从而清除侵入体内的病原微生物,与病情严重程度呈正相关[12]。因此,CRP 是诊断和评估重症肺部感染性疾病的一项重要指标[13]。同时亦有研究表明[14],在COVID-19患者中CRP水平明显升高,尤其在重型患者中升高更为明显。另外,COVID-19 患者血清丙氨酸氨基转移酶、乳酸脱氢酶、C 反应蛋白、铁蛋白、D-二聚体、IL-2R、IL-6、IL-10、肿瘤坏死因子-α水平明显升高,同时指出SARS-CoV-2 感染可能主要影响T淋巴细胞,尤其是CD4+和CD8+T 细胞[14]。
本研究发现,重型、危重型组与轻型、普通型相比,前者年龄较后者年龄大,两组男女比例差异无统计学意义。笔者发现COVID-19 患者淋巴细胞、CD3+、CD3+CD4+、CD3+CD8+细胞下降,并且这种下降在病重患者中更为明显。将幼稚的CD4+T淋巴细胞分化为效应亚群和记忆亚群是T 细胞介导免疫的最基本的方面[15]。T 细胞特别是CD4+和CD8+T 细胞,在病毒感染过程中,在减弱或抑制过度活跃的天然免疫反应中起着重要作用[5]。重症患者淋巴细胞数量减少的证据表明,免疫反应失调在COVID-19 的发病机制中发挥了作用。本研究提示NK细胞在轻型、普通型患者中处于正常范围的下限,在重型、危重型患者中低于正常范围,重型、危重型患者较轻型普通型患者NK 细胞减少。NK 细胞能够在感染病毒的早期建立快速的抗病毒反应[16],同时受到其余T 淋巴细胞亚群的影响,它们之间存在复杂的免疫调节。免疫应答是抵御病毒感染的第一道防线,然而当免疫应答失调时,会导致过度的炎症,甚至导致死亡[5,17]。据报道[18],对20 例COVID-19 患者治愈出院后核酸检测阳性及阴性的外周血淋巴细胞进行统计发现,复阳组与阴性组中的淋巴细胞亚群绝对值对比,CD8+T 细胞、NK 细胞差异有统计学意义。淋巴细胞检测可能有助于判断COVID-19 患者治愈后是否可能病毒核酸检测复阳的风险大小。
本研究显示,在重症、危重型患者中,基础疾病如糖尿病、脑血管病、冠心病、心功能不全虽然与轻型、普通型患者统计学上无差异,但上述疾病在重症、危重型患者中所占比例更高。有报道[9,20]指出,SARS-CoV-2 更容易感染免疫功能差以及合并基础疾病较多的老年患者,本研究进一步证实了这一结果。
同时笔者也观察到,重型、危重型患者较轻型、普通型患者具有较高的中性粒细胞,但是淋巴细胞计数却较低,即中性粒细胞/淋巴细胞比率(neutrophil-to-lymphocyte Ratio,NLR)增加。NLR是众所周知的全身炎症和感染的标志物,已被研究为包括肺炎在内的感染预测因子[19-21]。本研究结果和WANG 等[22]和QIN 等[5]的结果一致,表明感染的严重性与NLR 有着密切的关系。
Pearson 相关性分析显示,不同病程抽血间隔时间与患者淋巴细胞、T 淋巴细胞亚群计数并无相关关系,而与白细胞以及中性粒细胞呈负相关。这一结果提示在不同的病程时间都可以使用淋巴细胞以及亚群对COVID-19 患者病情进行评估;而白细胞以及中性粒细胞会随着病程时间的延长而逐渐下降,说明白细胞以及中性粒细胞用于病情的发展阶段评估有着一定的意义。
因此,淋巴细胞特别是T 淋巴细胞亚群,可能影响COVID-19 患者病情的严重程度,中性粒细胞、NLR 和淋巴细胞亚群有助于COVID-19 患者的早期筛查、诊断和治疗。出院前进行T 淋巴细胞筛查可能是评估COVID-19 患者治愈后病毒核酸检测复阳风险的方法之一。

