Holmes震颤临床特征与诊治分析
吕心煌,洪倩,童秋玲,李静,张扬,陈为安
(温州医科大学附属第一医院 神经内科,浙江 温州 325015)
Benedikt于1889年首次描述了中脑梗死继发的震颤,直到1904年由Holmes首次命名为Holmes震颤(Holmes tremor,HT)[1],表现为静止性、动作性和姿势性震颤,震颤频率在3~4 Hz,在保持一定姿势或运动时加重。HT曾被称为红核、中脑或丘脑震颤,因其他部位的病灶可以诱发典型的临床表现,以及红核实验性病灶未能诱发持续的震颤,这些术语已不再使用。HT是一种症状性震颤,影像学检查通常显示存在相应责任病灶,如脑卒中、外伤、肿瘤、脱髓鞘病变等,在少数情况下可以没有对应病灶而存在震颤[2]。HT临床罕见,目前国内外大多为个案报道。因此,我们回顾性分析了温州医科大学附属第一医院诊疗的6例HT患者的临床资料,总结病因、临床表现、病灶定位以及对治疗的反应,旨在提高广大临床医师对该病的认识和诊疗水平。
1 资料和方法
1.1 一般资料 选取2015年9月至2018年6月温州医科大学附属第一医院神经内科住院及门诊确诊的6例HT患者。入选标准根据国际运动障碍协会于1998年制定的震颤共识为依据[3]:①可以表现为意向性、静止性的不规律震颤,也可表现姿势性震颤;②震颤频率为低频,通常<4.5 Hz;③起病为迟发性,通常在原发病后4周至2年内起病。排除标准:①明确诊断为帕金森病、帕金森综合征、帕金森叠加综合征、特发性震颤等疾病;②影像学如头颅CT、头颅MRI未发现明确病灶者。本研究由温州医科大学附属第一医院伦理委员会审批通过。
1.2 方法
1.2.1 病例资料:收集6例患者的临床资料,对性别、原发病发病年龄、震颤发作潜伏期、原发病病灶部位、HT的特点、伴随症状等进行分析。
1.2.2 神经影像学检查:6例患者均在震颤出现后行头颅CT检查,并行头颅MRI检查,其中脑出血后患者予SWI序列检查[4]。根据影像表现,病灶部位分为脑干、丘脑、小脑及非丘脑幕上病变。
1.2.3 治疗及疗效判定:根据患者的临床及视频资料按Fahn-Tolosa-Marin震颤评定量表(Fahn-Tolosa-Marin tremor rating scale,TRS)[5],由2位神经内科医师对患者的震颤严重程度进行评分(0~144分),分值越高,震颤程度越重。根据患者病情情况,均给予左旋多巴(多巴丝肼片)单药或联合用药治疗,并根据治疗前后视频资料进行治疗后分值疗效判定。TRS总分为0表示无功能障碍,0~34分为轻度功能损害,35~71分为中度功能损害,72~107分为显著的功能损害,108~144分为严重的功能损害。本研究定义药物治疗后较治疗前评分改善10%以下为治疗无效,10%~24%为轻度缓解,25%~49%为中度缓解,50%~100%明显缓解[6]。
2 结果
2.1 一般资料 6例患者中男4例,女2例。原发疾病发病年龄为14~67岁。发病至震颤发作的中位潜伏期为2个月(14 d~8个月)。患者均以肢体震颤为来诊主诉,并且通过病史、查体及辅助检查,排除帕金森病、帕金森综合征、帕金森叠加综合征、特发性震颤等疾病。见表1。
2.2 临床表现 6例患者中,以病灶对侧上肢震颤4例,病灶对侧上下肢震颤1例,双侧上肢震颤1例。震颤均表现静止性、动作性及意向性震颤,4例肢体近端与远端震颤幅度相似,2例表现肢体远端为主的震颤。所有患者至少有1个伴随的神经系统症状与体征,偏瘫4例,共济失调3例,偏身感觉减退3例,肌张力障碍2例,运动迟缓/僵硬2例,其中病例6患者出现与原发病相关的第III、第IV、第VI对神经不完全性麻痹,表现双侧眼球各方向活动不充分,并在后续随访中出现构音障碍及软腭阵挛。见表1。
2.2.1 典型病例1:患者,男性,50岁,左中脑出血20余天后出现右上肢震颤,表现为静止性及意向性震颤,频率约3 Hz,远近端震颤幅度一致,注意力集中时症状加重,反之症状减轻,伴右上肢肌张力增高,动作迟缓。头颅MRI-SWI序列提示:左丘脑、中脑含铁血黄素沉积(见图1)。在随后4年的随访中,症状一直局限于右上肢,伴右上肢动作迟缓,肌张力增高。不伴有嗅觉减退、便秘、睡眠障碍、抑郁等常见帕金森病非运动症状。
2.2.2 典型病例2:患者,男性,67岁,入院时表现双侧眼外肌麻痹,行走及站立不能。头颅MRI提示中脑病灶,弥散相高信号,考虑脑梗死(见图2)。32 d后患者出现右侧上下肢震颤,近端与远端震颤幅度相似,表现为静止性及意向性震颤,频率约4 Hz,通过病史、查体及辅助检查,排除其余震颤相关疾病后诊断为HT。脑梗死8个月后出现构音不清,吞咽困难,软腭阵挛,复查头颅MRI平扫可见FLAIR序列示双侧下橄榄核肥大变性(见图2)。
2.3 病因与影像学表现 6例患者中最常见病因为脑卒中,其中高血压性脑出血2例,海绵状血管瘤伴出血1例,大动脉粥样硬化性脑梗死1例,外伤性脑损伤1例,视神经脊髓炎谱系病1例。所有患者均行头颅MRI检查:病例1示左丘脑、中脑陈旧性出血灶;病例2中脑梗死;病例3示桥脑海绵状血管瘤伴出血;病例4表现右丘脑与中脑陈旧出血灶;病例5脑外伤表现基底节区、丘脑、中脑、桥脑及小脑多发损伤;病例6视神经脊髓炎谱系病,表现左侧脑室旁及中脑、丘脑病灶。6例患者中脑受累5例,占83.3%;其次为丘脑4例,占66.7%。见表1。
2.4 治疗及预后 6例患者均以左旋多巴(多巴丝肼片)作为起始治疗,对单药治疗无效的患者,联合氯硝西泮等药物治疗。6例患者中,药物治疗得到缓解的有5例。3例单用左旋多巴治疗症状得到缓解,其中病例6视神经脊髓炎谱系病者在给与左旋多巴300 mg/d治疗后,震颤明显缓解(TRS评分改善92.7%),几乎完全控制;另2例在左旋多巴600 mg/d治疗后,震颤幅度达中度缓解(TRS评分分别改善46.8%和39.6%)。另3例在左旋多巴剂量逐渐加至600 mg/d时,均未有治疗效果,在联合用氯硝西泮片后,其中2例症状明显缓解,病例5脑外伤者在服用氯硝西泮片3 mg/d后震颤明显缓解(TRS评分改善50.7%);病例1在服用氯硝西泮片6 mg/d后,震颤幅度明显缓解(TRS评分改善52.5%);而病例2中脑梗死合并肥大性下橄榄核变性者,先后试用安坦片、普拉克索片、左乙拉西坦片等均无明显疗效(TRS评分改善6.3%)。所有患者因不同程度伴有感觉减退、共济失调等,受累肢体功能均未能完全恢复正常。在随后的3年随访中,3例规律复诊,均存在疗效减退现象,另3例失访。见表1。
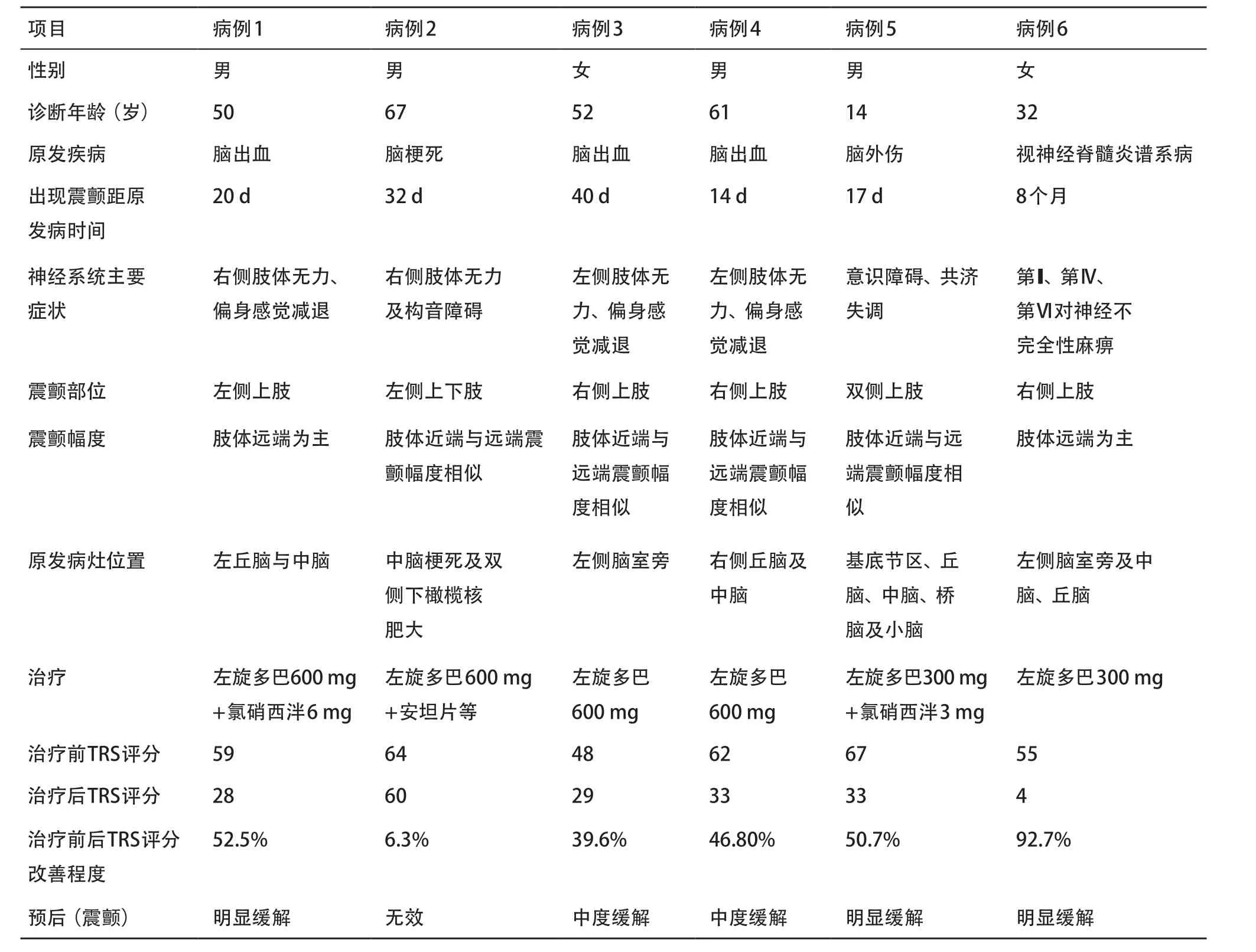
表1 6例HT患者的临床、影像、治疗及预后
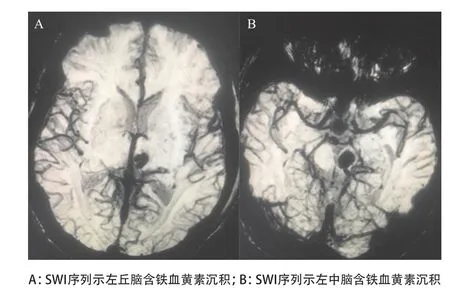
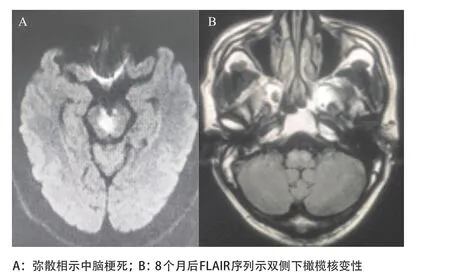
图2 病例2患者头颅MRI图像
3 讨论
有关HT病因,相关研究报道均以脑血管病最为常见[7-8],约占50%,其次为脑外伤约占20%,其他病因如肿瘤、脱髓鞘等约占30%。本组病例数较少,6例中脑血管病5例,亦显示脑血管病为最主要病因。本组显示病灶对侧上肢震颤4例,病灶对侧上下肢震颤1例,双侧上肢震颤1例,显示病灶与震颤肢体有解剖对应性,且主要局限在上半身。震颤均表现静止性、动作性及意向性震颤,4例肢体近端与远端震颤幅度相似,2例表现肢体远端为主的震颤。发病年龄与具体病因相关,各年龄段均可发生,无明显倾向性。HT是一种症状性震颤,据文献报道症状通常出现在中枢神经系统损害发生后1~24个月[8],本组6例患者发病至震颤发作的中位潜伏期为2个月(14 d~8个月)。相同的病因可以表现潜伏期差异巨大,有研究报道1例缺血性脑卒中,5年后出现HT;而另1例继发于细菌性脑膜炎所致脑梗死患者,HT潜伏期长达19年[8]。
HT发病机制目前尚不明确,一般认为与多巴胺能黑质-纹状体通路和小脑-丘脑-皮质或小脑齿状核-红核-下橄榄核通路受损有关[9-10]。目前“黑质-纹状体通路受损是引起HT的重要病因”这一推断还存在着一定争论,GAJOS等[7]对10例HT患者纹状体的多巴胺转运蛋白成像检查,双侧壳核、尾状核对示踪剂摄取的差异较小,仅病灶对侧摄取略少;而REMY等[11]研究发现HT患者病侧18F-多巴摄取显著少于对侧及健康对照组。不同研究差异明显,可能与各研究所选择的病例黑质纹状体多巴胺能神经元的破坏程度不同有关。
头颅影像学检查对于HT的责任病灶的明确非常重要,不同部位的原发病灶对其继发的HT的部位及类型可能有所影响。但头颅影像学检查包括头颅CT、MRI,对HT本身的诊断并没有实际作用,不过,头颅影像学检查,对于排除其他疾病导致的震颤存在积极作用。同时,有学者认为[11],PET-CT等可能可以发现同侧壳核和尾状核多巴摄取减少而有助于HT的诊断。总之,头颅影像学在疾病诊断等方面无法提供更多有效信息,但对于排除其他疾病导致的震颤可能有积极作用。
目前HT的内科治疗方案主要以药物为主,但其总体治疗效并不理想,且预后具有较大的个体化差异,鲜见有报道显示有治愈的病例[12]。复方左旋多巴常用于HT的治疗,疗效各家报道不一,从无效到54.2%不等。GAJOS等[7]报道6例HT患者应用左旋多巴后,1例震颤中度改善,1例轻微改善,余4例无效。RAINA等[8]对欧美国家多中心在1996至2014年期间诊治的29例HT患者进行的回顾性分析显示:29例患者中,有24例应用左旋多巴治疗,有54.2%的患者显示有效。同时,研究表明左旋多巴的治疗效果与使用剂量无关。本组6例,3例有效,显示左旋多巴的疗效与其剂量有一定相关性,待积累更多病例来验证。RAINA等[8]认为左旋多巴的不同治疗反应可能反映病理生理的异质性,这可能与黑质纹状体中的多巴胺能神经元的损害程度有关,其中损害程度重的患者,其左旋多巴治疗无效,而损害程度轻的患者则显示较好疗效。其他治疗药物包括多巴胺受体激动剂、抗癫痫药、中枢性胆碱能受体阻断剂,疗效各家报道不一[12],本组中2例氯硝西泮显示良好的治疗效果。
对口服药物无效的HT患者,近几年有研究报道使用肉毒毒素注射治疗,并取得满意疗效[13],特别在超声引导下进行精确定位注射治疗,并可以在注射前后对震颤情况进行对比。RAINA等[8]对5例HT患者采用肉毒毒素注射治疗后,有2例控制震颤的效果良好,其中1例疗效持续大于8年。对于颅内占位性病变,原发病灶切除可能使震颤终止。随着功能神经外科的发展,对于难冶性HT,丘脑腹中间核等核团毁损术、脑深部刺激术(deep brain stimulation,DBS)是较常选用的手术方式,相关研究报道其疗效不错[14-15]。由于DBS具有可逆性和可调节性,已逐步取代神经核团毁损术。
总之,HT临床少见,是一种症状性震颤,HT最常见的病因是血管性疾病,最常受累部位是中脑和丘脑,均合并原发病伴发的相关神经系统表现,如偏瘫和共济失调等。治疗上目前也没有相应的指南及共识,多巴胺制剂虽然对HT患者的治疗效果个体差异大,但目前仍首选多巴胺制剂,对于多巴胺制剂治疗效果不佳的患者,可酌情联用氯硝西泮治疗,可能对震颤的控制有一定积极的作用。同时,对于药物治疗反应性差的HT患者,神经核团毁损术和DBS也可能有不错的疗效。

