超声弹性成像联合BI-RADS分级对2 cm以下小乳腺癌的诊断价值
蒋艳艳,李燕梅,李敏文,古金玲,黄丽,雷杰,江红志
深圳市坪山区妇幼保健院超声科,广东 深圳 518122
乳腺影像报告与数据系统(BI-RADS)是临床诊断乳腺癌的常用手段,现已广泛应用于乳腺良恶性疾病的鉴别诊断中。介于部分恶性肿瘤的超声表现与良性肿瘤相似,加之BI-RADS主要依据临床医师的主观判断,对于直径小于2 cm的小乳腺癌的临床诊断仍不甚理想[1-2]。通过超声弹性成像能够获得乳腺肿块组织的弹性信息[3],从而使小乳腺癌的诊断准确性因此得到进一步提升。本研究对95个2 cm以下乳腺小肿块进行BI-RADS分级和超声弹性成像,旨在探讨二者联合在鉴别诊断2 cm以下小乳腺癌中的临床价值。
1 资料与方法
1.1 一般资料 将2017年10月至2019年6月在深圳坪山区妇幼保健院就诊的87例疑似乳腺癌患者纳入研究。纳入标准:(1)初次治疗,均在我院顺利完成乳腺肿块切除术;(2)详细知情本研究具体情况,自愿签署知情同意书,并于术前完成超声弹性成像以及BI-RADS评级;(3)乳腺肿块均经手术病理明确证实其良恶性。排除标准:(1)未能顺利完成术前超声检查者;(2)影像学资料不全者。
1.2 方法 选择GEVoluson E8彩色多普勒超声诊断仪,探头频率5.0~12.0 MHz。患者取仰卧位,充分暴露双乳及腋下后进行常规扫查,明确肿块具体位置,并对其形态、大小、边界、内部回声、血流信号、钙化状况等情况进行细致观察,根据BI-RADS标准对肿块进行分级。完成常规扫查后进行超声弹性成像,根据病灶大小适当调整取样框,探头施压并轻微抖动探头,采用实时双幅模式分别显示灰阶图像和弹性图像,待图像稳定后保存图像。由两名具有丰富乳腺疾病经验的超声医师采用双盲法进行阅片,阅片过程中对于意见不一致的由两人共同协商、讨论给出统一诊断。
1.3 评价标准
1.3.1 弹性成像评分标准[4]采用改良5分法进行弹性成像评分:病灶整体呈现绿色记为1分;病灶以绿色为主,中心呈现蓝色为2分;病灶内蓝、绿色比例接近1:1为3分;病灶整体呈现蓝色,内部伴有少量绿色为4分;病灶整体及周边组织均为蓝色为5分。1~3分记为良性,4~5分为恶性。
1.3.2 BI-RADS分级标准[5]0级:评估不完整,需进一步检查;1级:检查未发现病灶;2级:检查良性,无恶性特征;3级:可能良性,恶性率约2%,需短期随访;4级:可疑恶性,恶性率3%~95%,需进行组织活检;5级:高度可疑恶性,恶性率>95%。BI-RADS 1~3级划分为良性,4~5级为恶性。
1.3.3 联合诊断评价标准[6]结合超声弹性成像评分对BI-RADS分级进行校正、调整,当超声弹性评分≤2分时,BI-RADS 3~5级下调一级;超声弹性评分≥4分时,BI-RADS 2~4级上调一级;超声弹性评分为3分时,BI-RADS分级不变。
1.4 统计学方法 应用SPSS 22.0统计软件进行数据分析,各诊断方式的敏感度、特异度和准确度采用百分率表示,数据比较采用χ2检验,绘制不同诊断方式的受试者工作特征曲线(ROC)并计算各自的曲线下面积(AUC),以P<0.05为差异有统计学意义。
2 结果
2.1 超声弹性成像、BI-RADS分级及二者联合诊断小乳腺肿块的情况 87例患者均为女性,年龄23~72岁,平均(45.68±6.17)岁;共检出<2 cm以下的乳腺肿块共计95个,直径5~18 mm,平均直径(12.93±4.11)mm。其中良性肿块59个(包括纤维腺瘤25个,增生性肿块18个,导管内乳头状瘤10个,炎性肿块6个),占62.11%,恶性肿块36个(包括浸润性导管癌16个,导管内原位癌10个,浸润性小叶癌7个,黏液癌3个),占37.89%。95个小乳腺肿块中,超声弹性成像诊断为恶性肿块28个(图1、图2),其中4分18个,5分10个;良性肿块67个,其中1分22个,2分22个,3分23个,见表1。95个乳腺肿块中,BI-RADS分级诊断恶性肿块31个(图3、图4),其中4级15个,5级16个;诊断为良性肿块的64个,其中2级35个,3级29个,见表2。95个乳腺肿块中,二者联合诊断恶性肿块34个,良性肿块61个,见表3。
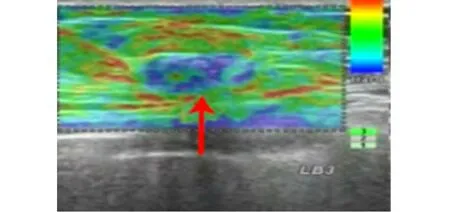
图1 超声弹性成像评分4分,病理诊断为浸润性导管癌

图2 超声弹性成像评分5分,病理诊断为浸润性导管癌
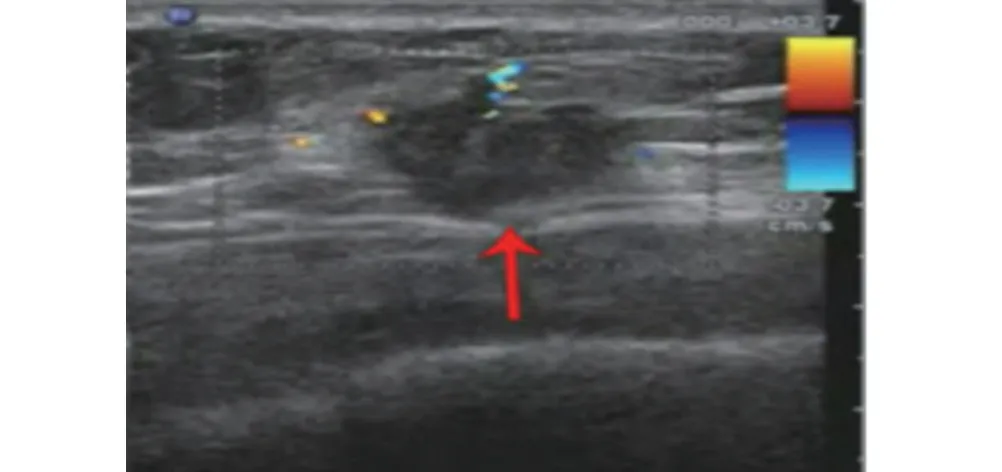
图3 BI-RADS 4级肿块,肿块边界模糊,形态不规则,呈垂直样生长,周边组织血供丰富
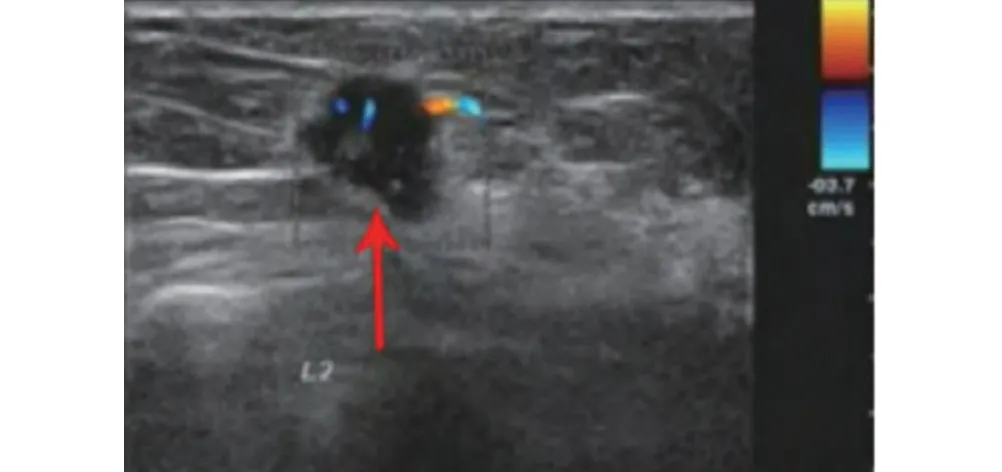
图4 BI-RADS5级肿块,肿块边界不清,形态不规则,分叶状,呈垂直样生长,周边丰富血供丰富,可见毛刺状改变
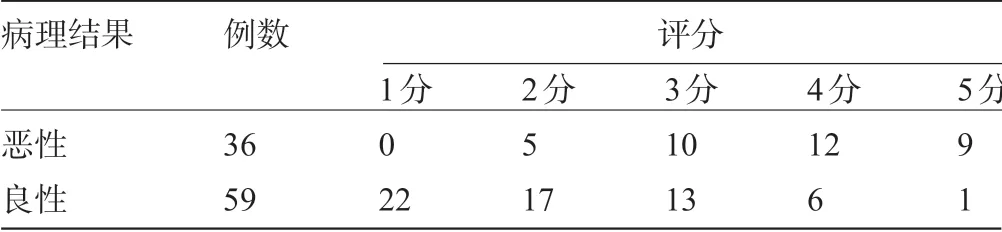
表1 超声弹性成像评分诊断结果(例)

表2 BI-RADS分级诊断结果(例)

表3 二者联合的诊断结果(例)
2.2 超声弹性成像、BI-RADS分级及二者联合诊断恶性乳腺小肿块的诊断效能 二者联合诊断恶性乳腺小肿块的敏感度、特异度和准确度分别为97.06%、95.08%、95.79%,均明显高于超声弹性成像、BI-RADS分级(分别为75.00%、77.61%、76.84%和80.65%、82.81%、82.11%),差异均具有统计学意义(P<0.05)。二者联合诊断的AUC为0.923,高于超声弹性成像、BI-RADS分级(分别为0.836、0.861),见表4、图5~图7。
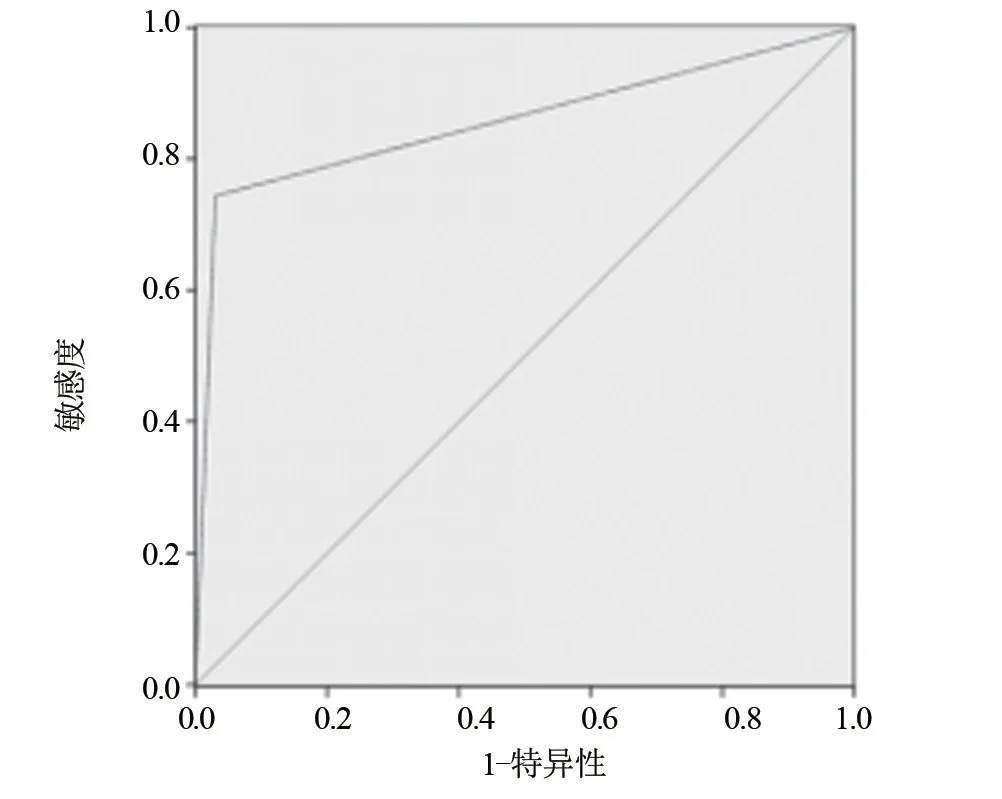
图5 超声弹性成像诊断小乳腺癌的ROC曲线
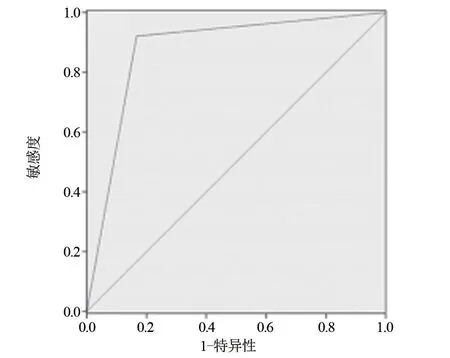
图6 BI-RADS分级诊断小乳腺癌的ROC曲线
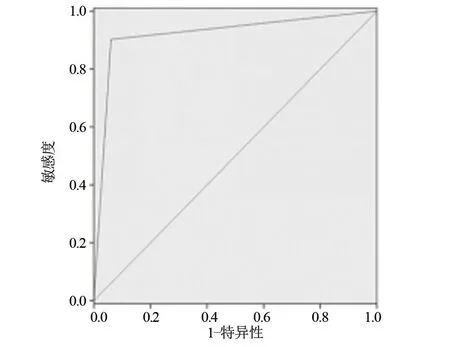
图7 超声弹性成像联合BI-RADS分级诊断小乳腺癌的ROC曲线
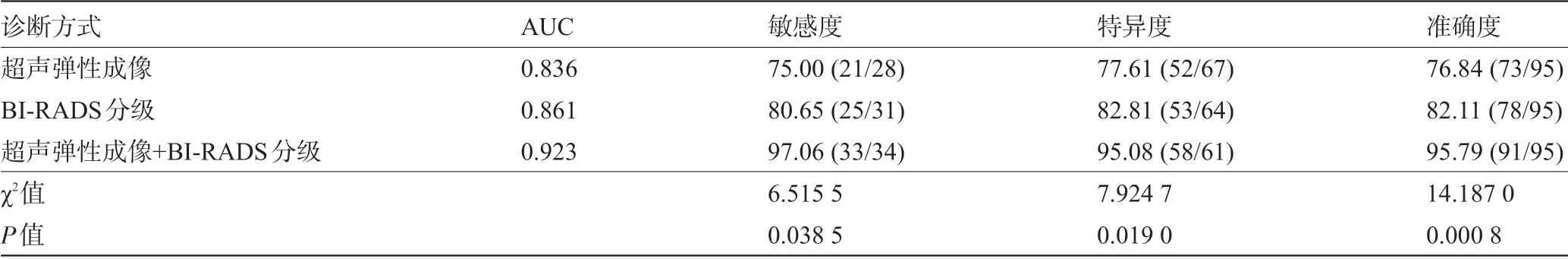
表4 超声弹性成像、BI-RADS分级及二者联合诊断恶性乳腺小肿块的诊断效能(%)
3 讨论
乳腺超声通过观察、分析乳腺肿块的位置、大小、整体形态、边缘、钙化情况、内外回声、血流信号等信息,进而对其良恶性进行鉴别诊断[7]。美国放射学会(ACR)制定的BI-RADS分级标准中规范和明确了详细的乳腺病变声像图表述用语及诊断分级标准[8],提高了乳腺超声在乳腺肿块鉴别诊断中的准确性。然而在临床诊断中发现,良、恶性乳腺肿块之间仍存在较大的交叉重叠[9],这一情况在2 cm以下小乳腺癌中体现得尤为明显,多发生在发病初期的2 cm以下小乳腺癌病灶较小且无特异性表现,部分恶性肿块因其具有不典型征象而被误判为良性肿块,部分良性肿块因表现出部分典型征象而被误判为恶性肿块。另外,乳腺癌的病理类型众多,超声征象表现不一,BI-RADS分级在评价乳腺癌上受阅片人主观意志的影响,结果不够客观[10-11],以上种种因素导致BI-RADS分级在鉴别诊断乳腺肿块上仍有误差,部分乳腺肿块难以进行准确分级和定性诊断。本研究结果发现,BI-RADS分级的敏感度、特异度和准确度分别为80.65%、82.81%、82.11%,诊断结果仍存在较大误差。
超声弹性成像通过人为施加一定压力使病灶组织发生形变,从而获得病灶组织的弹性系数,实现了对病灶组织硬度、弹性的量化评估,评估结果比较客观,弥补了常规超声在评价组织弹性上的不足,为良恶性肿块的诊断鉴别提供更加全面、客观的参考依据[12-14]。本研究结果显示,超声弹性成像评分在诊断恶性乳腺小肿块上的敏感度、特异度和准确度分别为75.00%、77.61%、76.84%。分析原因,人为施加的压力使病灶组织发生形变,由此获得的组织硬度信息比较仍具有一定主观性[15]。另外,部分恶性病灶位于组织深部且质地较软,这也是导致诊断误差和假阴性率的原因之一[16]。
针对上述情况,本研究联合超声弹性成像评分及BI-RADS分级对小乳腺癌进行鉴别诊断,结合超声弹性成像评分对BI-RADS分级标准进行适当调整,对于BI-RADS 3~5级中超声弹性评分≤2分的病灶下调一级,超声弹性评分≥4分的BI-RADS 2~4级病灶上调一级[15-16]。二者联合在诊断恶性乳腺小肿块上的敏感度、特异度和准确度分别为97.06%、95.08%、95.79%,均明显高于单一诊断。另外,二者联合诊断的AUC也高于单一诊断,二者联合能够明显提高小乳腺癌的诊断准确率,使小乳腺癌的诊断效能达到最优化。
综上所述,超声弹性成像联合BI-RADS分级在诊断2 cm以下小乳腺癌上能互相取长补短,彼此互补,充分发挥各自优势,为其鉴别诊断提供更加全面、客观的参考依据,进而使其诊断准确率得到明显提升,值得在临床上积极推广。

