持续气道正压通气对老年睡眠呼吸暂停患者神经损伤因子的影响研究*
杨耿标 杨南然 郭玲儿 广东省普宁市人民医院全科医学科 515300
睡眠呼吸暂停是指患者在睡眠时间歇出现呼吸暂停现象,临床表现为睡眠结构紊乱、血氧饱和度下降等,老年人是睡眠呼吸暂停的高危人群,由于老年患者特殊的生理特征,更易损害神经系统[1]。持续气道正压通气是一种呼吸机辅助通气模式,有关研究显示,持续气道正压通气能保持呼吸道通畅,有效改善眠呼吸暂停患者间歇低氧现象,降低神经损伤,但目前缺乏有效的生化指标[2]。有研究表明,血清NGF、BDNF水平可评估神经系统损害的程度,能作为神经系统损伤的标记物[3]。因此,本文以80例老年睡眠呼吸暂停患者作为研究对象,探讨分析持续气道正压通气对老年睡眠呼吸暂停患者神经损伤因子的影响,报道如下。
1 资料与方法
1.1 临床资料 选取2018年3月—2019年3月80例老年睡眠呼吸暂停患者为作为观察对象,随机分为对照组和观察组。对照组40例,其中男30例,女10例,年龄60~76岁,平均年龄(66.52±3.15)岁;观察组40例,其中男28例,女12例,年龄61~75岁,平均年龄(66.37±3.54)岁。两组年龄、性别等一般资料比较差异不存在统计学意义(P>0.05),组间具有可比性。
1.2 方法 对照组给予常规治疗,包括祛痰、雾化、观察SaO2和心率、低流量吸氧等。观察组给予持续气道正压通气治疗,采用REMstar Auto 557P 型无创呼吸机(飞利浦伟康)对患者进行持续气道正压通气治疗,内科主治医师要充分考量患者脸型基础,全面分析患者呼吸频率,分析患者的可耐受性。通过监测多导睡眠图(PSG),包括脑电图、肌电图、眼电图及呼吸暂停、心率、口鼻气流、血氧状态等讯号对 CPAP 压力进行调节,并逐渐调节压力设定,直至血氧饱和度上升至 90%以上且呼吸暂停消失。详细讲解呼吸机的使用方法和具体作用,指导患者进行有效的呼吸操作,从而有效调节患者呼吸情况,保证治疗过程中患者呼吸畅通,同时给予心理护理,消除患者紧张、负面情绪,从而提高其治疗配合度。整个过程中加强巡视,避免出现呼吸机压迫患者造成皮肤损伤等不良现象,治疗时间为 6 个月。
1.3 观察指标 (1)比较治疗前后两组NGF、BDNF水平。 取空腹静脉血采用酶联免疫吸附试验(Elisa)法,分别在治疗前、治疗3个月后及治疗6个月后用MK3型酶联免疫检测仪(芬兰,Wellsean 公司) 检测NGF、BDNF水平,NGF试剂盒(北京,Sino Bio-logical Inc),BDNF 试剂盒(上海齐一生物科技有限公司)。(2)比较两组治疗前后呼吸功能。分别在治疗前及治疗后不同时间段检测记录患者呼吸暂停低通气指数(AHI)、最长呼吸暂停时间、平均呼吸暂停时间。(3)比较两组治疗前后最低血氧饱和度(LSaO2)、平均血氧饱和度(MSaO2)及睡眠质量。采用匹兹堡睡眠质量量表评价患者的睡眠情况,分值越低说明睡眠质量越好[4]。
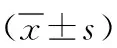
2 结果
2.1 治疗前、后两组NGF、BDNF水平比较 治疗前两组NGF、BDNF水平比较无显著差异(P>0.05),治疗3个月、6个月后,两组NGF、BDNF水平呈持续上升趋势(P<0.05),观察组NGF、BDNF水平高于对照组(P<0.05),且观察组治疗6个月后NGF、BDNF水平明显高于治疗3个月后(P<0.05),而对照组无明显差异(P>0.05),见表1。
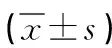
表1 两组治疗前、后NGF、BDNF水平比较
2.2 治疗前、后两组呼吸功能比较 治疗前两组呼吸功能比较无显著差异(P>0.05),治疗6个月后,两组呼吸功能均有所改善(P<0.05),且观察组呼吸暂停指数、最长呼吸暂停时间、平均呼吸暂停时间均少于对照组(P<0.05),见表2。
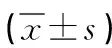
表2 治疗前、后两组呼吸功能比较
注:治疗前后组内对比,P<0.05;*与同期对照组对比,P<0.05。
2.3 治疗前后两组平均血氧饱和度、最低血氧饱和度及睡眠质量比较 治疗前两组MSaO2、LSaO2及睡眠质量比较无显著差异(P>0.05),治疗6个月后,两组MSaO2、LSaO2及睡眠质量较治疗前均有所改善(P<0.05),观察组平均血氧饱和度、最低血氧饱和度高于对照组(P<0.05),睡眠质量评分低于治疗前(P<0.05),见表3。
3 讨论
睡眠呼吸暂停最基本的特征是睡眠时反复间歇低氧,从而导致认知功能障碍、脑血管疾病等,老年睡眠呼吸暂停患者身体代谢能力较差,对间歇低氧易耐受,更容易损伤神经系统[5]。持续气道正压通气与一般无创正压通气不同在于患者整个呼吸过程中面罩内始终保持正压,经临床研究证实,持续气道正压通气能有效改善反复间歇低氧,防止发生神经系统损害[6]。
有研究认为,NGF和BDNF可促进神经细胞的生存、发育、生长和分化,修复神经系统损伤,NGF、BDNF水平的变化在一定程度上反映了人的认知功能状态[7]。老年睡眠呼吸暂停患者呼吸暂停时造成间歇低氧引起神经系统损伤后,可造成NGF、BDNF水平降低。本研究显示,治疗3个月、6个月后,两组NGF、BDNF水平呈持续上升趋势(P<0.05),观察组NGF、BDNF水平高于对照组(P<0.05),结果表明采用持续气道正压通气能有效提高老年睡眠呼吸暂停患者NGF 和 BDNF水平,在一定程度上减少或防止神经系统损害的发生,保护患者的神经细胞。本研究中,观察组治疗6个月后NGF、BDNF水平高于治疗3个月后(P<0.05),说明采用持续气道正压通气治疗时间的长短会直接影响到神经系统的损害程度,治疗的时间越长,越能有效提高NGF、BDNF水平,神经系统的损害程度越小,治疗效果越佳。
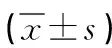
表3 治疗前后两组平均MSaO2、LSaO2及睡眠质量比较
本研究中,治疗6个月后,观察组呼吸暂停指数、最长呼吸暂停时间、平均呼吸暂停时间少于对照组(P<0.05),呼吸功能高于对照组(P<0.05),结果表明采用持续气道正压通气治疗能明显减少呼吸暂停次数和呼吸暂停时间,从而提升呼吸暂停通气指数、改善呼吸功能[8]。本研究中,治疗6个月后,观察组MSaO2、LSaO2高于对照组(P<0.05),睡眠质量评分低于治疗前(P<0.05),说明了持续气道正压通气能明显改善老年睡眠呼吸暂停患者的血氧饱和度,具有较好的临床治疗效果,能有效提高患者睡眠质量。
综上所述,采用持续气道正压通气治疗,可有效降低老年睡眠呼吸暂停患者神经系统损伤程度,保护神经细胞,改善睡眠质量,有利于预后,具有临床推广价值。

