高龄产妇不良妊娠结局200例影响因素分析
咸保花,陈建梅
随着我国女性受教育程度的提高,婚姻观、价值观逐渐发生改变,晚婚晚育人数大幅增加[1]。加上避孕措施的普及,生育年龄逐渐延后已是大势所趋。高龄产妇的定义为生育年龄不低于35岁的产妇。据我国统计局统计,高龄生育率呈现出逐年增长的趋势[2]。不良妊娠结局是指妊娠期出现早产、巨大儿、新生儿窒息、新生儿畸形等结局。不良妊娠结局对母婴安全构成严重威胁,部分会给家庭、社会带去沉重的经济负担和巨大的精神痛苦[3]。而且不良妊娠结局是人口健康素质的重要影响因素。与适龄妇女相比,高龄产妇因处于生育功能衰退期,妊娠风险更大,妊娠结局易受到多方面因素的影响[4]。本研究分析我院200例高龄产妇的不良妊娠结局的影响因素,旨在为临床早期加强高龄产妇妊娠期保健和监护提供参考依据,现作报道。
1 资料与方法
1.1 一般资料 抽样选择2016年1月至2017年4月在我院进行分娩的高龄产妇200例为研究对象。纳入标准[5]:(1)产妇年龄均不低于35岁;(2)孕35~41周;(3)保存有完整的临床资料;(4)研究对象自愿参与,对研究内容知情,并签署知情同意书。排除标准[6]:(1)合并先天性心脏病者;(2)合并甲状腺功能亢进者;(3)合并病毒性心肌炎、恶性肿瘤者;(4)合并严重功能性疾病者;(5)伴精神病病史者。本次研究在医院伦理委员会批准后实施。200例高龄产妇的年龄为35~44岁,平均(39.08±3.15)岁;平均孕周(39.37±1.41)周。
1.2 方法 首先,查阅200例高龄产妇的临床资料,统计不良妊娠结局。不良妊娠结局主要包括:低体质量儿、早产儿、新生儿窒息、新生儿畸形、巨大儿、新生儿死亡等。符合以上任何一项则可认定为不良妊娠结局。同时,来院就诊时进行问卷调查,了解200例高龄产妇妊娠相关状况,收集影响高龄产妇不良妊娠结局的因素,包括流产史、是否服用叶酸、睡眠治疗、有无不良生活习惯(怀孕早期饮酒、吸烟)、孕次、是否为计划怀孕、有无孕期感冒或发烧、有无妊娠合并症(包括贫血、妊娠糖尿病、肝炎等)、有无妊娠并发症(妊娠高血压、胎盘前置、胎膜早裂、胎盘早剥、胎儿窘迫、胎位不正、产程异常、羊水过少等)、是否被动吸烟(产妇1周内每天吸入吸烟者呼出烟雾时间≥15 min)、是否为多胎妊娠以及有无孕前疾病史。最后,采用多因素logistic回归分析影响高龄产妇不良妊娠结局的危险因素。
1.3 统计学方法 采用χ2检验和logistic回归分析。
2 结果
2.1 200例高龄产妇的不良妊娠结局发生情况 200例高龄产妇中,出现不良妊娠结局38例,不良妊娠结局发生率为19.00 %(见表1)。

表1 200例高龄产妇的不良妊娠结局发生情况
2.2 影响高龄产妇不良妊娠结局的单因素分析 影响高龄产妇不良妊娠结局的单因素包括有流产史、不良妊娠习惯、计划怀孕、妊娠合并症、妊娠并发症、被动吸烟、多胎妊娠及孕前疾病史(P<0.05~P<0.01)(见表2)。
表2影响高龄产妇不良妊娠结局的单因素分析[n;百分率(%)]
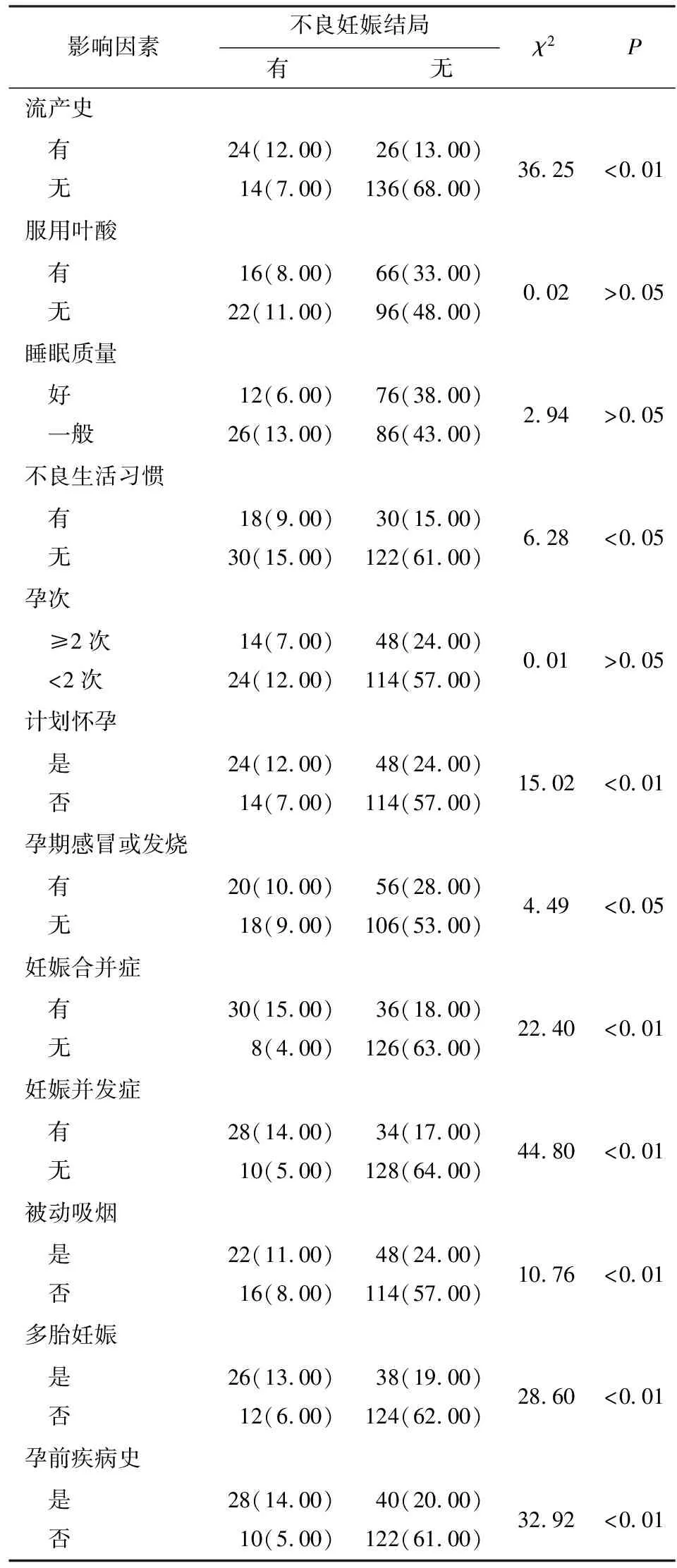
影响因素不良妊娠结局 有 无 χ2P流产史 有 无24(12.00)14(7.00)26(13.00)136(68.00)36.25<0.01服用叶酸 有 无16(8.00)22(11.00)66(33.00)96(48.00)0.02>0.05睡眠质量 好 一般12(6.00)26(13.00)76(38.00)86(43.00)2.94>0.05不良生活习惯 有 无18(9.00)30(15.00)30(15.00)122(61.00)6.28<0.05孕次 ≥2次 <2次14(7.00)24(12.00)48(24.00)114(57.00)0.01>0.05计划怀孕 是 否24(12.00)14(7.00)48(24.00)114(57.00)15.02<0.01孕期感冒或发烧 有 无20(10.00)18(9.00)56(28.00)106(53.00)4.49<0.05妊娠合并症 有 无30(15.00)8(4.00)36(18.00)126(63.00)22.40<0.01妊娠并发症 有 无28(14.00)10(5.00)34(17.00)128(64.00)44.80<0.01被动吸烟 是 否22(11.00)16(8.00)48(24.00)114(57.00)10.76<0.01多胎妊娠 是 否26(13.00)12(6.00)38(19.00)124(62.00)28.60<0.01孕前疾病史 是 否28(14.00)10(5.00)40(20.00)122(61.00)32.92<0.01
2.3 影响高龄产妇不良妊娠结局的多因素logistic回归分析 以是否发生不利妊娠结局作为应变量(0=对照组,1=病例组),以流产史、不良生活习惯、计划怀孕、孕期感冒或发烧、妊娠合并症、妊娠并发症、被动吸烟、多胎妊娠、孕前疾病史为自变量,建立多因素logistic回归模型(向后似然比法)。结果表明,流产史、妊娠合并症、妊娠并发症、被动吸烟、多胎妊娠、孕前疾病史均是高龄产妇不良妊娠结局的危险因素(见表3)。
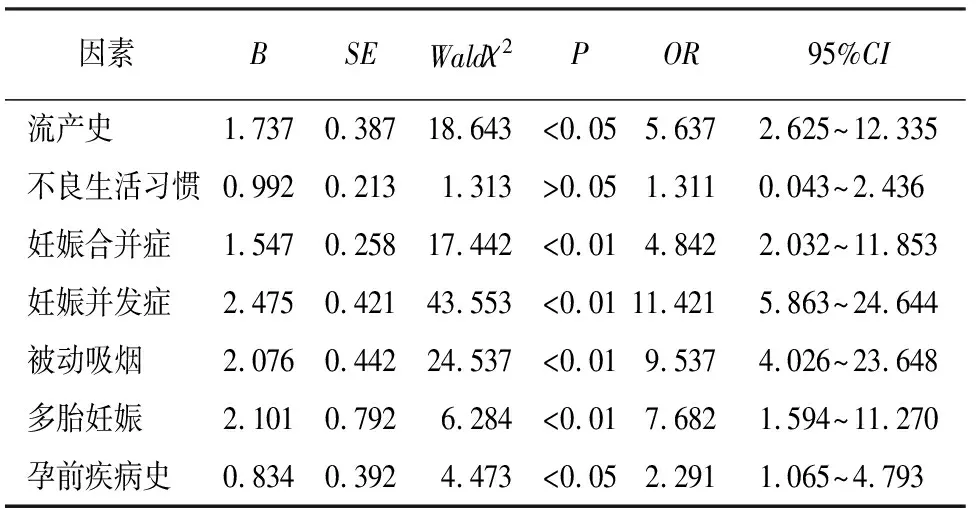
表3 影响高龄产妇不良妊娠结局的多因素logistic回归分析
3 讨论
生育年龄的推迟是现代社会发展的潮流。随着我国高龄生育率的逐年增加,临床医生和社会对高龄产妇的生育问题的关注也逐渐增多。女性生育年龄增大,影响生育的因素增多,易对妊娠造成不良影响,导致不良妊娠结局,危害母婴健康[7]。已有研究[8]表明,女性生育年龄越大,不良妊娠结局的发生率越高。虽然目前对于女性生育年龄何时算晚尚无定论,但有研究报道[9]显示,32岁以后女性的生殖能力会出现显著下降,不论是卵子本身老化还是胎儿染色体异常风险均会大幅增加。目前,我国将生育年龄≥35岁的产妇界定为高龄产妇。分析影响高龄产妇不良妊娠结局的因素,在孕期进行有效的保健和监护,对降低不良妊娠结发生率,提高人口素质具有重要意义。
本次研究分析了我院200例高龄产妇的不良妊娠结局情况。结果表明,我院高龄产妇的不良妊娠结局发生率为19.00%,处于较高水平。从不良妊娠结局发生率高低来看,以低体质量儿、早产儿、新生儿窒息、巨大儿居多。由此提示临床医生应加强对我院≥35岁的高龄产妇的孕早期保健、监护,积极预防、发现问题并进行有效的干预措施,以减少不良妊娠结局发生率。
本次研究还表明,不良妊娠结局的影响因素较多,包括流产史、叶酸服用情况、孕次、被动吸烟、妊娠合并症、妊娠并发症、不良生活习惯、孕期感冒或发烧、计划怀孕等[10-12]。我国女性的流产率居于亚洲前列,人工流产会损伤子宫内膜,药物流产会出现流产不全,导致再次妊娠时出现先兆流产或不良妊娠结局[13]。且有流产史的女性再次妊娠时,大多伴有焦虑、抑郁情绪,易影响胎儿健康。有研究[14]显示,流产次数越多,不良妊娠结局的发生率越高。随着女性年龄的增加,妊娠期合并症和并发症的发生风险也相应增加。本研究显示,高龄产妇流产史是不良妊娠结局的独立危险因素,与相关研究[15]一致。经分析发现,妊娠合并症贫血易引起胎儿肝脏贮存铁缺乏,增加新生儿贫血风险;高血糖不利于胚胎的发育,且易引起高胰岛素血症,导致出现巨大儿;妊娠期高血压则会导致孕妇血管发生病变,影响胎儿供血,进而影响胎儿发育。此外,其他妊娠期合并症和并发症或多或少均会对母体和胎儿产生一定不利影响,进行影响妊娠结局[16]。做好孕期保健,及时预防和纠正妊娠并发症和合并症有助于预防不良妊娠结局。本次研究显示,不良生活习惯和被动吸烟也是高龄产妇不良妊娠结局的危险因素,分析认为:烟雾中的尼古丁会导致血管收缩,对胎儿中枢神经产生抑制和兴奋的作用,引起胎盘灌流量减少,进而减少胎儿动脉供血供氧,影响胎儿发育,造成不良妊娠结局[17]。多胎妊娠会增加分娩难度,进而增加剖宫产以及新生儿窒息等风险。本次研究也证实,多胎妊娠为高龄产妇不良妊娠结局的危险因素之一。此外,已有研究[18]表明,孕前疾病史也是高龄产妇发生不良妊娠结局的危险因素,本次研究与之一致。因此,做好孕期体检,有针对性地进行保健指导,对降低高龄产妇不良妊娠结局具有重要意义。
综上所述,我院高龄产妇的不良妊娠结局发生率较高,流产史、妊娠合并症、妊娠并发症、被动吸烟、多胎妊娠、孕前疾病史均是高龄产妇不良妊娠结局的危险因素,临床有必要加强高龄孕产妇的妊娠期保健和监测,以降低不良妊娠结局发生率。

