早期肺康复对慢性阻塞性肺疾病急性加重的临床效果研究*
徐志云,刘 华
(1 南通市第二人民医院急诊内科,江苏226002;2 南通大学附属医院呼吸与危重症医学科)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种气流阻塞进行性加重疾病,COPD 急性加重(acute exacerbation of COPD,AECOPD)和反复发作导致患者肺功能进行性下降[1]。目前,对AECOPD 肺早期康复的作用和地位还未得到足够重视[2]。肺康复(pulmonary rehabilitation,PR)是一种成熟的结构化和多学科治疗方法,包括患者评估、体能训练和周围肌肉强化、职业治疗、患者教育、戒烟干预、营养干预和社会心理支持等[3]。本研究选取我科 2017 年 11 月—2018 年 5 月诊治的 AECOPD患者46 例,探讨早期肺康复的临床疗效与安全性。
1 资料与方法
1.1 一般资料 AECOPD 患者46 例,采用随机数字法随机分为观察组和对照组各23 例。两组性别、年龄分布、血气分析指标(PaO2、PaCO2、pH、SB、AB)、体质量指数(BMI)、吸烟患者占比、血氧饱和度(SPO2)、病原体分布等比较,差异均无统计学意义(P>0.05),具有可比性。见表 1。纳入标准:(1)COPD诊断标准符合《慢性阻塞性肺疾病防治全球创议》2017 版[4],且处于急性加重期;(2)无其他脏器重大疾病;(3)患者及其家属签署知情同意书,能配合完成康复治疗。排除标准:(1)既往在COPD 稳定期不能进行轻微运动或完全卧床者;(2)呼吸衰竭使用呼吸机辅助通气或其它锻炼禁忌证者;(3)既往有器官移植史者。
表1 两组患者一般资料比较 例(%)
1.2 方法 对照组入院第2 天开始根据病情采用抗生素、祛痰剂、支气管扩张剂、激素等常规治疗。观察组自入院第2 天起在常规治疗的基础上,接受为期7 天的肺康复治疗,出院后继续居家康复。具体方案:(1)肺康复第1 天:使用主动循环呼吸技术(active cycle of breathing techniques,ACBT)对患者进行呼吸训练,每天2 次,每次15 min。ACBT 分呼吸控制(breath control,BC)、胸廓扩张技术(thoracic expiration technique,TEE)和用力呼吸技术(forced expiration technique,FET)三个部分,每一次 ACBT 循环包括BC→TEE→BC→FET。具体方法:患者保持躯干稳定性,平静呼吸,然后有意识地控制胸廓扩张,深吸气后缩唇呼吸。将双手置于患者下胸廓,于呼气末给予一定压力,使吸呼比达到1:2,行3~5 次。再放松呼吸,深吸气后控制声门,快速无声发“呵,呵,呵”,行2~3 次,气流在气道内快速震颤,形成局部剪切力,不同节段气道内分泌物得以松动,使小气道内分泌物向大气道移动。再放松呼吸以免通气过度,然后深吸气后用力咳嗽1~2 次。同时叩拍患者背部,促进分泌物排出。(2)肺康复第2 天:在呼吸训练的基础上加以阻抗训练。①下肢耐力训练:对能够下床的患者,推荐进行起蹲动作。开始时每组8~10 次,每日1 组,以后可根据患者个体耐受性逐渐增加。对卧床患者采用床上伸膝、曲膝运动,每组8~10 次,每日1组,左右交替。②上肢耐力训练:包括反复双侧肩关节屈曲和弹力带锻炼,每组8~10 次,每日1~2 组。(3)肺康复第3~7 天:增加步行训练,开始采取床边踏步方式,逐渐升级为室内步行训练,最后升级为走廊内步行训练。训练强度根据患者血压、目标心率(HR)、Borg 气促评分、SpO2、症状确定,当患者平均动脉压<65 mmhg 或者>110 mmhg,心率<40 次/分或者>130 次/分,Borg 气促评分>6 分,SpO2<85%或出现明显气促、心悸、头昏等症状时停止训练。(4)居家康复计划:出院后两组患者继续予以相应的药物治疗(支气管扩张剂、吸入型糖皮质激素等)和氧疗,出院前由管床医生、专科护士给予规范指导。向观察组患者及其家属详细说明康复治疗计划。有氧训练为不少于30 min 的步行,计步器记录距离。抗阻力训练选择餐椅坐-站练习、台阶踏步练习、上肢举重锻炼(使用雪碧、可乐等饮料瓶注满自来水)。建立医患微信交流群,患者或其家属记录每日康复内容,出现问题及时反馈,每周微信视频回访2 次,每2 周门诊随访1 次,出院后随访3 个月。
1.3 评价指标 于治疗后7 天、1 个月及2 个月对两组患者进行改良英国MRC 呼吸困难指数(modified British medical research council,mMRC) 测定,6 min 步行测试(6MWT),COPD 患者生活质量评估问卷(CAT)调查,以及焦虑、抑郁量表(HAD)评分;于治疗后2 个月对两组患者进行国际体力活动问卷(IPAQ)调查,测试肺功能:第1 秒用力呼气容积(FEV1)、最大通气量(MVV)和肺一氧化碳弥散量(DLCO)。
1.4 统计学处理 采用SPSS 21.0 统计学软件处理分析数据。计数资料以频数和率表示,组间比较采用χ2检验或 Fisher 确切概率法,计量资料以表示,组间比较采用t 检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组改良英国MRC 呼吸困难指数 (mMRC)比较 治疗后 7 天、1 个月、2 个月,观察组 mMRC 值均明显低于对照组,差异均具有统计学意义(P<0.05)。见表1。
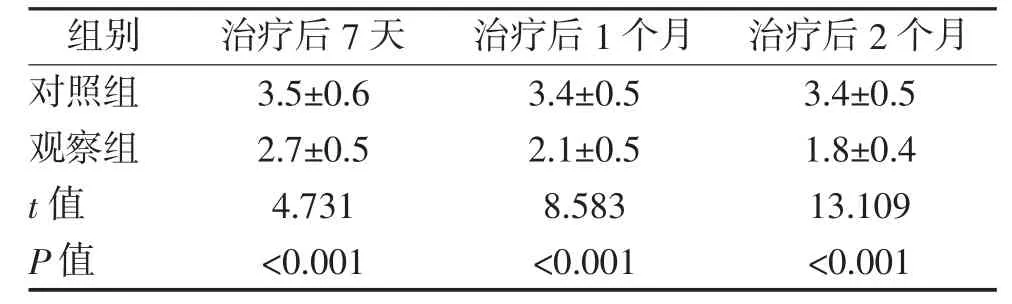
表2 两组患者治疗后mMRC 比较 分
2.2 两组6 min 步行测试结果比较 治疗后7 天、1个月、2 个月,观察组6MWT 明显高于对照组,差异均有统计学意义(P<0.05)。见表3。
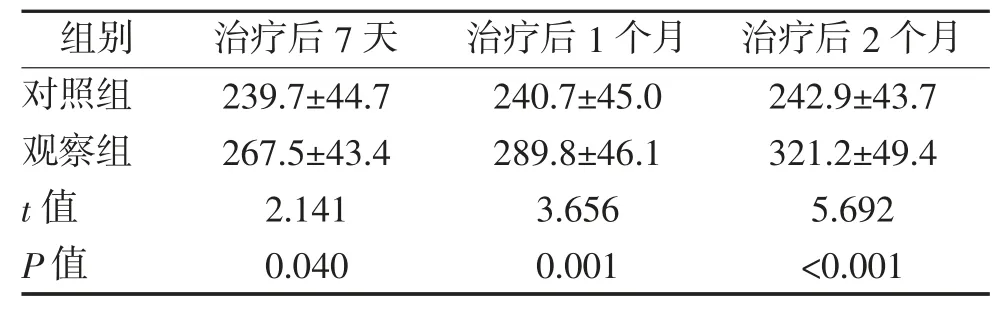
表3 两组患者治疗后6MWT 比较 m
2.3 两组国际体力活动问卷(IPAQ)结果比较 治疗2 个月后观察组IPAQ 等级明显优于对照组,差异有统计学意义(P<0.05)。见表 4。
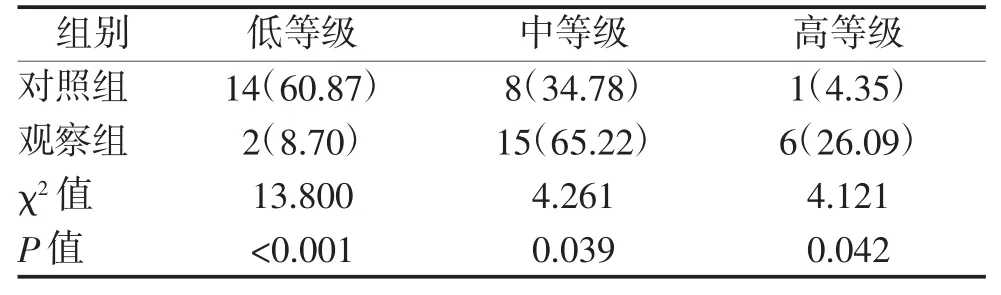
表4 两组患者IPAQ 结果比较 例(%)
2.4 两组患者生活质量评估问卷结果比较 治疗后7 天、1 个月、2 个月观察组CAT 评分均明显低于对照组,差异均有统计学意义(P<0.05)。见表5。
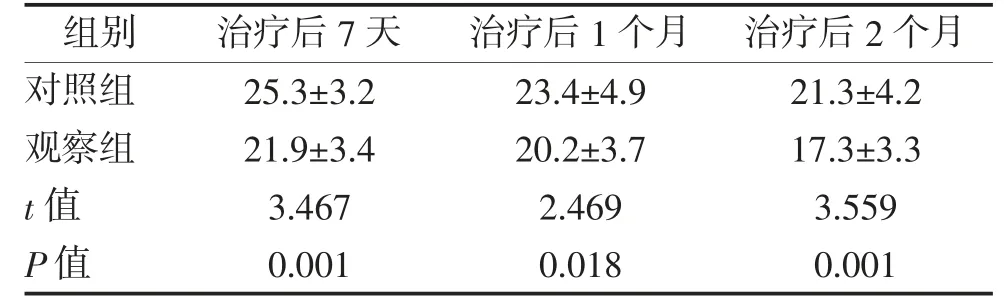
表5 两组患者CAT 评分比较 分
2.5 两组焦虑、抑郁量表(HAD)评分比较 治疗后7 天、1 个月、2 个月观察组 HAD 评分均明显低于对照组,差异均有统计学意义(P<0.05)。见表6。
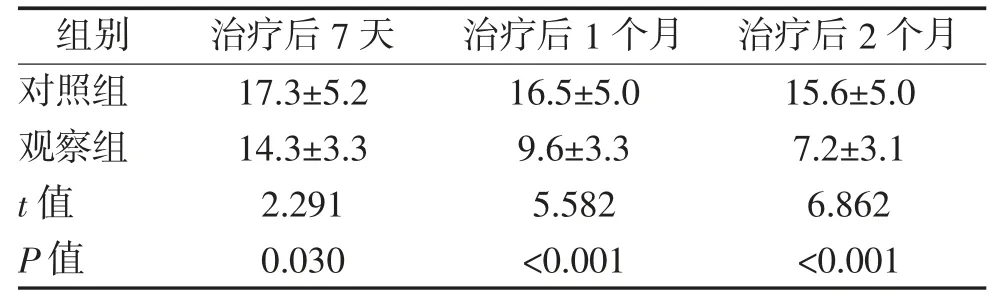
表6 两组患者HAD 评分比较 分
2.6 两组肺功能比较 治疗后2 个月观察组FEV1、MVV、DLCO 均明显高于对照组,差异均有统计学意义(P<0.05)。见表 7。
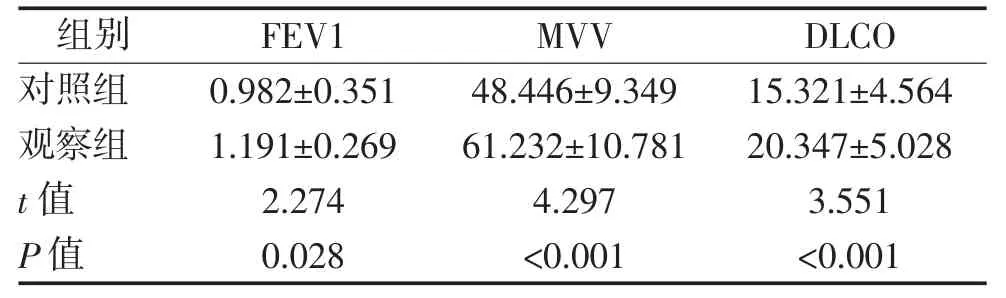
表 7 两组患者 FEV1、MVV、DLCO 比较 L
2.7 安全性评价 观察组肺康复治疗前与治疗后7天心率、平均动脉压比较,差异均无统计学意义(P>0.05)。随访3 个月中未出现呼吸衰竭、心力衰竭、恶性心律失常、死亡等不良事件。见表8。

表8 观察组肺康复治疗前与治疗后7 天心率、平均动脉压比较
3 讨 论
有研究发现,在6MWT 试验开始3 min 内肋骨的移动幅度决定了6 min 的步行距离,而与年龄、FEV1预测值和残气/肺总容量无关[5],改善胸腔活动受限的相关肺康复策略将可能有效增加患者6MWD[6]。肺康复锻炼采用四肢训练、步行训练等有氧代谢水平较高,可以增强患者呼吸肌舒缩能力,增加骨骼肌收缩力,改善神经肌肉协调性,最终显著提高运动耐力。有研究认为,实施四肢被动训练、步行训练等肺康复锻炼手段,对提高IPAQ 等级十分有效[7]。运动减少会引起AECOPD 患者肺功能、骨骼肌肌力的衰退,产生焦虑、抑郁等不良情绪,针对性干预不良情绪有助于AECOPD 患者病情改善[8]。肺康复可使AECOPD 患者症状和运动能力在一定程度上得到改善,运动能力的增强能改变患者对运动的畏惧和焦虑[9]。研究显示,对AECOPD 患者进行用力呼吸训练、胸廓扩张训练及阻抗训练等肺康复锻炼,能显著增大第一秒用力呼气容积,最大通气量和肺一氧化碳弥散量,提示早期肺康复训练可显著提高患者的肺功能[10]。
本研究观察组肺康复锻炼采用主动循环呼吸技术,呼吸肌锻炼的效果达到最优化。结果显示,治疗后观察组患者mMRC 值明显低于对照组,6MWD 明显高于对照组,IPAQ 等级明显优于对照组,CAT 生活质量评分均明显低于对照组,HAD 焦虑、抑郁评分均明显低于对照组,FEV1、MVV、DLCO 均明显高于对照组,差异均具有统计学意义(P<0.05),且未出现心率、异常,无严重不良事件发生。表明AECOPD患者进行早期肺康复锻炼效果确切,安全性良好,具有推广价值。

