小青龙汤加减联合有氧运动对慢性阻塞性肺疾病急性加重期肺功能及动脉血气分析指标的影响※
梁惠芳 李 明 胡文龙 罗传灿 范惠群
(暨南大学附属顺德医院呼吸内科,广东 佛山 528305)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是临床常见呼吸系统疾病,主要累及肺,与肺对香烟等有害气体或有害颗粒的异常炎性反应有关,严重影响患者劳动能力及生活质量,加重社会经济负担。COPD发病率在我国呈逐年上升趋势[1]。2017-05—2019-04,我们在西医常规治疗基础上用小青龙汤加减联合有氧运动治疗慢性阻塞性肺疾病急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)30例,并与西医常规治疗30例对照,观察对患者肺功能及动脉血气分析指标的影响,结果如下。
1 资料与方法
1.1 病例选择
1.1.1 诊断标准 参照《内科学》[2]中AECOPD的诊断标准。病史:慢性咳嗽病史,超过2年,每年咳嗽、咯痰3个月以上;症状:每年冬春季节高发,多受凉后诱发,咳嗽、咯痰、气促症状加重;体征:桶状胸,胸部叩诊呈过清音,双肺呼吸音减弱,肺部听诊有湿性啰音或呼气性哮鸣音或痰鸣音;肺功能检查:吸入支气管舒张剂后第1 s用力呼气容积(FEV1)/用力肺活量(FVC)<70%;患者咳嗽、咯痰、气短及喘促等症状在1 周内加重。
1.1.2 纳入标准 符合诊断标准;慢性阻塞性肺疾病全球创议(Global initiative for chronic obstructive lung disease,GOLD) 肺功能分级[2]为轻度或中度;Bogr量表[3]评分2~6分;患者意识清楚,生活基本自理;本研究经医院医学伦理委员会审批通过,患者及家属均自愿签署知情同意书;愿意接受电话随访或家庭访视。
1.1.3 排除标准 有急性呼吸衰竭、急性心力衰竭等危重症状;需呼吸机辅助通气患者;慢性心力衰竭心功能不全Ⅲ级[2]以上;心律失常者;恶性肿瘤患者;认知功能障碍患者;肢体功能障碍患者;语言沟通障碍患者;活动性肺结核患者;近期应用抗抑郁、抗焦虑药物治疗的精神病患者。
1.2 一般资料 全部60例均为我院呼吸内科住院患者,按照随机数字表法分为2组。治疗组30例,男26例,女4例;年龄43~88岁,平均(72.47±10.34)岁;病程5~30年,平均(18.13±9.05)年;GOLD肺功能分级:轻度2例,中度28例;Bogr量表评分(4.03±2.04)分。对照组30例,男25例,女5例;年龄52~88岁,平均(72.13±8.04)岁;病程5~30年,平均(17.97±8.18)年;GOLD肺功能分级:轻度2例,中度28例;Bogr量表评分(4.10±1.81)分。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.3 治疗方法
1.3.1 对照组 予西医常规治疗。包括常规抗感染、祛痰、平喘、雾化吸入糖皮质激素及支气管扩张类药物等。疗程12周。
1.3.2 治疗组 在对照组治疗基础上加用小青龙汤加减联合有氧运动。
1.3.2.1 小青龙汤加减 药物组成:炙麻黄10 g,白芍10 g,桂枝10 g,法半夏12 g,五味子9 g,干姜8 g,炙甘草6 g,细辛3 g。有畏寒、发热、喷嚏、咽喉痒痛等表证者加紫苏叶10 g发表散寒;咯黄黏痰者加石膏15 g、黄芩10 g、胆南星3 g、鱼腥草15 g清热化痰;咯白色痰者加陈皮10 g、芥子6 g温肺豁痰利气;多痰者加紫菀10 g、款冬花10 g、川贝母10 g润肺下气,止咳化痰;喉中痰鸣者加紫苏子10 g、茯苓15 g、射干10 g、厚朴10 g调中平喘,渗湿健脾,清热解毒,消痰利咽;喘急者加蛤蚧6 g、杏仁10 g、川芎10 g、葶苈子10 g补肺定喘止咳;气虚者加人参10 g、黄芪30 g补气固表,补益脾肺;苔白滑、体寒肢冷者加肉桂3 g、补骨脂10 g、制附子12 g补火助阳,温经活血散寒;流涕、鼻塞者加辛夷10 g、苍耳子10 g宣通鼻窍;胃纳差者加黄芪30 g、白术20 g、党参10 g健脾益气;咯血者加白茅根12 g、炒栀子8 g凉血止血;水肿者加茯苓15 g、猪苓10 g利水消肿。日1剂,水煎2次取汁300 mL,分早、晚2次服。连续治疗2周。
1.3.2.2 有氧运动 ①每日匀速行走30 min,每日1~2次,每周5次。若患者因病情所限无法完成上述运动频率或时间,可选择间断练习,总和达到所要求的运动总量即可。锻炼强度以心率较安静时增加<20次/min,呼吸增加<5次/min,血氧饱和度达90%以上,以患者感觉稍累且无呼吸困难为宜。②住院期间由经专门训练的医护人员进行一对一讲解、示范,指导患者及家属学习有氧运动内容,患者锻炼时加强看护,防止跌倒等意外事件发生,出院前指导患者及家属进行居家运动训练。疗程12周。
1.4 观察指标及方法 ①肺功能检测:治疗前后使用肺功能仪(Quark PFT3型,意大利科时迈公司)测定FEV1、FEV1占预计值百分比(FEV1%)及FEV1/FVC。重复检测3次,选最佳值。②动脉血气分析:选择未静脉滴注的桡动脉或股动脉,常规消毒后,在动脉搏动最明显处垂直进针刺入动脉,抽取2 mL动脉血送检。应用血气分析仪(Stat Profile pHOx Ultra型,美国诺瓦生物医学公司)测量患者治疗前后动脉氧分压[p(O2)]、二氧化碳分压[p(CO2)]及血氧饱和度。③6 min步行试验:患者在一长30 m的走廊测量6 min内往返步行距离,并备好各种急救物品。④采用Borg量表[3]评价患者6 min步行试验中呼吸困难及疲劳水平。0分:一点也不觉得呼吸困难或疲劳;0.5分:非常轻微的几乎难以察觉的呼吸困难或疲劳;1分:非常轻微的呼吸困难或疲劳;2分:轻度呼吸困难或疲劳;3分:中度呼吸困难或疲劳;4分:略严重的呼吸困难或疲劳;5分:严重的呼吸困难或疲劳;6~9分:非常严重的呼吸困难或疲劳;10分:极度呼吸困难或疲劳,达到极限。分值越高说明呼吸困难及疲劳症状越重。

2 结 果
2.1 2组治疗前后肺功能指标比较 见表1。
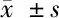

治疗组(n=30)治疗前治疗后对照组(n=30)治疗前治疗后FEV1(L)2.43±1.283.35±1.66∗△2.50±1.232.61±1.25∗FEV1%(%)48.42±18.8263.35±17.53∗△49.22±16.9550.29±16.37∗FEV1/FVC(%)50.82±9.9263.61±9.32∗△51.16±8.4154.15±8.49∗
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05
由表1可见,2组治疗后FEV1、FEV1%、FEV1/FVC均较本组治疗前升高(P<0.05),且治疗组升高更明显(P<0.05)。
2.2 2组治疗前后动脉血气分析指标比较 见表2。
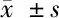

治疗组(n=30)治疗前治疗后对照组(n=30)治疗前治疗后p(O2)(mmHg)67.07±7.7985.31±8.58∗△68.83±8.8471.11±8.95∗p(CO2)(mmHg)45.94±5.9437.99±6.59∗△44.87±5.4242.37±4.28∗血氧饱和度(%)85.42±4.7296.35±4.43∗△85.39±4.7588.13±4.56∗
注:1 mmHg≈0.133 kPa
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05
由表2可见,2组治疗后p(O2)、血氧饱和度均较本组治疗前升高(P<0.05),p(CO2)均较本组治疗前降低(P<0.05),且治疗后治疗组p(O2)、血氧饱和度均高于对照组(P<0.05),p(CO2)低于对照组(P<0.05)。
2.3 2组治疗前后6 min步行距离及Borg量表评分比较 见表3。
由表3可见,2组治疗后6 min步行距离均较本组治疗前延长(P<0.05),Borg量表评分均较本组治疗前降低(P<0.05),且治疗后治疗组6 min步行距离长于对照组(P<0.05),Borg量表评分低于对照组(P<0.05)。
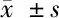

治疗组(n=30)治疗前治疗后对照组(n=30)治疗前治疗后6 min步行距离(m)332.57±55.17470.60±52.00∗△331.23±52.91341.47±50.84∗Borg量表评分(分)4.03±2.042.10±1.98∗△4.10±1.814.03±1.66∗
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05
3讨 论
COPD是一种以气流受限且不完全可逆为特征的疾病,以咳嗽、咯痰、喘息、胸闷等为主要临床表现,病程呈进行性发展,可引起呼吸衰竭、肺源性心脏病及心力衰竭,具有较高的致残率、死亡率[4]。现代医学治疗AECOPD主要有抗感染、解痉平喘、祛痰、吸氧及糖皮质激素等,起效快但副作用较大,长期应用抗生素及激素可导致耐药菌及真菌增加。有临床研究表明,中医药治疗COPD可有效改善患者肺功能下降等临床症状,提高患者生活质量,与西药比较有副作用小、安全经济的优势[5]。
COPD属中医学痰饮、肺胀、喘证、咳嗽上气等范畴,主要以肺、肾、脾三脏阳气虚衰为本,寒饮内停为标,外感风寒为主要诱因,属本虚标实夹杂的疾病,发病时多伴有不同程度的痰瘀症状。发病初期多脾失健运,津液不归正化,肺气郁滞,日久致脾虚不能转输水津,肺虚不能化津,肾虚不能蒸化水液,水聚为痰,致痰浊滞留,喘咳难忍;后期气血亏虚多伴痰浊阻滞,肺气郁滞,造成心脉失畅,胸中气机不利,多见胸闷等症,甚至肾气虚损,三焦气化不利,津液输布失常,水溢四肢,以及脾虚气血化生乏源,气血亏虚,机体失养,则消瘦疲乏。后期累及肺、脾、肾三脏,易因寒邪触动内饮引起发病,因此治疗时应在治疗肺、肾、脾三脏亏虚基础上着重以祛痰化饮、宣肺止咳为法。小青龙汤为汉代张仲景所创,有辛温散表、温化痰饮、宣肺止咳、扶正固本功效,是治疗外寒内饮、痰饮喘咳的经典方剂[6]。小青龙汤原方仅由麻黄、桂枝、半夏、白芍、干姜、细辛、五味子、炙甘草组成,后人随证加减多与宣肃肺气、利湿化痰等药物配伍用于呼吸系统疾病的治疗[7-10]。方中麻黄、桂枝均为君,麻黄甘温,宣肺平喘,桂枝辛热,温肺化气,二者相配,宣肺散寒,止咳平喘。细辛、干姜为臣药,性辛热,温肺化饮,助麻黄、桂枝解表祛寒。半夏辛燥化痰,和胃降逆,五味子酸收敛气,止咳生津,芍药和营养血,与甘草相配酸甘化阴,均为佐药。甘草为使药,补益和中,调和诸药。诸药相配,可表里双解,燥湿化痰,温肺平喘。现代药理研究认为,小青龙汤具有抗变态反应、抗炎、止咳平喘、抗菌、抗病毒、调节免疫等作用[11-12]。
COPD患者因肺功能下降而活动量减少,导致外周肌肉萎缩无力、肌疲劳,呼吸肌力量和耐力减退,进一步加重患者疲劳感,从而降低运动量,造成恶性循环。有氧运动训练能使COPD患者痉挛的肺小动脉扩张,动静脉氧浓度差加大,肺泡氧弥散量提高,增加有氧代谢能力及通气功能,减少氧耗量,提高能量供应,改善心肺功能、活动能力及肌无力,提高全身耐受力及机体能量储备,提高生活质量[13]。Puhan MA等[14]认为,间歇有氧运动能显著改善轻中度COPD患者的肺通气功能和运动耐力。徐颖等[15]研究表明,有氧康复训练能提高稳定期COPD患者6 min步行距离及肺功能指标FVC、FEV1和FEV1/FVC,改善患者运动功能和肺功能,提高生活质量。美国胸科医师学会(ACCP)和美国心血管肺康复协会(ACCVP)将有氧运动推荐为肺康复的常规项目,循证医学等级为A级,被一致支持并推荐使用,主要采用下肢有氧运动的形式,如散步、爬山、跑步、骑自行车等[16],且下肢有氧运动又是COPD患者运动训练肺康复的核心部分[17]。当前国内采用有氧运动治疗COPD处于初级阶段,相关研究及临床应用较少。
本研究结果显示,2组治疗后肺功能指标、动脉血气分析指标均改善(P<0.05),治疗组改善优于对照组(P<0.05),说明小青龙汤加减联合有氧运动治疗AECOPD,可提高气体交换效能,改善组织供氧,从而提高患者通气储备能力,改善肺功能。2组治疗后6 min步行距离均较本组治疗前延长(P<0.05),Borg量表评分均较本组治疗前降低(P<0.05);治疗组治疗后6 min步行距离长于对照组(P<0.05),Borg量表评分低于对照组(P<0.05)。说明小青龙汤加减联合有氧运动通过提高外周肌肉的代谢能力,增加摄氧量,从而提高心肌细胞收缩能力,增加心脏运氧能力,达到增强运动耐力目的,还可有效改善患者呼吸困难症状,提高呼吸功能。
综上所述,小青龙汤加减联合有氧运动治疗AECOPD,可改善患者肺功能及动脉血气分析指标,增加活动耐力,提高生活质量,方法简单易行,值得临床推广应用。

