肌肉骨骼超声技术对风湿性疾病的诊断价值
何志忠 郑杰 梁丽媚* 黄彦 袁建均
1.南方医科大学附属东莞人民医院超声科,广东 东莞 523000 2.四川省骨科医院功能检查科,四川 成都 610041
风湿性疾病泛指骨、关节、肌肉及其周围软组织长期受风、寒、湿、邪的侵蚀发生疼痛、病变的一类疾病。对类风湿性疾病发生发展情况的早期诊断,有利于患者病情的缓解,并获得良好的治疗效果[1]。传统的X线或CT影像学检查易于发现早期的骨骼和关节病变,但是难以评估软组织损伤或炎症的发生情况。当前临床上开始采用肌肉骨骼超声成像技术来检查类风湿关节炎组织的病变情况,该技术对于软组织的分辨率较高,可以显示骨关节病灶早期侵蚀情况,与MRI成像技术具有较好的一致性[2]。目前尚未发现对不同类型风湿性疾病进行肌肉骨骼超声检测比较的研究,为此,本研究比较分析了主要类型的风湿性疾病在治疗前后的肌肉骨骼超声成像表现,具体报道如下。
1 材料和方法
1.1 研究对象
回顾性分析2016年1月至2018年9月在我院接受治疗的112例风湿性疾病患者。纳入标准为:符合2015年美国风湿病学会颁布的相关标准[3];年龄25~65岁;病程≤1年;自愿参与本研究。排除标准:患有其他类型关节病变者;患有严重内科或感染性疾病者;处于孕期或哺乳期者;无法进行超声检查者。
1.2 方法
采用贝尔斯BLS-XB超声诊断仪,大关节探头频率7~12 MHz,小关节探头频率10~18 MHz。取患者坐位,伸膝进行膝关节侧面扫描;取患者仰卧位,扫描检查患者足背部骨关节、跖趾关节、踝关节及趾骨、跖骨、胫骨;取患者坐位,扫描检查患者肩关节、肘关节、腕关节、掌指关节、指间关节。类风湿关节炎患者检查关节滑膜厚度、骨表面骨质缺损、关节积液、滑膜血流;痛风性关节炎患者检查关节腔积液、痛风石、强回声点、双轨征情况。骨性关节炎患者检查关节滑膜厚度、关节积液、关节软骨退变、滑膜血流情况。
1.3 统计学处理

2 结果
2.1 类风湿关节炎的声像图表现
在112例风湿性疾病患者中,类风湿关节炎患者共57例,占比为50.89%。其中,发生关节滑膜增厚、关节积液深度增加、血管翳形成和骨侵蚀的患者分别为52例、45例、42例和47例。具体见图1、图2。
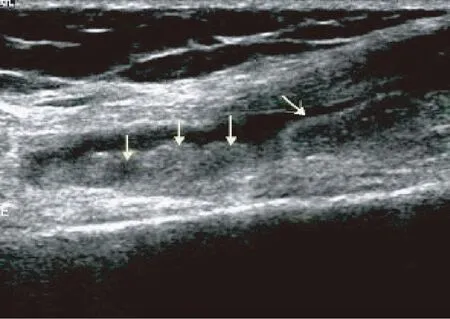
图1 关节滑膜增厚(箭头所示)和积液Fig.1 Joint synovial thickening (as indicated with arrow) and effusion
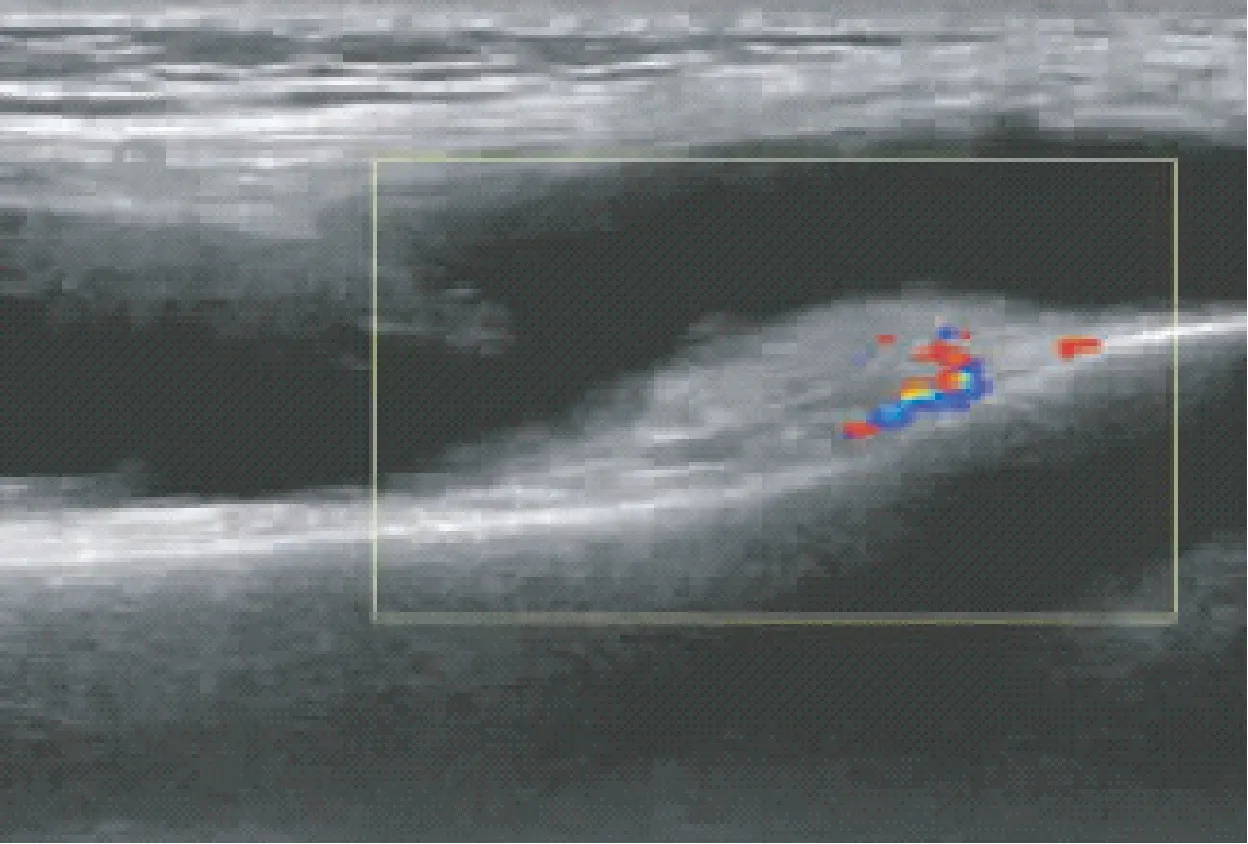
图2 关节滑膜内(血管翳)点状血流信号Fig.2 Punctate blood flow signal in the synovium of the joint (vasospasm)
2.2 痛风性关节炎的声像图表现
在112例风湿性疾病患者中,发生痛风性关节炎患者共29例,占比为25.89%。其中发生痛风石、出现多点状强回声、发生关节软骨表面双轨征、发生关节滑膜增厚和关节积液的患者分别为,26例、24例、22例和11例,见图3、图4、图5。
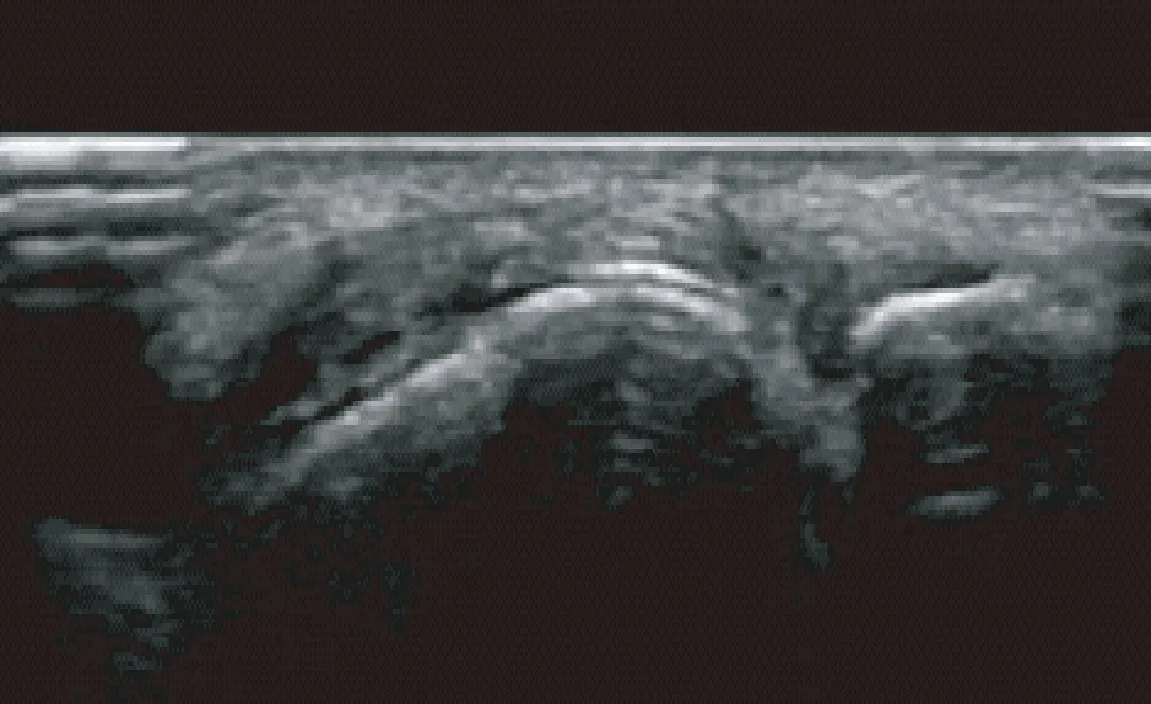
图3 关节软骨表面双轨征Fig.3 Double track sign of articular cartilage surface
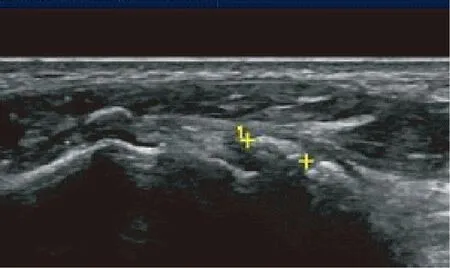
图4 滑膜内痛风石强回声Fig.4 Strong echo of tophi in the synovium
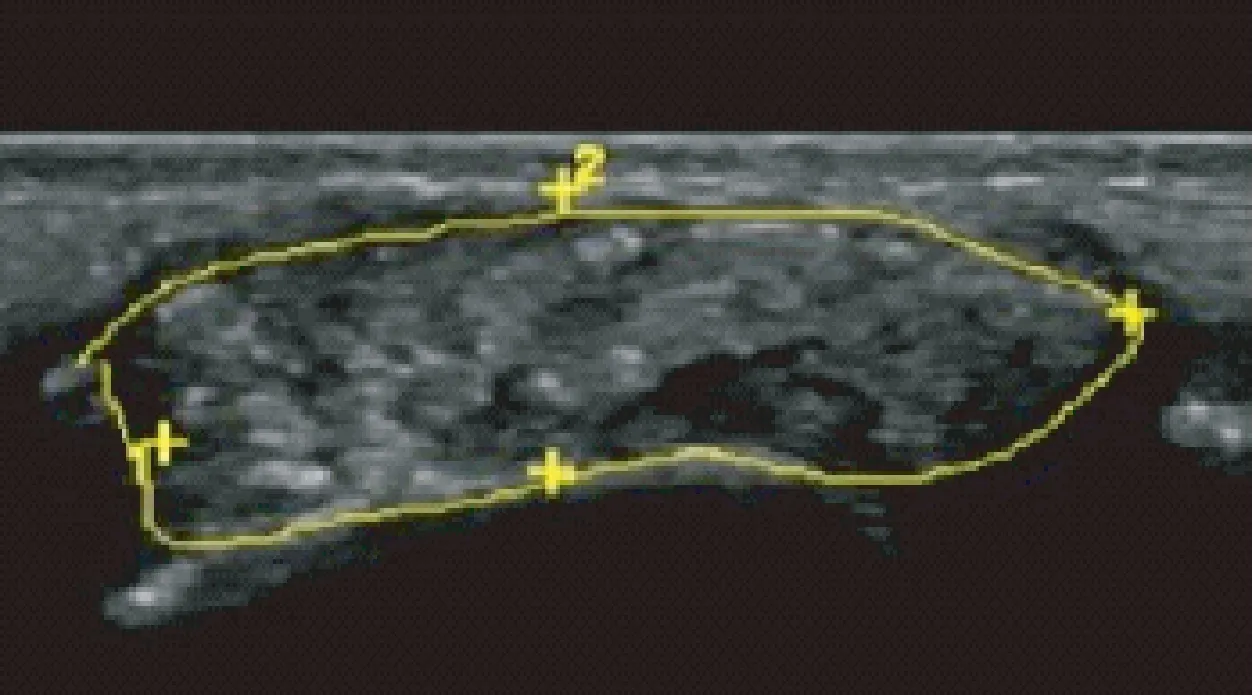
图5 多点状强回声Fig.5 Strong echo of multi-points
2.3 骨性关节炎的声像图表现
在112例风湿性疾病患者中,发生骨性关节炎患者共26例,占比为23.21%。其中发生关节滑膜增厚;关节软骨退化和出现关节积液的患者分别为22例、21例和25例,见图6、图7、图8。
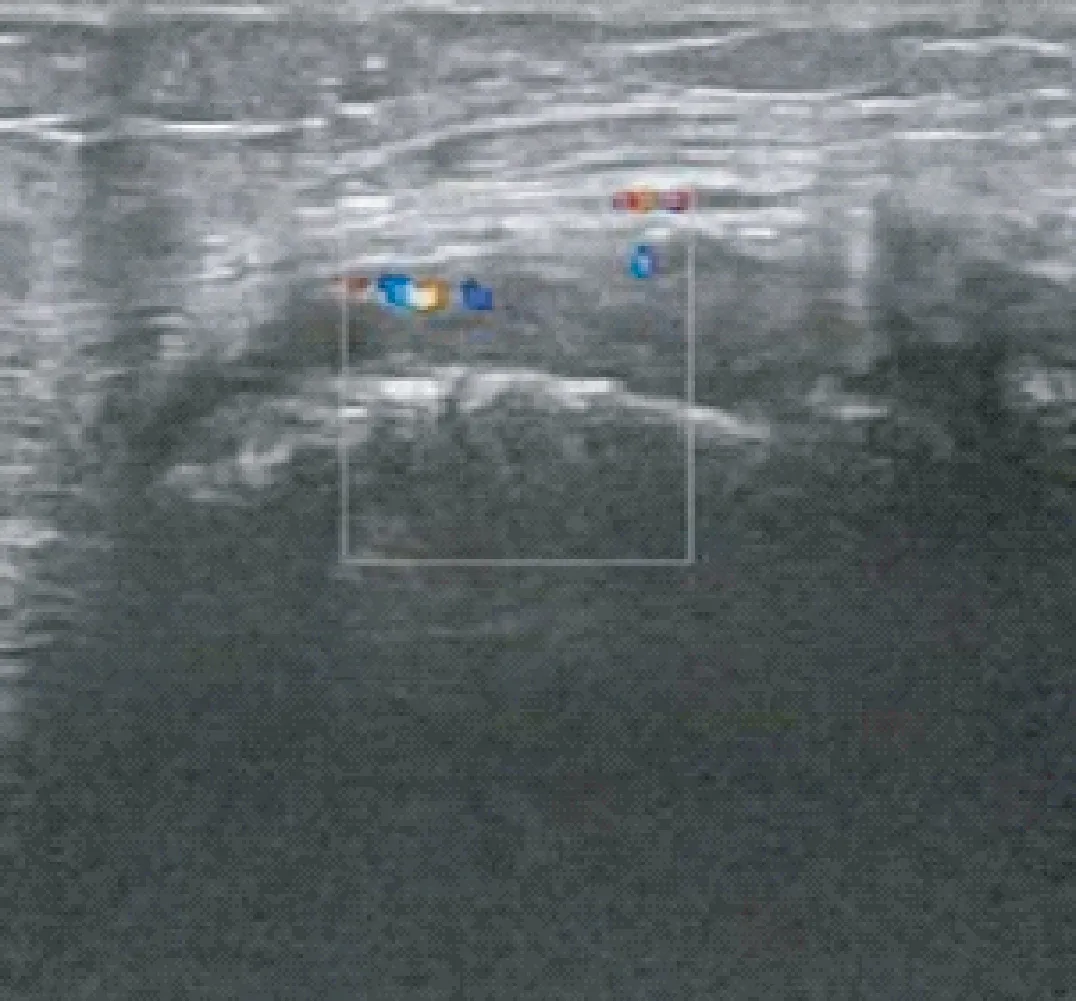
图6 关节滑膜增厚Fig.6 Synovial thickening of the joint
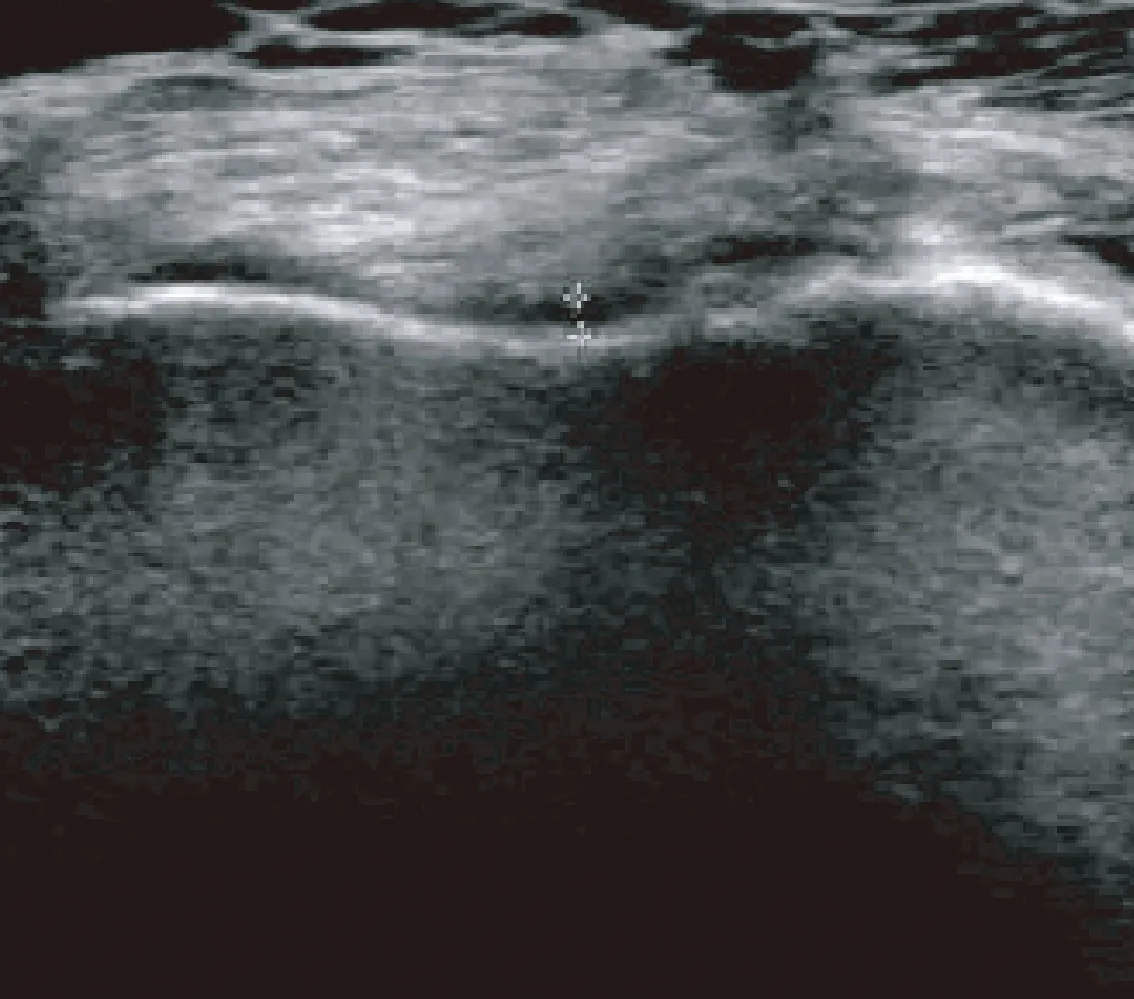
图7 关节软骨变薄Fig.7 Thinning of the articular cartilage
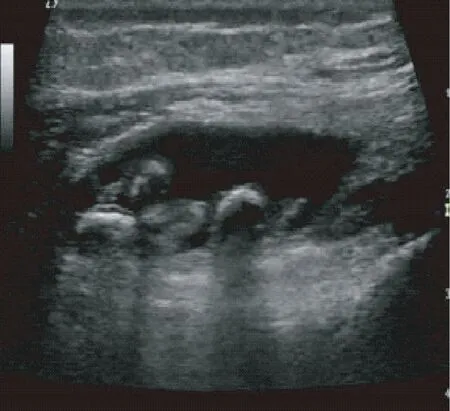
图8 关节积液Fig.8 Joint effusion
2.4 治疗前后类风湿关节炎患者超声观察指标比较
57例类风湿性关节炎患者中,38例采用非甾体+MTX+柳氮磺吡啶治疗;12例采用来氟米特+MTX治疗;7例采用氟米特+MTX+小剂量糖皮质激素治疗。治疗后对患者采用肌肉骨骼超声检查,结果显示关节滑膜厚度、关节积液深度、滑膜周围血流信号评分、滑膜增生评分、关节积液评分较治疗前均明显改善(P<0.05),而骨表面骨质缺损评分有所增加,详见表1。
2.5 治疗前后痛风性关节炎患者超声观察指标比较
29例痛风性关节炎患者采用碱化尿液+非甾体+降尿酸药物治疗,治疗后对患者进行肌肉骨骼超声检查,结果显示关节滑膜厚度、关节积液深度、滑膜周围血流信号评分、滑膜增生评分、关节积液评分和痛风石发生比例均明显下降(P<0.05),详见表2。
2.6 治疗前后骨性关节炎患者超声观察指标比较
26例骨性关节炎患者采用非甾体药物镇痛消炎,氨基葡萄糖减轻疼痛,硫酸软骨素来营养修复软骨,治疗后对患者进行肌肉骨骼超声检查,结果发现关节滑膜厚度、关节积液深度、滑膜周围血流信号评分较治疗前均明显改善(P<0.05),而关节软骨退变评分改善不明显,详见表3。
3 讨论
肌肉骨骼超声技术最早应用在小腿肿胀的病因鉴别中,随着医学技术的不断进步,开始逐渐应用于风湿性疾病的诊断。肌肉骨骼超声技术属于简便可靠的无创性检查,不仅能够对滑膜增生和积液情况进行定量评估,而且可通过观察回声区的血流信号来判断炎症的发生情况;围绕关节骨骼来检查血管翳生长对软骨组织的侵蚀情况。相关研究认为超声与MRI有较好的一致性[4],且其在滑膜炎诊断、微血管显示方面更具有优势[5],还可对多个关节同时进行检测,相比于MRI具有操作简便、成本低、效率高等优势[6-7]。基于此,本研究对肌肉骨骼超声在主要的风湿性疾病中的应用进行了系统分析。

表1 治疗前后类风湿关节炎患者超声观察指标比较Table 1 Comparison of ultrasound observation indexes in patients with rheumatoid arthritis before and after

表2 治疗前后痛风性关节炎患者超声观察指标比较

表3 治疗前后骨性关节炎患者超声观察指标比较Table 3 Comparison of ultrasound observation indexes in patients with osteoarthritis before and after
类风湿关节炎是一种慢性的退行性病变,滑膜炎属于类风湿性关节炎最早出现的病理症状,初期表现为滑膜水肿、充血、微血管生成、炎性细胞浸润等。随着病情的不断发展,会导致滑膜变厚、血管翳形成、软骨组织受损等严重症状,最终破坏关节的活动功能。关节积液是由于滑膜组织充血水肿渗出大量关节液,超出了滑膜的吸收能力所致。这些反映类风湿关节炎病情的重要临床表现对患者日常生活造成了严重的不利影响,需要及早进行准确的病情诊断,进而采取有效的治疗措施来减缓病情的发展,增加患者治愈机会。Hartung等[8]于2012年首先提出了超声评分系统,从滑膜厚度、关节积液情况、骨表面骨质缺损情况、滑膜血流情况四个方面进行定量评分,综合评价类风湿关节炎患者的临床病情。本文首先分析了肌骨超声在类风湿关节炎诊治中的应用价值,同时研究发现,类风湿关节炎患者表现出了不同程度的关节滑膜增厚、关节积液、滑膜周围血流增加及骨侵蚀,提示经肌骨超声检查对类风湿性关节炎有较高的诊断意义。此外,超声结果还显示类风湿关节患者治疗后的关节滑膜、关节积液、滑膜血流情况均得到明显改善,表明肌骨超声能够为类风湿性关节炎的治疗效果提供判断依据。
痛风性关节炎是一种晶体性关节炎,经常会出现关节滑囊、软骨等组织内的尿酸盐沉积产生的痛风石,在超声中主要表现为双轨征、聚集体和痛风石[9],同时会引发一系列的关节组织病变[10]。Chen等[11]研究认为双轨征、聚集体和痛风石出现任何一项即可诊断为痛风性关节炎。本研究通过肌骨超声检测发现,痛风性关节炎均表现出双轨征、多点状强回声和痛风石的一项或多项,而且还呈现出不同程度的关节滑膜增厚、关节积液和滑膜周围血流增加等病变,提示经肌骨超声检查对痛风性关节炎有较高诊断意义。在治疗后,超声检查结果发现膝关节滑膜厚度、关节积液深度、滑膜周围血流信号评分和痛风石发生比例均明显下降,表明肌骨超声能够为痛风性关节炎的治疗效果提供判断依据。
骨性关节炎是由于机体功能的下降,骨与骨之间的软骨组织磨损变薄,累及骨质、骨膜以及周围韧带等的一个病症,超声检查常表现为软骨侵蚀、关节疼痛、滑膜肿胀、增厚、积液等症状[12]。本研究肌骨超声检查结果发现,26例骨性关节炎患者中有25例发生关节软骨退化,另外有75%以上的患者发生关节滑膜增厚或关节积液,与杜登悝等[13]的研究结果基本一致,提示肌肉骨骼超声检查能够有效诊断骨性关节炎。
综上所述,肌肉骨骼超声技术能够全面、细致、动态地检测类风湿关节炎、痛风性关节炎以及骨性关节炎等风湿性疾病的组织病变程度及发展情况,在风湿性疾病的影像学诊断和治疗方面具有很高的应用价值。

