血浆置换治疗重症抗中性粒细胞胞质抗体相关性血管炎的临床疗效
陈 舟 董 睿 吴海洋
原发性系统性小血管炎是一组以小血管坏死性炎性损伤为特征的自身免疫性疾病,实验室检查抗中性粒细胞胞质抗体(anti-neutrophil cytoplasmie antibodies,ANCA)阳性,又称为ANCA相关性小血管炎[1-2]。ANCA相关性血管炎常累及多脏器,其中以小血管分布丰富的肺和肾脏受损多见。临床上关于重症ANCA相关性血管炎的治疗,除了经典的药物诱导外,血浆置换已成为重要的辅助治疗手段。本研究通过回顾性分析血浆置换治疗重症ANCA相关性血管炎患者的短期疗效、不良反应和长期预后,旨在为ANCA相关性血管炎的临床治疗提供参考。
1 对象与方法
1.1 研究对象 回顾性分析2011年10月—2018年12月在上海长海医院就诊,符合2012年美国Chapel Hill会议关于系统性小血管炎的诊断标准[3]、血清ANCA阳性、行血浆置换治疗的15例原发性ANCA相关性小血管炎患者的临床资料。所有患者均无过敏性紫癜、系统性红斑狼疮、肿瘤、严重感染、抗甲状腺等药物引起血清ANCA阳性的疾病。
1.2 治疗方法
1.2.1 血浆置换 采用双重滤过血浆置换,一级血浆分离器为Cascadeflo EC-50w(日本旭化成公司),二级滤器分离器为Cascadeflo EC-20w(日本旭化成公司)。以普通肝素钠[患者体重(kg)×0.6 mg]抗凝,每30 min 追加6~8 mg。血泵速度100 mL/min,血浆分离泵速度25 mL/min,弃液泵速度4.25 mL/min,补液泵速度4.25 mL/min。置换液为5%人血白蛋白(20%人血白蛋白50 mL+5%葡萄糖氯化钠注射液150 mL)或新鲜冰冻血浆,于血浆置换前静脉注射地塞米松5 mg抗过敏。每2或3 d进行1次血浆置换,每次置换量为1.4倍血浆容量,共置换2~9次。15例患者平均置换次数为(5.0±2.2)次。
1.2.2 辅助治疗 诱导期给予糖皮质激素(简称激素)联合环磷酰胺免疫抑制治疗:先给予甲泼尼龙(7~15 mg/kg)冲击治疗,最大剂量为500 mg/d,共3 d;第4天起,改为口服泼尼松1 mg/(kg·d),最大剂量为60 mg/d,持续2~4周。之后,口服泼尼松逐渐减量至停药;联合应用环磷酰胺0.5 g/m2静脉注射,每4周1次,持续3~6个月。再辅以血液透析、抗感染和营养支持等治疗。
1.3 观察指标 记录患者入院时的一般情况(性别、年龄、受累脏器)、实验室检查指标(尿红细胞数、24 h尿蛋白定量、尿量),以及核周型抗中性粒细胞胞质抗体(p-ANCA)、胞质型抗中性粒细胞胞质抗体(c-ANCA)。比较血浆置换治疗前与治疗后患者血清ANCA清除相关指标[髓过氧化物酶(MPO)定量]、伯明翰血管炎活动度评分(Birmingham vasculitis activity score,BVAS评分),以及血清肌酐(sCr)、尿素氮(BUN)、血红蛋白(Hb)、白蛋白、CRP水平。记录血浆置换治疗过程中患者的不良反应和出院后随访情况。
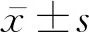
2 结 果
2.1 一般情况 15例患者中,男9例、女6例;年龄29~84岁,平均年龄为(67.27±12.36)岁。所有患者肺和肾脏均受累,皮肤黏膜受累7例,胃肠道受累11例,心血管系统受累8例,神经系统受累4例,耳鼻喉受累3例。入院时实验室检查结果:尿红细胞数2~满视野/高倍视野;24 h尿蛋白定量0.32~3.76 g,平均24 h尿蛋白定量为(1.29±0.85) g;尿量0~2 000 mL/d,平均尿量为(962.67±652.89) mL/d;p-ANCA均为阳性,c-ANCA阴性13例、弱阳性2例。
2.2 治疗前后MPO定量和BVAS评分比较 治疗后患者的MPO定量为(65.07±46.14) U/mL,显著低于治疗前的(144.31±55.02) U/mL(P<0.05)。治疗后患者的BVAS评分为(23.67±4.34)分,与治疗前的(29.87±4.10)分的差异无统计学意义(P>0.05)。
2.3 治疗前后sCr和BUN水平比较 治疗前患者的sCr、BUN水平分别为(516.06±171.75) μmol/L、(24.88±7.57) mmol/L,与治疗后的(505.26±168.56) μmol/L、(18.34±4.64) mmol/L的差异均无统计学意义(P值均>0.05)。
2.4 治疗前后Hb、白蛋白、CRP水平比较 治疗后患者的CRP水平显著低于治疗前(P<0.05),治疗前与治疗后患者Hb、白蛋白水平的差异均无统计学意义(P值均>0.05)。见表1。
表1 治疗前与治疗后Hb、白蛋白、CRP水平的比较
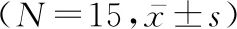

时间Hb(g/L)白蛋白(g/L)CRP(mg/L)治疗前75.06±14.9227.93±3.8472.76±62.10治疗后74.60±13.6628.00±3.56 26.62±31.63①
与治疗前比较:①P<0.05
2.5 不良反应 15例患者中仅1例在血浆置换治疗过程中发生低血压和发现血栓形成,其余患者均未发生过敏、寒颤、出血等不良反应。
2.6 随访结果 除1例患者在住院治疗过程中死亡外,余14例患者出院后均获随访,随访时间12~65个月,平均随访时间为(29.78±19.30)个月。其中肾功能部分恢复而脱离血液透析治疗4例(2周后脱离2例,2个月后脱离1例,6个月后脱离1例),维持性血液透析治疗7例,死亡3例(2例分别于随访2、38个月时因呼吸衰竭死亡,1例于随访18个月时发生心源性猝死)。
3 讨 论
对于严重肾功能不全(sCr水平>500 μmol/L)、需行血液透析治疗或存在肺出血的重症ANCA相关性小血管炎患者,目前国内外较常见的诱导期治疗方案是在环磷酰胺联合激素治疗的基础上,行血浆置换治疗[4-5]。
仅有少量研究[6-12]结果提示,血浆置换治疗对肾脏疾病无益处,但对于严重的活动性和迅速进展性肾脏病、并发抗-肾小球基底膜(GBM)抗体病、严重肺出血患者可能有所获益。此外,血浆置换治疗对需要透析的患者可能有益[7]。
Methylprednisolone versus plasma exchange(MEPEX)试验[12]重点评估了血浆置换治疗对严重肾脏疾病患者的作用。该试验纳入137例新诊断为显微镜下多血管炎(MPA)或肉芽肿性血管炎(GPA)、存在寡免疫性肾小球肾炎和严重肾功能不全的患者(其中69%需要血液透析),将其随机分为两组,血浆置换组患者2周内行7次血浆置换治疗;非血浆置换组患者给予甲泼尼龙1 g/d,持续3 d的冲击治疗。除上述治疗外,两组患者均口服泼尼松龙[1 mg/(kg·d),6个月内逐渐减量至停药]和环磷酰胺[2.5 mg/(kg·d),持续3个月],并给予口服硫唑嘌呤维持治疗。MEPEX试验结果显示:与非血浆置换组比较,血浆置换组治疗3个月时的患者存活情况和肾功能保护作用更具优势;1年后,血浆置换组的患者进展至终末期肾病的风险明显降低。尽管MEPEX试验为非盲试验,且存在一些设计缺陷(更好的试验设计应该是在开始治疗时均给予所有患者甲泼尼龙冲击治疗,然后再将其随机分为血浆置换组和非血浆置换组),但试验结果仍提示:对于疾病急性期出现严重肾功能不全的患者,在激素和环磷酰胺治疗的基础上行血浆置换治疗可能有益于患者肾功能的恢复;继续平均随访约4年后,两组间远期肾功能(肾小球滤过率)和患者生存率的差异均无统计学意义[13]。
一项meta分析[14]纳入9个试验(包含MEPEX试验)共387例患者,在激素和环磷酰胺治疗的基础上加行血浆置换治疗,可降低患者终末期肾病或死亡的汇总风险(RR为0.80,95%CI为0.65~0.99),以及终末期肾病的单独风险(RR为0.64,95%CI为0.47~0.88)。然而,该meta分析的检验效能不足,分析结果未必十分可靠,但该分析的结论支持血浆置换可能是一种较有前景的辅助治疗方式。
白培进等[15]的研究比较了单用激素治疗与激素联合血浆置换治疗ANCA相关性血管炎的疗效,治疗6个月后,激素联合血浆置换治疗组sCr水平由治疗前的(555.4±116.7) μmol/L降至(280.5±178.1) μmol/L,单用激素治疗组sCr水平由治疗前的(500.9±127.7) μmol/L降至(322.1±184.4) μmol/L,激素联合血浆置换治疗组的sCr降低幅度显著大于单用激素治疗组(P<0.05)。
本研究结果显示:①血浆置换治疗后患者的MPO定量显著低于治疗前;治疗前p-ANCA均为阳性,治疗后9例转为阴性、6例为弱阳性,表明血浆置换治疗可在短期内清除血液循环中ANCA。②治疗前与治疗后患者sCr、BUN水平的差异均无统计学意义,表明短期内行血浆置换治疗对肾功能无明显影响。③治疗前与治疗后患者Hb、白蛋白水平的差异均无统计学意义,治疗后患者CRP水平显著低于治疗前;表明血浆置换对Hb和白蛋白无明显影响,但对清除CRP等中大分子蛋白有一定效果。④血浆置换治疗过程中仅1例患者发生低血压和血栓形成,余14例未见过敏反应、出血、感染等不良反应。⑤出院后长期随访,肾功能部分恢复而脱离血液透析治疗4例,维持性血液透析治疗7例,死亡3例。
综上所述,血浆置换对改善重症ANCA相关性血管炎患者病情具有积极作用,有利于疾病诱导期的缓解,且安全性较高。本研究中虽有3例患者死亡,但结果仍表明血浆置换或许有益于重症ANCA相关性血管炎患者肾功能的保护。对于重症患者是否积极给予血浆置换治疗,尚需要多中心、大样本和长期随访的临床试验研究来证实。

