SMILE和PRK的生物力学特性对比
黄志翾,2,陶梦颖,刘庆明2,李玥娇,刘陇黔
(1.四川大学华西医院眼科,四川 成都 610041;2.广州天河视献眼科门诊部,广东 广州 510000)
近视的患病率在全世界达49%[1-2]。随着激光技术的发展,激光矫正眼部屈光不正的新技术被广泛研究运用。1996年美国食品和药物管理局(FDA)批准了第一种角膜激光手术,即准分子激光角膜切削术(photorefractive keratectomy,PRK)[3]。随后角膜激光手术经过多年的发展和技术进步,飞秒激光问世,且随着技术的改良,飞秒激光小切口透镜提取术(small incision lenticule extraction,SMILE)也随之出现[4]。角膜扩张是屈光手术的并发症之一,尽管据报道其发病率仅为0.04%~0.6%,但是患者发病之前角膜生物力学特性可能会发生变化,生物力学特征成为角膜扩张的辅助诊断方法,受到越来越多的关注[5-7]。本研究通过比较SMILE和PRK对中低度数人群角膜生物力学的影响,研究手术前后角膜生物力学特性的变化,以期为临床上的中低度数近视患者在角膜薄或生物力学异常的情况下选择合理安全的近视手术方式提供参考依据。
1 资料与方法
1.1 临床资料
本研究为前瞻性、非随机试验,选取广州视献眼科屈光手术中心2019年10月至2020年1月接受手术并同意参加研究的中低度近视(等效球镜小于-6.00 D)患者20例(40眼)进行观察性研究,根据患者意愿将其分为SMILE组和PRK组。SMILE组10例(20眼),其中男4例,女6例;PRK组10例(20眼),其中男5例,女5例。SMILE组切削量指标显著高于PRK组,组间比较差异有统计学意义(t=3.502,P=0.02)。SMILE组和PRK组患者的年龄、实际矫正度数、术前角膜厚度、角膜直径、生物力学矫正眼压(biomechanically-corrected IOP ,bIOP)、切削光区以及计算剩余角膜厚度等术前临床资料比较,差异无统计学意义(P>0.05),见表1。
纳入标准:①年龄18~35岁;②角膜厚度480~580 μm;③术前为中低度近视(等效球镜小于-6.00 D),符合角膜激光手术的适应证。排除标准:有角膜激光手术的绝对禁忌证和相对禁忌证[8]。所有患者术前均签署手术知情同意书,检查无创非接触,研究符合《赫尔辛基宣言》,经四川大学华西医院生物医学伦理委员会审查(审545号)。
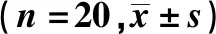
表1 患者临床资料比较
1.2 检查方法
术前测量所有术眼裸眼视力(UCVA)、最佳矫正视力(BCVA)和bIOP,使用裂隙灯和检眼镜检查眼前节及眼底,并且进行睫状肌麻痹检影和插片验光等检查。应用Pentacam三维眼前节分析诊断系统进行角膜地形图测量,获取角膜前后表面及厚度相关数据。
可视化角膜生物力学分析仪(corneal visualization scheimpflug technology,Corvis ST)采用非接触式眼压计对角膜施加空气脉冲,然后用高速观察和运动Scheimpflug实时摄像机记录力学参数[9-12]。本研究在术前及术后1个月测量双眼角膜生物力学参数并且计算参数的变化量(Δ,术前减去术后),其中角膜生物力学基础特性参数为:第一次压平时间(AT1,ms)、第一次压平角膜长度(Length1,mm)、第一次压平速度(Velocity1,m/s),第二次压平时间(AT2,ms)、第二次压平角膜长度(Length2,mm)、第二次压平速度(Velocity2,m/s)、最高点两峰间距(Peak Distance,mm)、最高点压陷后的反向曲率半径(Radius,mm)、最高点压陷后的位移量(Def.Amp/DA,mm)、术后Def.Amp减去切削量(DAc,mm)。记录Vinciguerra筛查报告数据:变形幅度比(DA Ratio,中央与2 mm处位移量的比值)、综合半径(Integr Radius)、最薄点厚度和厚度变化率的比值(ARTh)、硬度参数(SP-A1,角膜表面空气压力和第一次压平时顶点的垂直位移量的比值)。
1.3 手术方法
1.3.1 SMILE 术前常规结膜囊冲洗和眼周消毒后,使用盐酸奥布卡因滴眼液点眼2次行表面麻醉,每次2滴。采用VisuMax型飞秒激光器进行扫描,频率为500 kHz,能量为27~28(135~140 nJ),角膜帽的厚度为120 μm,基质内透镜直径为6.50 mm,在基质内透镜直径基础上增加1 mm即为角膜帽直径,所有侧切角均设置为90°,点间距和行间距均为2.0~4.5 μm。飞秒激光制作透镜和切口的扫描顺序依次为透镜后表面、透镜边缘、透镜前表面和小切口。切口位于10点位,切口宽度为2.5 mm。设置基底厚度为15 μm。完成扫描后用显微铲先将透镜前表面和上方角膜组织分离,再分离透镜后表面,将透镜游离后用显微镊取出。
1.3.2 PRK 采用直径8.0 mm角膜上皮环钻标记,用上皮分离器刮除上皮后进行准分子激光切削,完毕后给予绷带型角膜接触镜保护创面7 d。角膜基质切削采用MeL-90准分子激光仪,频率为250 Hz。
所有手术均由同一经验丰富的医师在单盲(医生不知道患者是否参与研究)下完成。
1.4 统计方法

2 结果
2.1 患者手术治疗前后生物力学指标比较
治疗前各指标组间比较,差异均无统计学意义(P>0.05);治疗后Peak Distance、DA Ratio 组间比较,差异有统计学意义(P<0.05),且SMILE组均显著高于PRK组;其余指标组间比较差异均无统计学意义(P>0.05)。SMILE组治疗前后AT1、AT2、Length1、Peak Distance、Radius、Def.Amp、DA Ratio、Integr Radius、ARTh、SP-A1、角膜实测厚度比较,差异有统计学意义(P<0.05);PRK组治疗前后AT1、Length1、Length2、Peak Distance、Radius、DA Ratio、Integr Radius、ARTh、SP-A1、角膜实测厚度比较,差异有统计学意义(P<0.05),见表2。
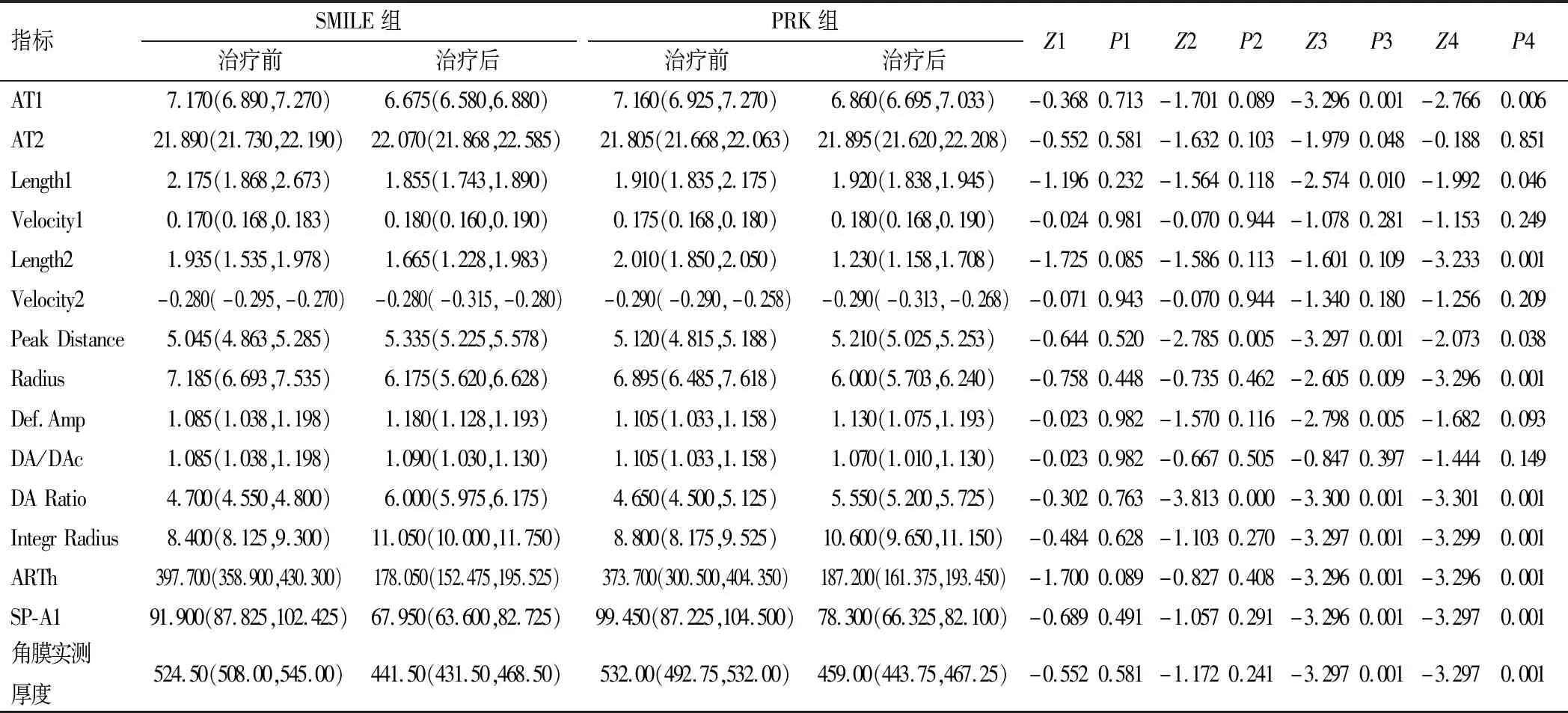
表2 患者手术治疗前后生物力学指标比较(n=20)
Z1、P1:2组治疗前比较;Z2、P2:2组治疗后比较;Z3、P3:SMILE组治疗前后比较;Z4、P4:PRK组治疗前后比较
2.2 生物力学指标变化量比较
生物力学变化量组间比较结果显示,ΔDA Ratio、ΔLength2、ΔPeak Distance、ΔAT2组间比较差异有统计学意义(P<0.05);且SMILE组ΔDA Ratio负值大于PRK组,SMILE组ΔLength 2小于PRK组,SMILE组ΔPeak Distance和ΔAT2负值均大于PRK组;其余指标组间比较差异均无统计学意义(P>0.05),见表3。
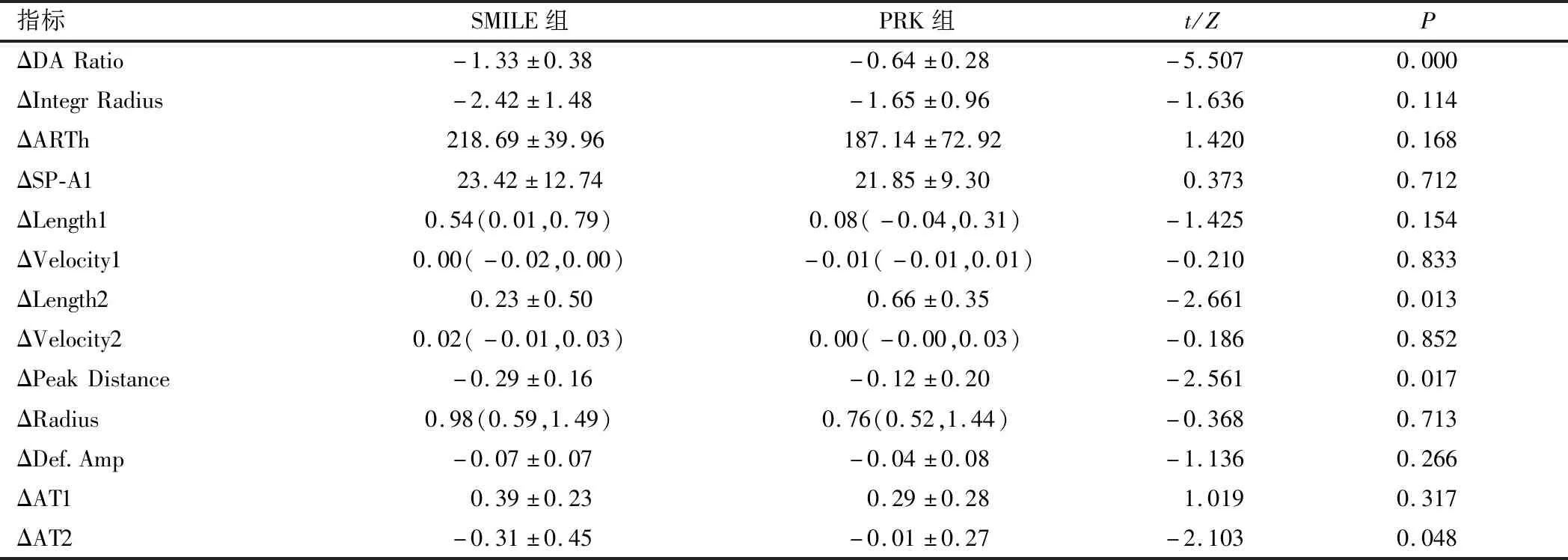
表3 生物力学变化量比较(n=20)
3 讨论
角膜从组织学上可分为五层结构,即上皮细胞层、角膜前弹力层(Bowman膜)、基质层、角膜后弹力层(Descemt膜)和内皮细胞层。角膜具有一定的黏性、硬度、弹性及各向异性,因为各层组织结构不同,所以生物力学特点各异。Dawson等[13]的研究发现,生物力学强度从高到低依次是:巩膜>Bowman膜>周边前1/3基质>中央前1/3基质>周边后2/3基质>中央后2/3基质>Descemet膜。因为角膜前1/3胶原纤维束密集排列、紧密交织,所以此部分角膜力学结构更强[14-15]。Shih等[16]认为Bowman膜和Descemet膜占角膜硬度的20%,PRK破坏了Bowman膜环向应力的中心连接,并使应力集中在消融周围的Bowman膜的边缘,可能产生裂纹,影响角膜力学结构的稳定。SMILE避免了表层手术对前弹力层的切削,理论上对角膜生物力学的影响会小于表层切削手术PRK,但实践中是否如预期,值得进一步探讨。
本研究使用Corvis ST生物力学分析仪,其内置高速Sheimpflug相机可记录下角膜受脉冲气体喷击后发生形变及形变恢复的时间、长度、速率、幅度、曲率、峰间距离等参数[11-12]。然后分析对比SMILE和PRK前后各项参数的变化。结果发现,在矫正相同近视度数的情况下,患者行SMILE比PRK要消耗更多的角膜组织。有研究表明,中央角膜厚度是影响角膜生物力学的重要因素,切削越多,对生物力学影响越大[17-18]。
基础生物力学指标方面,2组患者术后的AT1和Length1较术前减少,Velocity1与术前比较差异无统计学意义,说明角膜在术后可以更快地被压平,但是速度上无明显差异,这可能与术后角膜曲率降低、压平长度缩短有关;术后Def.Amp增加、Radius减小、Peak Distance增加,表明术后压陷范围都增大;术后AT2增加、Length2减小、Velocity2无明显变化,表明压陷后恢复到平面状态的时间可能延长;术后ΔAT2、ΔLength2和ΔPeak Distance组间比较差异有统计学意义。综合来看,术后SMILE组的Peak Distance更大,Length2较宽,形变恢复所需时间更长,提示基础生物力学指标方面SMILE弱于PRK。
术后2组DA Ratio比较差异有统计学意义,且SMILE组显著高于PRK组。参数变化量中2组ΔDA Ratio和ΔIntegr Radius为负数,ΔARTh和ΔSP-A1为正数,提示角膜生物力学结构强度较术前都降低,但是2组间只有ΔDA Ratio变化量的差异有统计学意义,SMILE组DA Ratio大于PRK组,与其术后Peak Distance增加相符合。SP-A1组间比较差异无统计学意义,与ΔLength1组间比较差异无统计学意义相符合,可能原因为,在一定切削量的范围内,角膜术后的硬度与手术方式并无太大差异,或者也可理解为生物力学结构强度降低的只是中央手术区,而周边角膜在一定程度上不会有明显改变,从而确保整个角膜力学结构的稳定。两种手术方式相比较,SMILE在相同条件下除了消耗更多的角膜组织外,手术区范围更广,不仅有6.5 mm直径的手术光区,而且全飞角膜帽直径在7.5 mm左右,这多余的1 mm边区的生物力学结构并不稳定,胶原纤维之间交织力减弱,所以也可以解释SMILE的Peak Distance比PRK更大。此外Pedersen等[19]认为角膜透镜取出后角膜帽与角膜基质床间可能存在潜在空隙,影响角膜生物力学参数的测量。Shen等[20]在Scheimpflug相机下观察到透镜取出后角膜帽与基质床间确实留有间隙样的灰色带,并且该灰色带在术后3个月仍然存在,可能影响角膜术后的生物力学特性。
综合两类指标,在术前同等角膜条件及屈光度的情况下,SMILE对角膜生物力学的影响较大。虽然术后1个月实测角膜厚度组间比较差异无统计学意义,但是SMILE组角膜形变范围越大,形变发生较早,恢复较迟。对于DA和DAc无明显差异这个问题,Fernández等[21]在同一个眼球上比较手术前后的生物力学参数,在假设术后眼压没有变化的情况下,术后Def.Amp/DA的增加主要是源于中央角膜厚度的较少或角膜硬度的减弱。假设术后角膜后表面的形变程度同术前一样,因为角膜前表面被切削角膜厚度减少,所以术后DA增加。在这个假设条件下计算一个新的变量DAc,尽管术后DA增加,但DA和DAc之间没有显著差异,这一点在本研究的结果中也得以证实。这意味着手术不会影响角膜硬度,或者Corvis ST无法通过空气吹扫检测到角膜硬度的微小变化。
角膜组织生物力学特性复杂,表现为非线弹性、各向异性、粘弹性等[22]。生物力学性能测量应包含本构参量,包括应力、应变和弹性模量等[23]。目前临床常用的仪器ORA和Corvis ST无法提供本构参量,在生物力学性能测量评价时存在缺陷。术后生物力学强度较术前减弱,主要是因为切削角膜会引起中央厚度减少。活体生物力学测量只能反应部分特性,评价角膜生物力学特征性的方法还有待改进。鉴于目前的研究条件,本研究认为中低度近视患者行PRK短期内在角膜生物力学安全的角度将优于SMILE,其长期的安全性有待进一步观察研究。

