雷贝拉唑预防阿司匹林相关性胃肠损伤的临床研究
黄正明
江西省萍乡矿业集团有限责任公司总医院消化科,江西 萍乡 337000
阿司匹林为非甾体止痛消炎药,对治疗心血管疾病有重要作用,在临床应用较为广泛,但长期服用可致胃肠黏膜损伤,使消化性溃疡的发生率增加3~4倍,严重时可致穿孔甚至危及患者生命,但停止使用阿司匹林又会增加血栓形成的危险[1]。因此,如何既保证患者无需停药而又有效地防止胃肠损伤是目前临床急需考虑的问题。有关文献报道[2-3],质子泵制剂和H2受体拮抗剂可有效降低患者发生胃肠损伤不良反应发生率,雷贝拉唑可附着在胃壁细胞表面作为质子泵抑制剂抑制胃酸产生,可应用于改善长期服用阿司匹林引起的消化性溃疡等症状。基于此,本研究就雷贝拉唑预防阿司匹林相关性胃肠损伤的临床效果进行如下研究。
1 资料与方法
1.1 一般资料选择2018年3月至2019年3月我院收治的120例因心脑血管疾病住院的患者,随机分为2组,各60例。本研究经我院医学伦理委员会批准。对照组男32例,女28例;年龄29~75岁,平均(45.62±6.31)岁;十二指肠溃疡32例,胃溃疡28例。观察组男31例,女29例;年龄29~76岁,平均(45.69±6.33)岁;十二指肠溃疡29例,胃溃疡31例。比较两组性别、年龄等一般资料,差异无统计学意义(P>0.05),具有可对比性。
1.2 入选与排除标准(1)纳入标准:①呼气试验幽默螺杆菌(Helicobacter pylori,Hp)显示阴性;②所有患者均经冠脉造影确诊,伴有冠心病、心绞痛、心肌梗死等心血管疾病;③患者及其家属均知晓本研究,并自愿签署知情同意书;④疾病处于稳定期。(2)排除标准:①其他原因引起的消化道症状以及胃黏膜损伤;②既往存在消化道手术史;③严重肝肾疾病;④对研究使用药物存在禁忌证。
1.3 方法所有患者均于入院后继续原治疗方案。①对照组:在原治疗方案的基础上给予阿司匹林肠溶片(上海凯宝新谊(新乡)药业有限公司,国药准字H20046620,规格:50mg),100mg/次,1次/d。连续治疗8周。②观察组:在对照组的基础上观察组联合使用雷贝拉唑钠肠溶片(双鹤药业(海南)有限责任公司,国药准字H20110160,规格:10mg),20mg/次,1次/d。连续治疗8周。
1.4 评价指标①疗效标准:显效,临床症状完全消失,溃疡及周围炎症消失;有效,临床症状明显改善,溃疡愈合,周围仍有炎症;无效,症状未减轻甚至更严重。临床总有效率=显效率+有效率。②对比两组患者治疗3个月后上消化道症状及胃黏膜损伤发生率,其中上消化道症状,主要包括烧心反酸、腹痛、上消化道出血以及消化不良;上消化道出血的判断标准为:大便隐血试验阳性或呕吐物隐血试验阳性伴血红蛋白下降;③使用胃镜检查患者胃黏膜损伤程度情况,分别为糜烂和溃疡。并做对比。
1.5 统计学方法采用SPSS18.0软件进行数据处理,计数资料用百分比表示,进行χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者疗效比较观察组临床总有效率90.00%(54/60)明显高于对照组70.00%(42/60),差异有统计学意义(P<0.05),见表2。
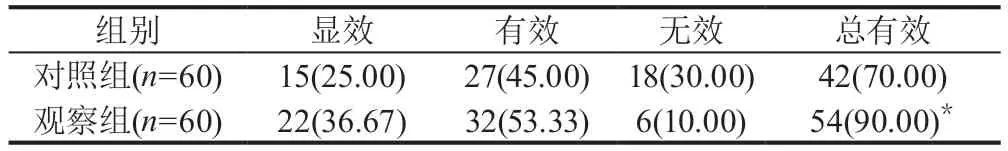
表1 两组患者疗效比较[例(%)]
2.2 两组患者上消化道症状比较观察组上消化道症状总发生率11.67%(7/60)明显低于对照组30.00%(18/60),差异有统计学意义(P<0.05),见表2。

表2 两组患者上消化症状发生率比较[例(%)]
2.3 两组患者胃黏膜损伤比较相比较对照组,观察组胃黏膜损伤总发生率较低,差异有统计学意义(P<0.05),见表3。

表3 两组患者胃黏膜损伤发生率比较[例(%)]
3 讨论
近年来,心血管疾病的发生率呈明显上升趋势,与人们生活水平的提高,饮食结构发生的改变有关,已经成为全世界范围内影响人们健康生活的重大威胁。目前世界范围内广泛应用小剂量阿司匹林防治原发或继发性的心血管疾病,而长期使用阿司匹林却会造成胃肠黏膜损伤,引发上消化道出血症状、穿孔等,因此,探寻一种既保证患者可以继续使用阿司匹林而又有效防止胃肠损伤的药物具有重大意义。
阿司匹林属于非甾体消炎药,主要具有解热镇痛、抗风湿、抗血栓形成、抗炎等作用。其作用机制是通过使血小板内环氧化酶的活性部分乙酰化,使环氧化酶失活,从而抑制血栓烷A2生成[4]。阿司匹林小剂量使用时可起到抗血小板的作用,在心绞痛、心肌梗死、瓣膜性心脏病等心血管疾病中已经得到循证医学的证实,成为心脑血管事件的一级预防药物。然而随着临床的广泛使用,其药物不良反应发生率逐渐增高,涉及多个系统和器官,尤其是对消化系统,以胃肠道损害最为严重,主要表现为胃黏膜糜烂和溃疡,严重者可以发生出血或者穿孔[5]。关于阿司匹林对胃肠道黏膜上皮损伤的机制目前尚未明确,多数认为可能与以下几点有关:①阿司匹林可抑制胃肠道环氧合酶(cyclooxygenase,COX)尤其是COX-1的活性,阻碍胃黏膜中前列腺素(prostaglandin,PG)的合成,导致黏膜保护因素的损失,进而引起黏膜损伤,诱发新的炎性病变产生,或加重溃疡和出血[6];②阿司匹林可抑制COX的形成,并减少血栓素A2的合成,降低血小板聚集和释放,诱发出血;③口服司匹林后,药物直接接触黏膜而损害胃肠道,导致黏膜上层细胞层丧失完整性,加上药物还会分解黏液层,从而破坏胃黏膜屏障,进而发生浅表糜烂;④阿司匹林还可以增加脂氧化酶活性,从而增加具有血管收缩作用的白三烯(1eukotriene,LT)[7];⑤阿司匹林可促进黏膜中性粒细胞的浸润,生长因子减少,从而导致黏膜上皮再生、黏液减少,进一步加重受损部位的炎症以及免疫损伤。
本研究结果显示,治疗后,相比较对照组,观察组临床总有效较高,上消化道症状总发生率以及胃黏膜损伤总发生率均明显低于对照组,这一结果表明雷贝拉唑对降低阿司匹林相关性上消化道症状以及胃黏膜的发生率具有显著效果,提高临床有效率,可作为预防长期使用阿司匹林引起的相关性胃肠损伤的治疗选择。分析其原因为:质子泵抑制剂(proton pump inhibitors,PPIs)是治疗消化性溃疡最先进的一类药物,抑酸作用强,可持续用药无耐受性,作用持久、递增,3~5d达稳态,控制胃内pH稳定,高效快速抑制胃酸分泌和清除幽门螺旋杆菌达到快速治愈溃疡,其在预防应激性溃疡出血中比H2受体拮抗剂有效[8]。雷贝拉唑(波利特)为新一代PPI与第一代PPIs(奥美拉唑、泮托拉唑和兰索拉唑等)相比具有以下优点:①具有较高电离常数值,pKa=5,较第一代PPIs的pKa=4大,使其能在壁细胞分泌小管内高度聚集和快速活化为次磺酞胺形式,抑制质子泵活性的速度更快,据报道,在体外其抗分泌活性比奥美拉唑强2~lO倍[9];②抑酸效果持久,可通过对胃壁细胞中H+-K+ATP酶活性的抑制产生较好的抑酸效果,调节胃内pH和神经系统,且昼夜均可维持较高的抑酸水平[10];③经肝脏代谢,很少依赖细胞色素氧化酶P450(cytochrome oxidase P450,CYP)介导的反应,而主要经过非酶代谢途径转变为硫醚,其清除不受CYP2C19基因多态性的影响,个体差异较少:④与对CYP同工酶有诱导或抑制作用的药物之间无相互作用;⑤药物不良反应较少。
综上所述,雷贝拉唑可以有效降低阿司匹林相关性上消化道症状以及胃黏膜的发生率,提高临床有效率,可作为预防长期使用阿司匹林引起的相关性胃肠损伤的治疗选择,值得推广应用。

