30例成人乙型脑炎临床和影像学特点
闻宁,成海雁,贾龙斌,许丽娜,杨丰兵
流行性乙型脑炎也称日本脑炎,是由蚊虫传播的乙型脑炎病毒所致的人畜共患自然疫源性疾病,夏秋季流行。乙型脑炎的主要传染源为猪,死亡率高达20%~50%[1]。目前乙型脑炎的诊断主要依靠临床表现、流行病学和实验室检查,确诊有赖于血清学和病原学检查。现将2016—2018年收治的30例成人乙型脑炎患者的临床和影像学特点总结如下。
1 临床资料
1.1 一般资料 收集2016年1月至2018年12月我院收治的乙型脑炎患者30例,患者临床症状均符合流行性乙型脑炎诊断标准[2],且经山西省疾控中心检测血和(或)CSF乙型脑炎病毒IgM抗体阳性。其中男14例,女16例;平均年龄(62.23±13.48)岁;≥50岁28例,<50岁2例;病程7~55 d,平均(17.93±10.57)d。
1.2 临床表现 本组患者临床表现为高热30例,意识障碍22例,头痛6例,急性肢体瘫痪4例,恶心、呕吐4例,头晕2例,反应迟钝2例,言语不清、癫痫各1例。
1.3 实验室检查 患者血和(或)CSF乙型脑炎病毒IgM抗体均阳性。患者均完善腰穿CSF检查,白细胞0~660×106/L,平均(111.8±142.0)×106/L;蛋白0.34~2.98 g/L,平均(1.03±0.58)g/L。
1.4 头颅MRI检查 见图1、2。22例患者于入院10 d内行头颅MRI检查,MRI检查异常17例(77.3%)。其中DWI异常12例(54.5%),累及中脑7例、丘脑8例、海马2例、基底节1例、侧脑室旁白质1例、胼胝体1例;T2WI Flair异常17例(77.3%),累及侧脑室旁白质14例(侧脑室旁白质多发异常高信号)、丘脑6例、中脑3例、海马2例、基底节区1例。
1.5 治疗与预后 本病无特效药物,患者入院后给予对症治疗,5例患者同时给予小剂量糖皮质激素,1例患者接受丙种球蛋白治疗。13例患者治愈,治愈率为43.3%;4例(13.3%)患者好转,遗留轻度认知损害;13例死亡,病死率为43.3%。
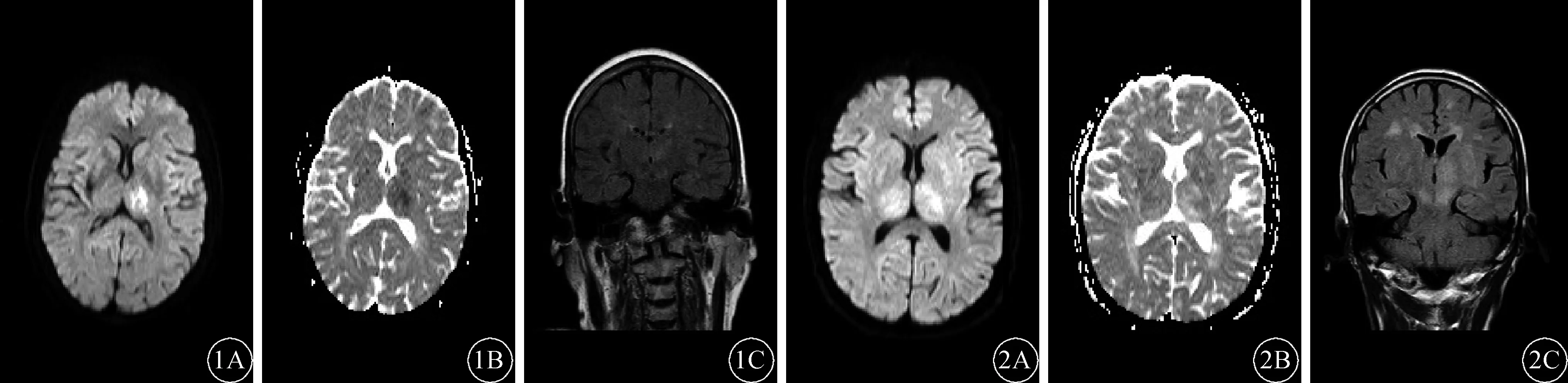
图1 头颅MRI检查(细胞毒性水肿) 左侧丘脑DWI高信号(A)、ADC图低信号(B)、T2WI Flair左侧丘脑、中脑高信号(C) 图2 头颅MRI检查(血管源性水肿) 双侧丘脑DWI高信号(A)、ADC图高信号(B)、双侧丘脑、中脑、侧脑室旁T2WI Flair高信号(C)
2 讨 论
流行性乙型脑炎是由乙型脑炎病毒经媒介蚊虫叮咬传播引起CNS损伤的人畜共患性自然疫源性疾病[3]。本病在温带地区夏秋季流行,猪是主要的传染源,因此在养猪较多的地区易于流行。人类是终末宿主,人体内病毒血症滴度低,持续时间短,人人传播未经证实。
成人乙型脑炎起病急,轻重不一,从隐性感染、轻症脑炎到重症脑炎均可发生。轻者可仅表现为发热、头痛、呕吐、精神萎靡、颈项强直,重者可表现为高热、昏迷、抽搐、肢体瘫痪、肌张力增高、呼吸衰竭、感染性休克等,重症患者致残率和致死率均较高[4-5]。本组患者临床表现除与以往报道一致外,还有4例患者以急性肢体瘫痪起病,伴或不伴言语不清,临床表现与脑梗死极为相似,很难鉴别。后期患者因高热、意识障碍加重,进一步完善血和CSF检查发现乙型脑炎病毒IgM抗体双阳性而诊断为乙型脑炎。
Meng等[6]报道了92例流行性乙型脑炎的CSF特点显示,白细胞平均为(42.50±71.31)×106/L。侯玉婷等[7]报道CSF蛋白波动于0.12~2.13 g/L,平均(0.91±0.40)g/L。本组患者白细胞波动于0~660×106/L,平均(111.8±142.0)×106/L;蛋白波动于0.34~2.98 g/L,平均为(1.03±0.58)g/L。本组CSF白细胞数目偏高可能与本组患者病情较重,脑组织损伤重,炎症反应明显,病死率偏高有关。
病毒性脑炎的发病机制分为急性病毒性脑炎和病毒感染后的急性脱髓鞘脑炎。前者是病毒直接感染脑组织的神经细胞,后者则是机体免疫功能异常,在病毒感染诱发下产生变态反应所致。无论哪一种原因所致的后果都是脑实质细胞的损害,包括灰质、白质和周围血管的病理改变,表现为弥漫性或局灶性神经元变性、坏死,白质脱髓鞘改变,淋巴细胞和浆细胞浸润,周围血管炎性反应等[8]。Meng等[6]指出T2WI Flair和DWI较易反映乙型脑炎的影像学特点并区分细胞毒性水肿和血管源性水肿。本组头颅MRI异常的17例患者中,5例表现为细胞毒性水肿,5例表现为血管源性水肿,7例既有血管病性水肿又有细胞毒性水肿,与上述文献报道[6]一致。本组以肢体瘫痪起病的4例患者中,3例头颅MRI表现为DWI高信号,ADC图低信号,T2WI Flair高信号,提示弥散受限,存在细胞毒性水肿。这种弥散受限可能是炎症侵犯血管而导致缺血、坏死所致。杨汉正等[9]指出,病毒性脑炎和脑梗死的细胞毒性水肿在MRI下鉴别困难。因此,在疾病疫区、流行季节以急性肢体瘫痪起病合并发热的患者要想到乙型脑炎可能,完善乙型脑炎血清学和病原学检测,明确诊断。
Meng等[6]发现,30例有明确炎性灶的患者中,丘脑病变20例、基底节病变11例、中脑和海马10例、脑桥1例、大脑皮质5例、脑白质病变6例。本组22例患者中,12例累及大脑深部核团(包括基底节、丘脑、中脑)、2例累及海马、1例累及胼胝体,与上述报道[6]基本一致。另外本组22例患者中,侧脑室旁白质T2WI Flair高信号高达14例。周燕等[10]也发现成人流行性乙型脑炎存在脑白质损害,12例患者MRI平扫示额顶叶轻微白质脱髓鞘改变,21例患者DTI示脑白质纤维束有不同程度的中断或稀疏改变,主要累及皮质脊髓束、胼胝体、扣带束及下额枕束等。文献报道这种白质损害可能与脱髓鞘、炎症反应、缺血、梗死有关[11-12]。近几年不断有乙型脑炎诱发抗NMDA受体脑炎报道[13],且有文献报道丙种球蛋白治疗乙型脑炎疗效较好[14-15],以上研究提示乙型脑炎在发病过程中存在异常免疫应答。本组有1例患者腰穿CSF检查示压力60 mmH2O(1 mmH2O=0.0098 kPa);头颅MRI T2WI Flair示侧脑室旁白质高信号,而DWI无异常,对症治疗9 d后复查MRI示T2WI Flair侧脑室旁白质高信号明显减少(图2)。由于病灶较短时间内具有可逆性,进一步证明T2WI Flair侧脑室旁白质高信号可能为异常免疫应答导致的脑白质脱髓鞘。
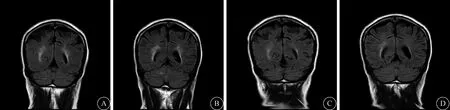
图2 头颅MRI检查 入院时T2WI Flair示双侧脑室旁白质高信号(A、B),9 d后复查脑室旁白质高信号明显减少(C、D)
成人乙型脑炎目前尚无特效抗病毒药物,治疗重点为危重症的处理,也有部分学者指出联合丙种球蛋白治疗效果较好[14-15]。病死率各报道不一致,可高达20%~50%[1,3-4]。少数重症患者半年后遗留后遗症,表现为认知功能减退、精神情绪异常、失语、肢体瘫痪等[1]。本组患者4例(13.3%)遗留轻度认知损害,13例死亡,病死率为43.3%,与上述报道一致。
综上所述,成人乙型脑炎患者老年人居多,起病形式为高热、意识障碍,也可表现为头晕、头痛、恶心、呕吐、癫痫。部分患者可以急性肢体瘫痪起病,伴或不伴言语不清,临床表现和MRI特点均与脑梗死极为相似,应尽早完善乙型脑炎血清学和病原学检测明确诊断。乙型脑炎主要累及中脑、丘脑、基底节,也可波及海马、侧脑室旁和胼胝体,影像学上既可表现为细胞毒性水肿,也可表现为血管源性水肿。部分患者T2WI Flair侧脑室旁白质异常高信号,个别患者治疗后脑白质异常高信号减少,推测可能是乙型脑炎病毒诱发的异常免疫应答导致的脑白质脱髓鞘损害。

