两种辅助设备对脑卒中偏瘫患者膝过伸的影响比较
毛显禹,朱文宗,支英豪,陈文煜,郑贺彬,金永喜,章国伟,胡杰
能够独立行走是脑卒中偏瘫患者康复计划的最主要目标之一,而膝过伸是步行异常模式中常见的运动学问题。膝过伸是指在行走和站立过程中患侧下肢在支撑期出现膝关节的过度伸展[1],可见于40%~60%的卒中后偏瘫患者[2-3]。膝过伸时不恰当的生物力学效应不仅造成机体能量消耗增加、步态效率降低[4],甚至可能增加膝关节损害和疼痛的风险,影响步行功能顺利恢复,因此需要采取有效措施进行干预减少其发生。大量的询证医学证据证明下肢力量增强及膝关节控制能力改善对膝过伸的治疗有作用[5-7]。与此同时随着科学技术的不断发展,各种下肢功能训练设备也不断涌现。本研究选用康复科常用的两种辅助设备MOTOmed viva 2 型下肢智能训练系统(MOTOmed)和Monitored Rehab Systems 下蹲肌群智能反馈运动控制训练系统(Monitored Rehab Functional Squat System,MRS-FS),比较这两种设备配合常规康复训练对脑卒中患者膝过伸的影响,现报道如下。
1 资料与方法
1.1 一般资料 经过医院伦理委员会批准,选取2017年9月~2018年12月在浙江中医药大学附属温州市中医院康复中心住院治疗的脑卒中偏瘫患者共56 例,并签署知情同意书。入选标准:均经头颅CT 或MRI 确诊为脑卒中患者,病程<6 个月;偏瘫患者,下肢Brunnstrom 分期Ⅲ~Ⅴ期,股四头肌肌力≥3 级,腘绳肌肌力≥2 级,下肢肌张力改良Ashworth 评定<2级;符合Loudon 膝过伸的诊断标准[8],并能以膝过伸步态行走。排除标准:严重的认知功能障碍(MMSE<20分),不能配合康复训练的患者(因言语交流障碍或心脏疾病等);有下肢肌肉骨骼系统疾病,如膝关节炎、股骨头骨折等影响步行功能;有其他神经系统疾病或损害如帕金森病、癫痫、外周神经病变等。56 例患者随机分成2 组,治疗组和对照组各28 例。2 组患者一般资料比较差异无统计学意义(P<0.05),具有可比性。见表1。
1.2 方法 患者均接受常规运动疗法治疗,包括:①物理因子疗法:功能性电刺激和感觉神经刺激与生物反馈等;②肢体功能训练:神经促通技术,躯干控制训练和平衡功能训练等;③针对膝关节稳定性的训练:屈膝控制训练,蹲起训练和桥式运动等。④本体感觉再教育训练等。时间为45min/次。对照组:采用德国RECK 公司生产的MOTOmed viva 2 型下肢智能训练系统。患者均在治疗室接受常规运动疗法治疗后增加MOTOmed 训练,并选择主动抗阻训练模式。时间为20min/次。治疗组在常规治疗后另外采用荷兰MRS 公司生产的MRS-FS 下蹲肌群智能反馈运动控制训练系统进行训练。时间为20min/次。所有治疗均为1 次/d,6d/周,共连续治疗6 周。在训练过程中由专职治疗师观察患者训练用力情况及与运动姿势,并密切关注患者的心率、血压等一般体征,确保在安全范围内有针对性地进行下肢肌群的力量训练。训练过程中治疗师还需要注意患者使用辅助设备的姿势,要随时注意控制和纠正患者使用过程中出现的异常模式。
1.3 评定标准 ①治疗后进行站立位患侧单腿负重情况下的膝过伸疗效评定[8]:站立位患侧单腿负重情况下出现膝关节过度伸展角度大于5°,即为膝过伸现象。经治疗后若患侧单腿负重情况下膝关节最大过伸展角度小于5°则视为有效,反之则视为无效。②治疗前后进行50m 步行膝过伸次数评定[9]:患者暴露出膝关节或穿紧身裤,在无外界干扰时双眼平视前方于治疗室平地直走50m,2 位评定者站于患者两旁同其一起行走并目测膝过伸次数,如两人计数不符,则重新测试,直至记录相符。③治疗前后进行“起立-行走”计时测试[10]:评定时患者着平常穿的鞋,坐在有扶手的靠背椅上(椅子座高约45cm,扶手高约20cm),身体靠在椅背上,双手放在扶手上。如果使用助行具(如手杖、助行架),则将助行具握在手中。在离座椅3m 远的地面上贴一条彩条或划一条可见的粗线或放一个明显的标记物。当测试者发出“开始”的指令后,患者从靠背椅上站起。站稳后,按照平时走路的步态,向前走3m,过粗线或标记物处后转身,然后走回到椅子前,再转身坐下,靠到椅背上。测试过程中不能给予任何躯体的帮助。测试者记录患者背部离开椅背到再次坐下(靠到椅背)所用的时间(以秒为单位)以及在完成测试过程中出现可能会摔倒的危险性。正式测试前,允许患者练习1~2 次,以确保患者理解整个测试过程。
1.4 统计学方法 所有统计学分析均采用SPSS 18.0 版,计量资料以±s表示,组间比较采用两独立样本t 检验,组内比较采用配对t 检验;计数资料采用χ2检验。显著性水平α=0.05。
2 结果
经过6 周治疗后,对照组有15 例(53.57%)有效,13 例无效,治疗组23 例(82.14%)有效,5 例无效,治疗组总有效率明显高于对照组(P<0.05)。

表1 2 组患者一般资料比较
经过6 周治疗后,2 组50m 步行膝过伸次数(次)均较治疗前明显减少(P<0.01),治疗组更低于对照组(P<0.05);2 组“起立-行走”计时测试时间均较治疗前明显降低(P<0.01),治疗组更低于对照组(P<0.05)。见表2,3。
表2 2组治疗前后50m 步行膝过伸次数比较 次,±s
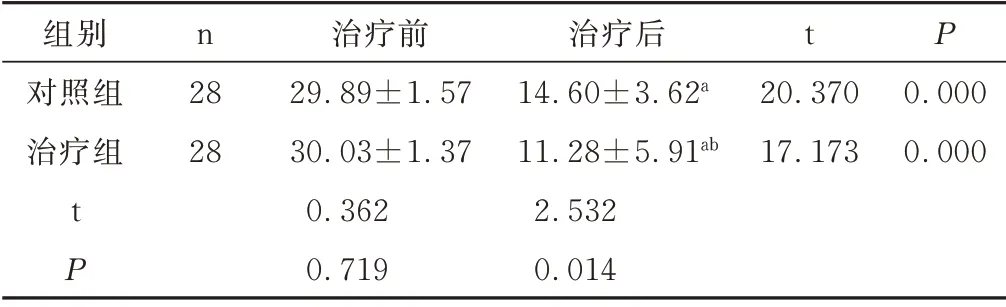
表2 2组治疗前后50m 步行膝过伸次数比较 次,±s
组别对照组治疗组n t P 28 28 20.370 17.173 0.000 0.000 t P治疗前29.89±1.57 30.03±1.37 0.362 0.719治疗后14.60±3.62a 11.28±5.91ab 2.532 0.014
表3 2组治疗前后“起立-行走”计时测试比较 s ,±s

表3 2组治疗前后“起立-行走”计时测试比较 s ,±s
组别对照组治疗组n t P 28 28 6.335 5.604 0.000 0.000 t P治疗前26.74±4.04 25.33±4.89 1.170 0.247治疗后25.22±4.00a 22.92±4.06ab 2.131 0.038
3 讨论
从生物力学的角度来看,膝过伸发生在支撑阶段。它的特点是地面反应力矢量在膝关节没能很好的传递。常见的主要原因是股四头肌肌力不足以支持体重[11-12],患者使用身体重心落在膝关节前方被动伸直膝关节的代偿方法以增加稳定性;另外脑卒中患者的腘绳肌对运动体位改变的保护性反射较差,由此产生膝关节屈曲与伸展力量的不平衡,也是脑卒中患者膝过伸的又一重要原因[13];还有本体感觉缺损引起关节稳定度的改变和关节活动的控制不良[14],也能导致膝过伸。
针对膝过伸的常见原因,临床上使用的运动疗法主要包括[15]:本体感觉训练,肌肉力量和控制能力训练。本研究选择的MOTOmed viva 2 型下肢智能训练系统(MOTOmed)和Monitored Rehab Systems 下蹲肌群智能反馈运动控制训练系统(MRS-FS)两种辅助设备,均能有效地改善膝关节本体感觉、肌肉力量和控制。MOTOmed 下肢智能运动训练系统作为一种常用的康复治疗辅助设备,其主要原理在于通过双下肢反复的环形运动训练,以刺激肌肉运动达到刺激神经的目的,恢复肌肉剩余力量[16-18];同时不断刺激膝关节的动态感知能力和肌肉调节能力,改善关节本体感受器对运动速度、阻力等信息的敏感性,从而增强神经肌肉动态协调性和控制力,恢复关节的稳定性。另外有研究表面其系统通过计算机芯片控制的发动机提供动力,根据肌张力及力量的变化来调整机器的运转,通过改变运动方向、速度和阻力,提高了患膝的位置觉和运动觉[19]。MOTOmed 有3 种模式:被动、阻力主动和主动抗阻训练。由于入选患者均已达到抗阻能力,所以选择主动抗阻模式。MRS-FS主要针对下蹲肌群进行训练,对膝关节的全面康复具有较高的治疗价值[20]。其是一种反馈式智能运动控制训练系统,以任务为导向的训练模式和互动式趣味游戏,能够帮助使用者对再学习的运动技能进行深入感觉和记忆,并激发其主动参与训练的兴趣[21],并在训练过程中结合向心、等长和离心的应用,增加了本体感觉,并提高膝关节稳定性及控制力[20]。不过完成MRS 训练,需要患者一定的抗阻能力,所以要求患者下肢股四头肌肌力已经达到3 级以上。由于膝过伸主要是力量和控制问题,所以选择控制路径模式训练。
由于使用这两种辅助设备,患者的本体感觉得到改善,肌力得到增强,稳定性和控制力得到提高,所以在两组辅助设备下患者的膝过伸现象较治疗前均得到了明显改善,步行能力得到了改善。通过两组的对比,MRS-FS 改善优于MOTOmed 训练系统,这可能源于MRS-FS 提供了更强的膝关节稳定性及控制力训练,而强化的下肢力量和控制有利于降低了膝过伸的发生[5]。同时负重下蹲和任务为导向训练的模式增强了本体感觉以及控制能力[9]。最后比起MOTOmed应用的坐位式双下肢环形运动训练,MRS 应用的下蹲式的双下肢闭链运动方式更有利于膝过伸的改善和“起立-行走”功能的改善[22]。
本研究结果表明,常规康复训练配合使用MRSFS 或MOTOmed 训练系统对膝过伸患者无论在站立位下还是在步行中的膝过伸现象均有明显改善,同时“起立-行走”计时测试方面也有明显改善;而且两者间,MRS-FS 改善均优于MOTOmed 训练系统。
综上所述,常规康复训练配合使用MRS-FS 训练系统比MOTOmed 训练系统更有利于脑卒中患者的膝过伸的改善和步行能力的提高。最后,随着各种辅助设备的涌现,如何选择更好的设备为患者服务,有待大家在临床工作中进一步研究和探讨。

