多学科诊疗模式在肿瘤学硕士研究生临床教学中的应用
刘先富,陈延松,张晓静,唐经纬,刘元,陈晨,金功圣
恶性肿瘤严重威胁人类健康及生命,近年来,在多种因素的作用下,肿瘤的发病率及死亡率正逐年上升[1],肿瘤治疗的临床工作明显加重,迫切需要医学院校培养更多高层次的临床肿瘤专业人才。传统的肿瘤学教学模式以教师授课为主,通过典型的体征、影像学及临床表现等讲解一种疾病,这就存在知识的教条化、定论化等许多弊端,学生的思维空间难以展开,且各个章节疾病单独教学,难以融会贯通,灵活应用[2]。随着人们对肿瘤认识程度的加深及更多治疗方法的发现,很多肿瘤的诊断及治疗需要涉及多个专业科室,如肿瘤内科、肿瘤外科、放疗科、病理科、影像科等学科,通过综合考虑及合理设计,才能为病人提供更加科学的诊治方法,因此,多学科诊疗模式(multi-disciplinary therapy,MDT)应运而生,成为许多肿瘤的主要诊治方法。MDT的概念由美国MD安德森肿瘤中心在20世纪90年代提出,即由2个及2个以上临床专科组成固定工作组,从各个专业角度,进行针对性讨论,对同一疾病的诊断、治疗提出建议,最后将这些建议汇总,优化后得出对患者最有利的诊疗方案[3],它真正以患者为中心,患者不用奔波于各个科室,通过各领域专家同时参与讨论,能够综合各科意见及时制定合理的治疗方案,这样患者既不费力也不会延误病情,避免错过最佳治疗时间[4]。MDT诊疗模式集中了所有参与科室的优势力量,克服了单科室治疗方法的狭隘性,临床思维更加活跃、开阔,能更好地扩展临床思路。因此,它不仅是完美的医疗模式,也是很好的教学方法。肿瘤学硕士研究生在本科阶段已经系统学习了医学基础知识,经过考研的选拔,其理论知识已相当牢固,而临床实习是理论知识转化为临床工作能力的关键一步,MDT可以说是这一关键步骤的催化剂。在MDT之前需要对相关知识进行复习和整理,并提前查阅疾病的最新诊疗规范,进行发言及提问,增加医学生参与度与互动性,同时邀请各个学科较高级别的专家参与讨论,专业性更强[5]。本资料以乳腺癌为例,对MDT模式在肿瘤学硕士研究生临床培养中应用效果及价值进行综合评价与分析,现报告如下。
1 对象与方法
1.1 研究对象 选取2017—2018级肿瘤学硕士研究生共42名,随机分为对照组和观察组,每组21人,2组学生在性别、年龄、实习前平均理论成绩差异均无统计学意义,具有可比性。
1.2 研究方法 所有学生入我科临床实习前统一理论课授课学习,所用教材为万德森主编《临床肿瘤学》乳腺肿瘤章节课程。对照组课后通过跟随教授查房、询问病史、书写病历及体检病人等方式学习临床业务;观察组在对照组基础上参加我科每周一次的乳腺MDT,共4周。具体实施:由我科科主任主持讨论,肿瘤外科、肿瘤内科、肿瘤放疗科、病理科及影像科等科室各派一名专家参与讨论,讨论病例一般信息、影像资料及病理、诊治过程等由床位责任医师提前发到MDT讨论共同邮箱,所有参与者均可下载,参与MDT的观察组学生可提前查阅资料,复习相关理论知识及最新进展,自己拟出该患者的治疗措施及依据;MDT讨论时,首先由管床医师汇报病史,提出患者现治疗所遇到的困难及问题,各科专家根据自己专业特点依次发表意见及建议,观察组学生参与整个讨论过程,每个学生必须发表自己的观点,提出困惑并请相关专业专家回答,并及时根据各科专家的意见纠正自己的诊疗错误或不当之处,锻炼临床思维,最后由主持人对该病例讨论结果进行总结分析,并对每个学生的问题及意见作出相应点评,提出该讨论患者最终的治疗方案;观察组学生讨论结束及时总结,巩固学习内容。
1.3 教学效果评估 1个月实习结束后,对2组学生进行基础理论知识及临床综合技能考核,统一时间闭卷考试。并采用无记名形式问卷调查此段时间2组学生对我科教学方面的满意度。
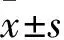
2 结果
2.1 客观评估结果 客观闭卷考试结果显示,2组的基础理论知识成绩差异无明显统计学意义(P>0.05),观察组临床综合分析能力成绩显著高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 2组基础理论知识和临床综合分析能力考试成绩比较分)
2.2 问卷调查结果 问卷调查结果显示,观察组对所有选项满意度均高于对照组(P<0.05~P<0.01)。见表2。
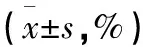
表2 2组学生问卷调查满意率结果比较
3 讨论
随着现代医学的发展,人类对肿瘤的认识更加全面,肿瘤的治疗方法也多样化,除大家所熟悉的手术、放疗、化疗外,内分泌治疗、靶向治疗、免疫治疗及生物治疗等多种治疗措施也在肿瘤的治疗中起到关键作用。应用多学科综合治疗是治疗恶性肿瘤的发展趋势,能有效弥补单一治疗方式存在的缺点[6]。每一个患者都有其各自的生物学特点,包括肿瘤的异质性和个体的差异性,这就需要肿瘤科医生不仅要掌握更加全面的治疗肿瘤的方法,还要根据病人的实际情况,灵活运用各种治疗方法,实现个体化治疗。MDT模式可通过多学科优势,合理科学地安排诊疗顺序及方案,为患者提供个体化、精准化的诊治方案,从而使患者获得最好的治疗效果和就医体验,因此,在培养肿瘤专科医生时,需要培养其对多学科知识的综合应用能力,形成多学科治疗的临床思维能力,此种模式给即将走上临床工作的肿瘤学专科硕士研究生教学,可以锻炼学生的横向纵穿思维能力,拓宽诊断及治疗的思路,从而使学生达到高年资住院医师的水平[7]。
国外MDT已在治疗过程常态化,我国起步虽晚,但发展快,很多大型医院也已常规开展,尤其对复杂及危重患者,MDT更显示出其优势及强大的作用。成为许多肿瘤疾病,尤其是胃癌、乳腺癌、肺癌等需要综合治疗的恶性肿瘤的最佳治疗方法。我们甲乳外科为我院最早实现MDT诊疗模式的科室,为我院乃至整个皖北地区乳腺疾病MDT诊疗中心,每个星期均至少开展1次,对MDT诊疗模式开展经验丰富,且长期坚持,应用这种模式培养肿瘤学硕士研究生的临床实习阶段,他们通过体检患者、查阅资料、听取各科专家对该疾病的治疗方法,并对自己诊疗过程出现的偏差和不足进行纠正,及时总结,能够培养学生的临床思维模式,更加贴近临床,扩展学生的思维,学生能够主动、积极地参与到每个患者的治疗中,激发了他们学习的主动性及兴趣,使学习不再是死板地记忆知识点,这样印象会更加深刻,同时,通过发言和讲解,学生的表达及沟通能力也得到了很好地锻炼。
本资料通过肿瘤科常见的乳腺癌疾病作为典型病例进行多学科教学模式开展培养肿瘤学研究生。乳腺癌是需要多学科共同参与治疗的疾病,影像科专家会讲解乳腺癌的影像学特征及诊断依据;外科专家会从手术的适应证及手术技巧方面阐述乳腺癌的外科治疗特点;病理科专家通过对乳腺癌的病理分析,可以让医学生掌握乳腺癌不同病理及分子分型的特点,其是内分泌及靶向治疗的重要依据;放疗科医生会提出放疗的适应证及放疗的范围等;肿瘤内科会讲解各种化疗方案的利弊。学生通过各科专家的讲解,从不同的角度重新学习乳腺癌相关知识及各科的治疗特点,相当于同时多学科老师联合教学,并借助真实案例,学生本身也参与了其中的治疗,对比专家的治疗方案后,及时纠正自己的不合适或不全面的治疗方法,同时会学习到该疾病的最新临床治疗指南。本资料结果显示,在理论知识方面,2组学生的成绩差异无统计学意义,但在临床分析能力方面,观察组明显优于对照组。这说明传统的教学模式是一种灌输式教学,学生对疾病的概念、典型特点进行框架式学习,知识点比较零散,学生通过死记硬背知识点来复习应付考试,分析推理的能力较弱,而MDT能体现教学的实用性,更能使医学生把理论知识应用到实际病例中,提高了医学知识的转化能力,锻炼了学生的分析能力和解决实际问题的能力;并通过患者治疗过程的连续性观察、随访,MDT集多学科专家的技术优势和集体智慧,使传统的个体经验性肿瘤医疗模式转变为现代的团队协作规范化决策模式[8],这样得出的治疗方法运用到患者身上,当达到预期的效果后,学生的印象会更加深刻;在问卷调查中,观察组学生对教学的各项满意度均高于对照组,说明此种教学模式中,学生模拟临床医生的角色去治疗患者,增强了他们的责任心,使他们主动去学习相关的疾病知识、治疗方法,调动了学习积极性,提高了学生的自主学习能力,各科专家更加专业的水准让学生在诊疗过程中形成规范化的诊疗模式,同时,教学相长,教师在挑选病例、分析问题时,为了给学生讲解最新的学科前沿的知识,会查阅、了解最新的诊疗规范,也是教师教学能力提高的过程[9]。
随着医学的进步,人类对肿瘤疾病的认识更加透彻和治疗方法的多元化,肿瘤学的教学也应该适应临床的需要,培养出临床实用型人才,MDT模式是一种新型的临床教学模式的探讨和尝试[10],通过我们的研究发现,此种教学模式的实施具有可行性,有利于培养肿瘤医学生的临床实际能力,同时学生对新型的教学方法认可度满意,是值得推荐应用的教学模式。

