肝硬化静脉曲张出血患者临床内镜特征及再出血的危险因素研究
田真真
肝硬化是一种进行性慢性肝病,在我国主要由慢性乙型肝炎引起,其次为酒精性肝硬化。食管胃静脉曲张出血是肝硬化失代偿期患者最为常见的严重并发症之一,具有较高的发病率和病死率[1]。目前,临床上主要采用内镜下硬化术(endoscopic injection sclerotherapy,EIS)、内镜下套扎术(endoscopic variceal ligation,EVL)和胃底静脉曲张组织胶注射术等进展治疗[2]。但内镜下治疗后存在再出血的风险,其发生率可达60%~80%,特别是早期再出血的致命性更高[3],因此,掌握食管胃静脉曲张出血患者的临床特征,并有效预测再出血的风险具有十分重要的意义。本研究探讨肝硬化食管胃静脉曲张出血患者的内镜下特征,同时对内镜治疗后再出血的危险因素进行分析,旨在为预防和降低再出血的风险。
1 资料与方法
1.1 一般资料 选取我院2016年2月—2018年5月收治的肝硬化食管胃静脉曲张出血患者182例为研究对象。纳入标准:B超和CT均支持肝硬化;符合肝硬化食管胃底静脉曲张破裂出血的相关诊断标准;内镜下可见食管胃底静脉曲张且行内镜下治疗;患者签署知情同意书。排除标准:年龄<18岁;合并严重血液系统疾病、心血管疾病及恶性肿瘤者;妊娠期妇女;剔除临床资料不完及失访者。
1.2 研究方法 统计患者临床资料,包括性别、年龄、体质指数(BMI)、吸烟、饮酒、肝硬化病因(病毒性肝病、自身免疫性肝病、非酒精性脂肪性肝病、酒精性肝病、药物学肝病及其他类型)、肝功能分级(Child-Pugh分级法)、合并症(糖尿病、高血压、心脑血管疾病)、是否有门静脉血栓、内镜下食管胃底静脉曲张轻重程度(轻度、中度和重度)、治疗方法(硬化、套扎和组织胶注射)、影像学检查结果(门静脉内径和脾静脉内径)及实验室检查指标[血清白蛋白(ALB)、尿素氮(BUN)、血肌酐(Scr)、超敏C反应蛋白(hs-CRP)、总胆红素(TBiL)和血小板计数(PLT)]。根据患者内镜下治疗后在72 h~6周内再次出血(存在黑便、呕血、血红蛋白下降>30 g/L,收缩压降低>20 mmHg或心率增加>20次/分钟),将患者分为再出血组和未再出血组,分析两组临床各指标的差异性。食管胃底静脉曲张轻重程度判断依据:静脉曲张呈一条直线或稍弯曲,红色征阴性为轻度标准;静脉曲张呈一条直线或稍弯曲,静脉曲张或红色征阳性为中度标准;静脉曲张呈蛇形迂曲隆起,静脉曲张呈串珠样改变或红色征阳性为重度标准。
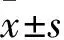
2 结果
2.1 研究对象临床特征 182例患者年龄39~78(62.54±13.23)岁;BMI(23.45±2.52)kg/m2;以男性(58.24%)为主;多数伴有呕血、黑便;肝硬化病因以病毒性肝病(52.75%)为主;多数存在食管静脉曲张(97.80%);以重度静脉曲张(89.01%)为主;内镜下治疗方式以硬化(53.85%)为主。见表1。术后6周内,52例(28.57%)患者再出血。
2.2 内镜治疗后再出血单因素分析 再出血组和未再出血组患者在糖尿病比例、TBiL、PLT、门静脉内径、脾静脉内径、静脉曲张程度、红色征、Child-Pugh分级和门静脉血栓史方面比较存在显著性差异(P<0.05),其他指标比较差异均无统计学意义(P>0.05)。见表2。
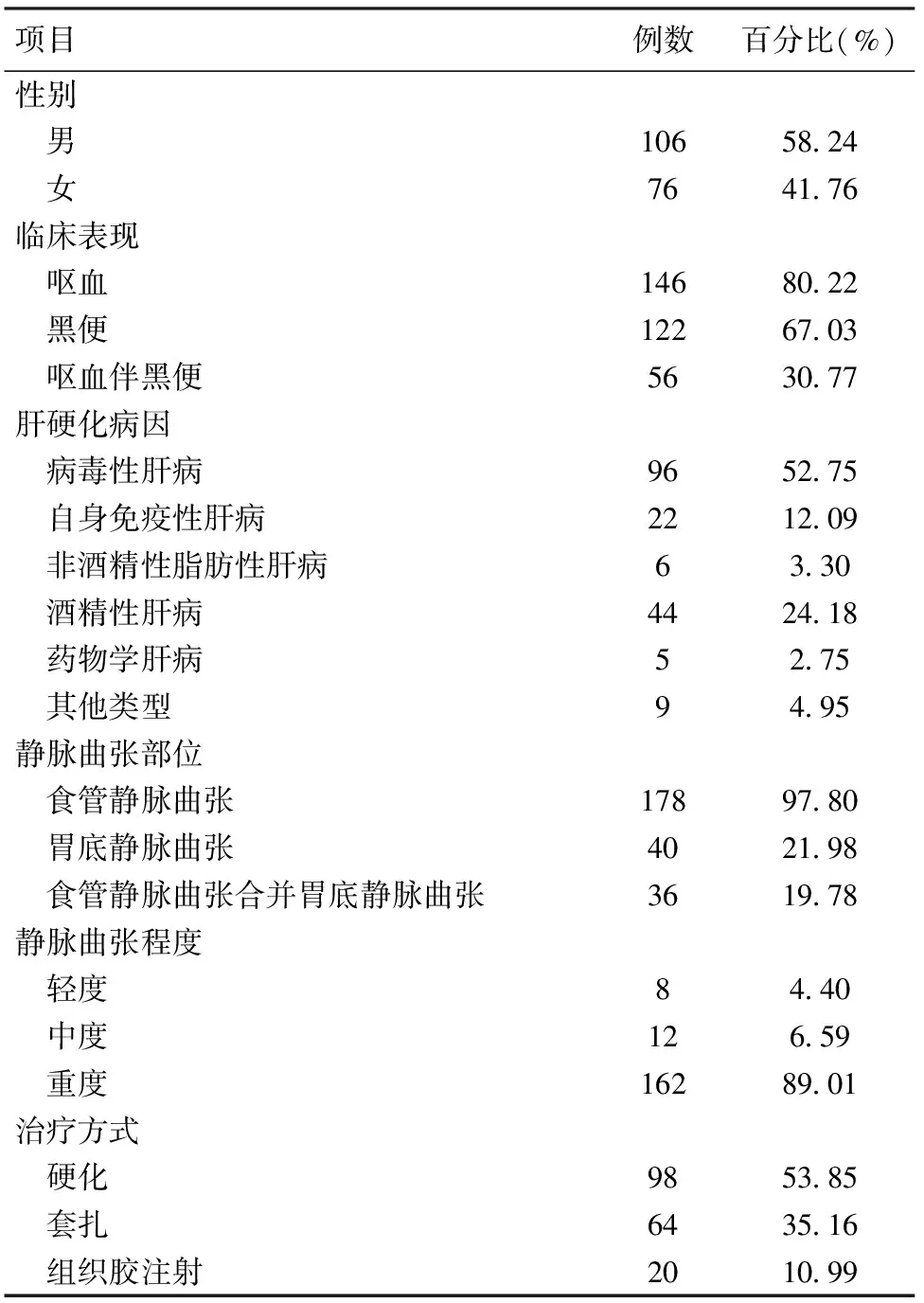
表1 182例患者临床特征
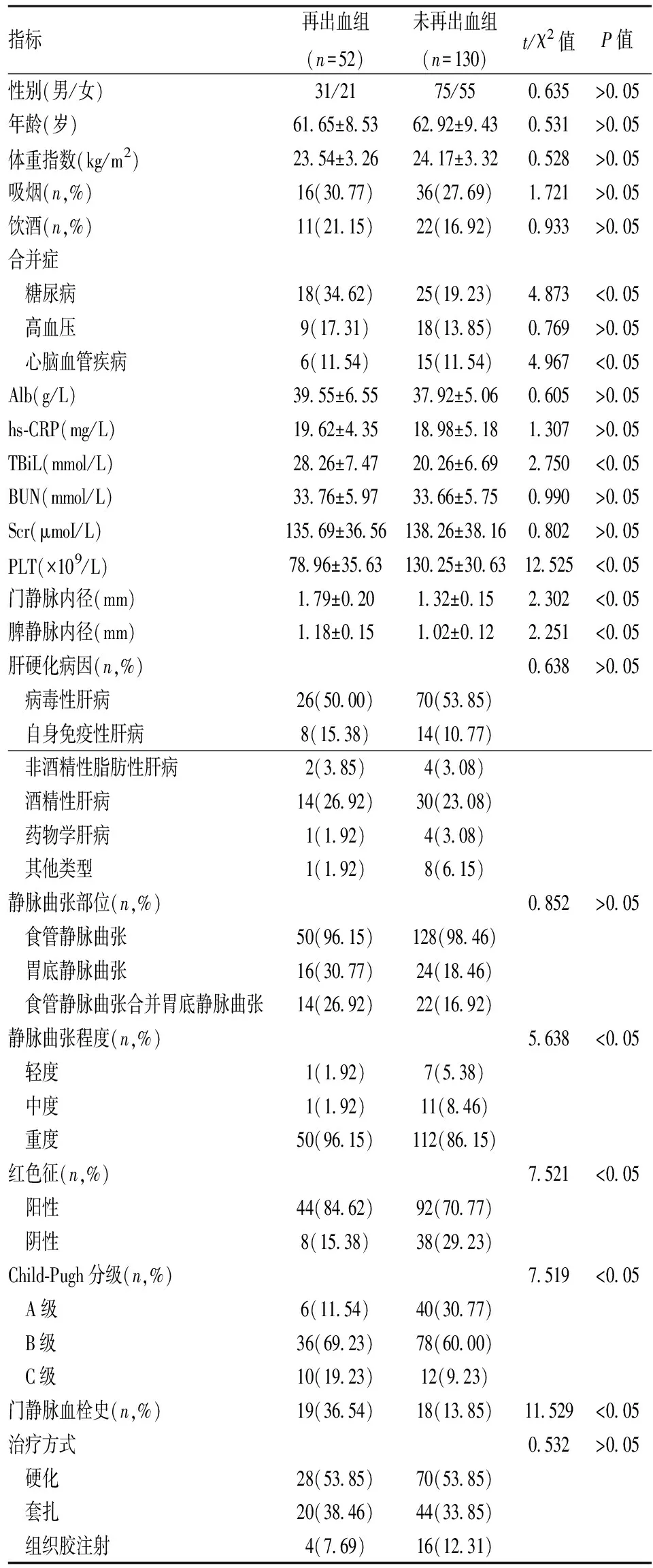
表2 肝硬化食管胃静脉曲张出血患者再出血的单因素分析结果
2.3 内镜治疗后再出血多因素分析 将再出血发生作为因变量,单因素分析中差异有统计学意义的因素作为自变量,纳入Logistic回归模型分析,结果显示糖尿病、TBiL、PLT、门静脉内径、静脉曲张程度、红色征、Child-Pugh分级和门静脉血栓史是肝硬化食管胃静脉曲张出血患者内镜治疗后再出血的独立危险因素(P<0.05)。见表3。
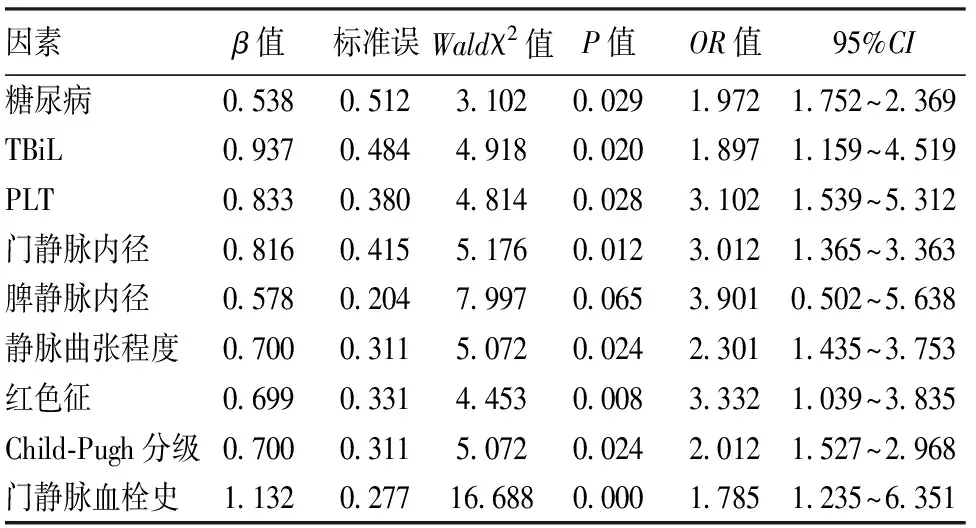
表3 肝硬化食管胃静脉曲张出血患者再出血多因素Logistic回归分析结果
3 讨论
肝硬化是我国最严重的公共卫生问题之一,具有发病率高、致残率高和并发症多的特点,给我国经济及社会带来了沉重的负担[4]。肝脏纤维化-肝硬化发展过程中的必然趋势是引起门脉高压,而食管胃静脉曲张出血被证实是门脉高压常见的严重并发症之一[5]。食管胃静脉曲张出血发生的根源在于随着血液对血管的压力不断上升,导致血管壁顺应性变薄,表现为静脉曲张;若血管壁内压力持续上升,最终因压力过高导致曲张静脉的破裂出血[6]。
目前,内镜在治疗肝硬化食管胃静脉曲张出血中占有非常重要的地位。食管胃静脉曲张内镜治疗后食管胃静脉曲张再出血可分为早期再出血和远期再出血两种,但目前尚无统一定义,国内常将出血控制后72 h~6周出现的活动性出血定义为早期再出血[7-8]。早期再出血多源自内镜硬化或套扎后的溃疡出血、未闭塞的曲张静脉和急性胃粘膜病变出血。本研究中探讨肝硬化食管胃静脉曲张出血患者经内镜治疗后近期再出血情况,早期再出血率为28.57%,与文献[9]报道基本一致。肝硬化食管胃静脉曲张出血患者的临床特征为:男性为主,多数伴有呕血、黑便、呕血伴黑便;多数存在食管静脉曲张,且静脉曲张多数较为严重,内镜下治疗方式以硬化为主[10]。
本研究证实,糖尿病、TBiL、PLT、门静脉内径、静脉曲张程度、红色征、Child-Pugh分级和门静脉血栓史是肝硬化食管胃静脉曲张出血患者内镜治疗后再出血的独立危险因素(P<0.05)。有研究显示,血糖升高可导致内脏植物神经病变和血管病变,进而影响内脏微循环[11]。多个研究[12-13]证实合并糖尿病是肝硬化食管胃静脉曲张出血患者再出血的危险因素,这与本研究结果一致。红细胞的平均寿命为120d,衰老的红细胞主要由单核-巨噬细胞破坏,进而降解为血红蛋白,经一系列酶作用形成胆红素,正常人由衰老破坏的红细胞生成的胆红素约占总胆红素的80%~85%,而肝硬化患者红细胞的破坏明显增多,肝脏对胆红素的摄取及结合能力下降,表现为游离胆红素增多。有研究显示,TBiL升高是肝硬化食管胃静脉曲张出血患者再出血的独立危险因素之一[14]。有学者指出,肝硬化食管胃静脉曲张出血患者再出血的发生与门静脉内径和脾静脉内径相关,且两者呈正相关关系[15]。食管胃底静脉曲张程度、肝静脉压力梯度上升、红色征阳性是肝硬化食管胃静脉曲张出血患者内镜治疗后再出血的独立危险因素之一,且Child-Pugh分级也影响其出血。因此,对肝硬化食管胃静脉曲张出血患者进行及时的临床筛查,必要时作一级预防和危险因素的医学干预,对于预防再出血的发生,改善肝硬化首次出血患者的预后,减少患者的经济支出具有十分重要的价值。
综上所述,肝硬化食管胃静脉曲张出血患者经内镜治疗后近期再次出血率较高,分析再出血的危险因素有十分重要的临床价值。对于合并糖尿病,TBi L和PLT上升,门静脉内径较高,静脉曲张程度较为严重,红色征阳性,Child-Pugh分级为C级和存在门静脉血栓史的患者要进行重点监测,防止再出血的发生。

