CCS、DHS-B治疗股骨颈骨折的近远期疗效差异分析*
河南大学第一附属医院骨科 (河南 开封 475000)
杨广杰 陈 有 王永胜
股骨颈骨骨折常发生于老年人,临床表现为髋部疼痛,近年来,随着人口老龄化进程的加剧,其发病率逐年呈上升趋势,约占全身骨折的3.58%,占髋部骨折的54%[1-2]。良好的复位和固定是治疗股骨颈骨骨折的重要原则,也是促进患者康复和关节功能恢复的基本保障。临床上常采用空心加压螺钉(Cannulated Compression Screws,CCS)和动力髋螺钉螺旋刀片(Dynamic Hip Screw-Blade,DHS-B)两种内固定治疗方式,由于其结构和位置特殊,极易发生骨折断端第二次错位及股骨头缺血性坏死等并发症,严重影响患者预后,故选择合理的内固定方式对预后至关重要[3]。本次研究对股骨颈骨折患者采行CCS、DHS-B治疗,以期为临床治疗提供参考。报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年12月~2018年12月我院收治的80例股骨颈骨折患者的临床资料,纳入标准:(1)临床资料完整者;(2)年龄:25~75岁;(3)临床资料完整。排除标准:(1)临床资料不全者;(2)认知障碍者。将入组患者按治疗方法不同分为对照组和观察组,每组40例。对照组:男22例,女18例,年龄26~74(55.76±5.63)岁;骨折分型:头下型12例,经颈型19例,基底型9例;致伤原因:车祸15例,坠落伤7例,物体砸伤6例,其他12例。观察组:男23例,女17例,年龄25~75(56.02±5.66)岁;骨折分型:头下型13例,经颈型20例,基底型7例;致伤原因:车祸16例,坠落伤5例,物体砸伤8例,其他11例。两组一般资料比较无显著差异(P>0.05),可比较。
1.2 方法 对照组采用CCS治疗:全麻后取仰卧位,于“C”型臂X线透视机下行手法闭合复位,于大股骨大转子作长约5cm的纵形切口,分离筋膜及肌肉暴露外侧骨皮质,在透视定位下将3克氏针打入股骨头内,然后采用空心钻钻孔拧入3枚CCS后拔出克氏针并逐层缝合。观察组采用DHS-B治疗:采用体外135°导向器确定导针股骨颈的角度及位置,于股骨大转子顶点下方外侧置入导针并沿股骨颈中轴略偏下平行股骨距,侧位于股骨颈长轴正中,导针深度达股骨头软骨下,于股骨大转子下作5cm的纵形切口,分离筋膜及肌肉暴露外侧骨皮质,钻孔后沿导针打入螺旋刀片至股骨头软骨下骨5~10mm;牵开皮肤及软组织后将2孔锁定接骨板顶端套入螺旋刀片尾端,并使接骨板尽量贴近股骨干外侧,取下导针后采用双皮质固定2枚5.0mm自攻锁定螺钉,最后通过螺旋刀片中空部,将其瞬时针旋紧后逐层闭合切口。
1.3 观察指标 ①两组近、远期临床疗效采用Harris评分量表评估髋关节功能,包括疼痛、功能及活动范围等三个方面,总分100分,评分越高说明髋关节功能恢复越好。采用电话、邮件及微信等方式行1年随访,随访结束时间为2019年12月。②观察并记录两组围术期指标及并发症发生率。
1.4 统计学分析 数据分析用 SPSS20.0软件处理,并发症发生率以(%)表示,行χ2检验,围术期指标及Harris评分以(±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 围术期指标 观察组手术和住院时间短于对照组,术中出血量多于对照组(P<0.05),见表1。
表1 围术期指标比较(±s)

表1 围术期指标比较(±s)
组别 n 手术时间(min) 术中出血量(ml) 住院时间(d)观察组 40 60.28±15.80 87.48±20.55 6.87±2.05对照组 40 49.35±13.74 32.64±12.19 5.46±1.97 t 30301 14.516 3.137 P <0.05 <0.05 <0.05
2.2 近期及远期临床疗效 两组术前、术后1个月Harris评分均无显著差异(P>0.05),观察组术后12个月Harris评分显著高于对照组(P<0.05),见
表2 近期及远期临床疗效比较(±s)(分)

表2 近期及远期临床疗效比较(±s)(分)
组别 n 术前Harris评分 术后1个月Harris评分 术后12个月Harris评分观察组 40 60.90±14.52 80.71±17.44 95.26±20.64对照组 40 61.08±14.55 78.86±16.53 83.91±18.23 t 0.055 0.487 2.607 P >0.05 >0.05 <0.05
2.3 并发症发生率 观察组并发症发生率低于对照组(7.50%VS7.50%)(P<0.05),见表3。
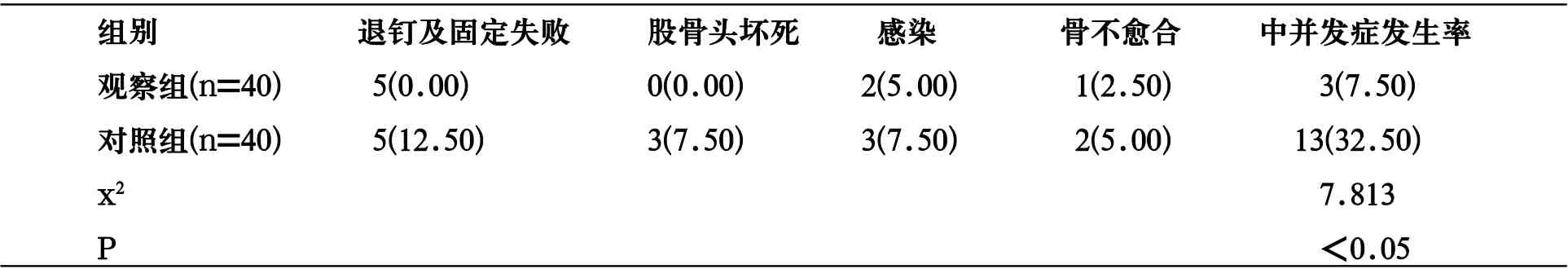
表3 两组干预后并发症发生率比较[n(%)]
3 讨 论
颈骨骨折是因骨质疏松、肌群退化或外力创伤导致的股骨头颈断裂。临床上内固定方式有CCS和DHS-B,CCS是通过闭合复位情况下植入空心钉,可保证螺纹进入股骨头,且尖端位于头下,无跨越骨折断端现象。具有创伤小、固定可靠、减少周围软组织损伤及维持骨折端生物学环境等优势,故其近期疗效较好。相关研究表明[4],股骨颈骨骨折复杂不稳定,CCS内固定后常出现断钉、退钉及内固定失败现象,严重者可出现股骨头坏死、髋关节不同程度畸形、骨折愈合延迟及骨不连等严重并发症。且CCS最适宜精确位置不易掌握、控制,操作位置不当容易发生内固定偏差和切割失败,从而导致股骨头坏死率增加,远期疗效较差。DHS-B是将股骨颈内主螺钉与股骨外侧加压接骨板结合并借助拉力螺钉的滑动与接骨板动力增压能力,维持骨折断段的密切接触。而通过套筒滑行产生加压效果的DHS-B主螺钉能够在患者负重时将重力转变为压应力,从而促进断段的成骨作用及骨折愈合。同时能够使骨折断端保持稳定性,增加血液营养供给,减少并发症发生[5]。但也存在花费高、创伤大、手术时间长等弊端。
本研究结果所示,观察组手术、住院时间短于对照组,术中出血量多于对照组;这与魏志辉[6]研究结果相符,说明CCS较DHS-B创少小、术中出血量少及术后恢复快;两组术后1个月Harris评分均无显著差异,提示CCS与DHS-B治疗股骨颈骨折患者的近期疗效相当;骆东[7]研究显示,DHS-B治疗骨折患者较CCS远期疗效较好。本研究也证实了这一观点,结果显示,观察组术后12个月Harris评分显著高于对照组;提示DHS-B远期疗效较好,有利于促进髋关节功能恢复;观察组并发症发生率低于对照组,说明DHS-B安全性更好,有利于促进患者恢复。本研究为临床回顾性分析,随访时间较短,病例样本小,存在一定的差异,故应在下次研究中扩大样本量,延长随访时间。
综上所述,在治疗股骨颈骨折患者中,CCS具有手术及住院时间短、术中出血量少等优势,DHS-B远期疗效显著,且安全性更好。

