妊娠高血压视网膜变化的临床研究及视网膜变化与PIH严重程度的关系分析
肖春婷 柳 彬
(泉州市儿童医院,福建泉州362000)
妊娠高血压是妇科常见疾病,为孕产妇、围生儿患病或死亡的重要危险因素,以水肿、蛋白尿、高血压为临床主要表现。妊娠高血压的发生与全身小动脉痉挛有关,会引起微循环灌注、脏器缺血缺氧,累及或损伤多个脏器系统,如肾脏、视网膜等[1]。其中眼底视网膜病变是比较严重的一种并发症,会严重影响到妊娠结局,因此需要在妊娠期重视对孕妇的眼底筛查工作,以尽早发现并治疗孕妇的眼底疾病,促使妊娠结局得到改善,故本文进一步就妊娠高血压视网膜变化同疾病严重程度的关系进行观察分析,现报道如下。
1 资料和方法
1.1 一般资料
本次研究对象为2018 年11 月至2019 年11 月期间本院接收的妊娠高血压孕妇110 例。根据《妊娠期高血压疾病诊治指南(2020)》的妊娠高血压分期标准[2],将110 例妊娠高血压孕妇分为妊娠高血压组(收缩压≥140mmHg 和(或)舒张压≥90mmHg,尿蛋白阴性)、轻度子痫前期组[收缩压≥140mmHg 和(或)舒张压≥90mmHg 伴蛋白尿≥0.3g/24h 或随机尿蛋白≥(+)]、重度子痫前期组[收缩压≥160mmHg和(或)舒张压≥110mmHg、蛋白尿≥2.0g/24h 或随机蛋白尿≥(++)]、子痫期组(在子痫前期基础上发生不能用其它原因解释的抽搐),例数分别为54 例、32 例、14 例、10 例。
纳入标准:(1)所有孕妇均符合《妇产科学》第八版中关于妊娠性高血压的诊断标准;(2)孕期未出现糖尿病、高血压等病症者;(3)超声检查结果显示均为单胎;(4)孕前双眼矫正视力均在0.8 以上,双眼眼压正常。
排除标准:(1)存在慢性肾脏疾病、心血管疾病者;(2)孕前存在眼科疾病者;(3)存在心理疾病、精神障碍性疾病者。
妊娠高血压组54 例,年龄为23-39 岁,平均年龄为(28.71±2.08)岁;孕周为 32-42 周,平均孕周为(38.98±0.64)周;初产妇 35 例,经产妇 19 例。
轻度子痫前期组32 例,年龄为23-40 岁,平均年龄为(28.75±2.12)岁;孕周为 33-41 周,平均孕周为(38.75±0.57)周;初产妇 21 例,经产妇 11 例。
重度子痫前期组14 例,年龄为22-40 岁,平均年龄为(29.01±2.14)岁;孕周为 32-40 周,平均孕周为(38.67±0.50)周;初产妇 9 例,经产妇 5 例。
子痫期组10 例,年龄为24-41 岁,平均年龄为(29.07±2.16)岁; 孕周为33-40 周,平均孕周为(38.58±0.51)周;初产妇 6 例,经产妇 4 例。
组间的一般资料比较差异有统计学意义(P>0.05),具有可比性。
1.2 方法
所有孕妇在入院后进行视力检查、电脑验光检查、眼压检查、散瞳眼底检查等。同时应用光学相干断层扫描增强深部成像(enhanced depth imaging optical coherence tomography,EDI-OCT)技术对中心凹处视网膜厚度和脉络膜厚度进行测量,取三次测量的平均值。
1.3 评价指标及判定标准
(1)应用鱼跃血压计680B 测量各组孕妇的血压水平。
(2)观察各组的视网膜病变发生率,分级标准:0期为眼底正常;Ⅰ期(视网膜动脉痉挛期):视网膜动脉变细且出现管径不均匀情况,动静脉比例为1:2或1:3;Ⅱ期(视网膜动脉硬化期):血压持续升高,动脉狭窄,可见管壁反光增强、交叉压迫情况;Ⅲ期(视网膜病变期):可见视网膜水肿、渗出、出血等情况,视网膜动脉狭窄明显,静脉怒张,严重者出现浆液性视网膜脱离情况。
(3)观察各组的中心凹处视网膜厚度和脉络膜厚度。
(4)对各组的围生儿结局进行观察记录。
1.4 统计学处理
2 结 果
2.1 四组血压水平比较
各组间的血压水平进行比较,差异有统计学意义(P<0.05)。见表 1 所示。
2.2 四组视网膜病变发生率比较
110 例妊娠高血压孕妇的视网膜病变发生率为37.27%,其中不同妊娠高血压严重程度的孕妇之间比较视网膜病变发生率差异有统计学意义(P<0.05);且妊娠高血压病情严重程度分级同视网膜病变发生率呈正相关,差异有统计学意义(r=0.974,P<0.05)。如表2 所示。
2.3 四组中心凹处视网膜厚度和脉络膜厚度比较
四组间中心凹处视网膜厚度、脉络膜厚度进行比较差异有统计学意义(P<0.05);其中中心凹处视网膜厚度呈升高趋势,脉络膜厚度呈下降趋势。如表3 所示。
2.4 四组围生儿结局比较
随着妊娠高血压病情的加重,低出生体重儿、新生儿窒息、新生儿死亡等围生儿不良结局发生率随之增高,差异有统计学意义(P<0.05)。如表4 所示。
表1 对比各组的血压水平(,mmHg)

表1 对比各组的血压水平(,mmHg)
组别妊娠高血压组轻度子痫前期组重度子痫前期子痫期F 值P 值例数(n)54 32 14 10舒张压98.52±4.28 104.64±5.17 115.39±5.40 118.22±5.56 8.309 0.021收缩压149.65±6.43 152.80±7.11 167.42±6.88 171.10±7.29 9.465 0.018
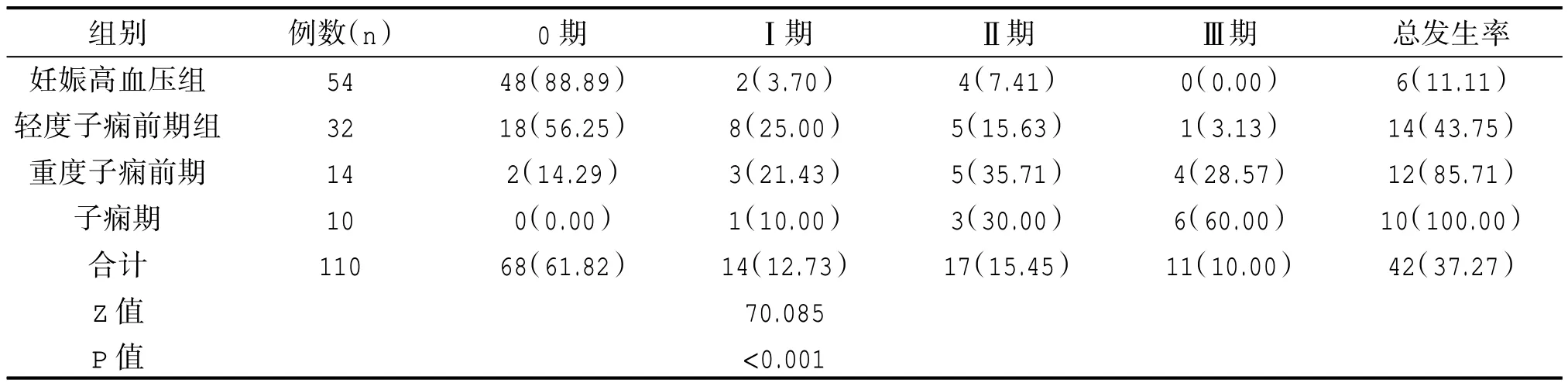
表2 比较不同妊娠性高血压严重程度的孕妇视网膜病变发生率[n(%)]
表3 比较不同妊娠性高血压严重程度孕妇的中心凹处视网膜厚度、脉络膜厚度(,μm)

表3 比较不同妊娠性高血压严重程度孕妇的中心凹处视网膜厚度、脉络膜厚度(,μm)
组别妊娠高血压组轻度子痫前期组重度子痫前期子痫期F 值P 值例数(n)54 32 14 10中心凹处视网膜厚度230.46±19.65 241.32±23.57 265.20±27.49 294.11±32.83 14.560 0.001脉络膜厚度357.50±56.19 320.39±48.50 285.66±40.46 261.13±32.34 9.145 0.001
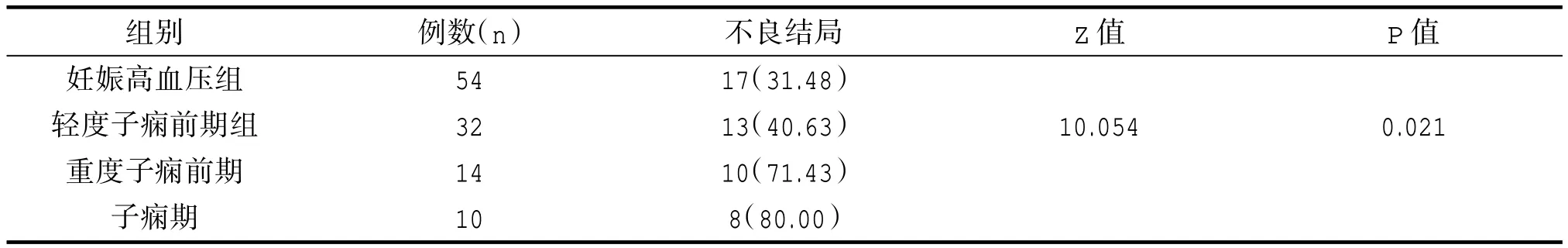
表4 比较各组的围生儿结局 [n(%)]
3 讨 论
眼底视网膜病变是妊娠高血压中比较常见且严重的并发症之一,若是未及时进行有效的控制,随着妊娠高血压的持续进展,会引起视网膜病变的发生;在分娩后随着血压水平恢复正常,视网膜及视力能够逐渐恢复[3,4]。视网膜血管是人体全身唯一能够直接观察的血管,能够对机体全身细小动脉病变情况进行反映,并且能够作为评估妊娠高血压病情的依据之一。眼底小动脉痉挛和血管内径狭窄是妊娠高血压发病过程中最早出现的眼底病变,起初眼底病变呈节段性变化,之后开始普遍缩窄,动静脉比例从正常的2:3 向1:2、1:3 变化,若是发现、控制不及时,血压持续升高,会导致小动脉器质性硬化、血管内径粗细不均匀,导致血管从功能性收缩向器质性硬化转变,最终随着妊娠高血压病情进展而出现视网膜病变,因此眼底检查在妊娠高血压的临床诊断中的意义重大[5,6]。
本次研究中通过多种检查方式对妊娠高血压孕妇的眼底病变情况进行检查,分析表2、表4 数据发现,妊娠高血压分期级别越高,视网膜病变分级越高,围生儿不良结局发生率则越高,彼此之间呈正相关;另外随着妊娠高血压严重程度的加重,中心凹处视网膜厚度呈升高趋势,脉络膜厚度呈下降趋势,分析原因在于,妊娠高血压水平越高,视网膜血管内皮细胞受损越严重,加上血管通透性增加、局部组织体液潴留的影响,因此会引起视网膜增厚,脉络膜变薄。故本文可以得出结论,妊娠性高血压的严重程度直接影响到视网膜变化,同时会对围生儿结局产生影响,提示血压检查、视网膜病变检查在孕妇产前检查中具有重要意义,能够提前发现、预估病情并通过科学、有效的措施进行治疗,从而有助于优化妊娠结局;对于视网膜病变严重的妊娠高血压孕妇,必要时应考虑终止妊娠,以保障孕妇安全。王英等人在其文章中写道,将150 例孕妇分为妊娠期高血压组、轻度子痫前期组、重度子痫前期组、子痫期组四组,通过临床检查发现,视网膜病变发生率分别为76.7%、86.8%、96.5%、100.00%,提示妊娠高血压病情越严重,则视网膜病变发生率越高,同本文所得结论一致,从侧面佐证了本次研究结论真实可靠[7]。
总而言之,妊娠高血压的严重程度会直接影响到眼底视网膜病变的发生率以及围生儿预后。

