血清PCT、CRP检测联合CT、X线对急性骨髓炎的诊断价值
四川省骨科医院骨病科(四川 成都 610000)
何 冬 郎志刚
急性骨髓炎是一种常见的感染性骨科疾病,起病快、病情进展迅速,如早期不能及时诊断治疗,极易转变为慢性骨髓炎,导致疾病迁延难愈,增加治疗难度[1-3]。临床上确诊急性骨髓炎的手段是骨髓穿刺与活检,但因操作侵入性较强,故而不宜在临床上广泛开展。急性骨髓炎的影像学检查主要包括X线平片、电子计算机断层扫描(computerized tomography,CT)、正电子放射断层造影术(positron emission tomography,PET)、核磁共振(magnetic resonance imaging,MRI)等,其中CT、X线运用最为广泛,能够清晰显示骨与软组织改变,且价格相对低廉,为大多数患者所接受[4-5]。近年来研究证实血清降钙素原(procalcitonin,PCT)、C反应蛋白(c-reactive protein,CRP)在感染性疾病的鉴别诊断中有一定的应用价值,其水平均在机体感染早期迅速升高[6-7]。但有关血清PCT、CRP联合影像学诊断急性骨髓炎的临床价值鲜有报道,本研究选取我院2015年1月~2019年1月期间收治的75例疑似急性骨髓炎患者为研究对象,旨在探讨血清PCT、CRP检测联合CT、X线对急性骨髓炎的诊断价值,现报告如下。
1 资料与方法
1.1 一般资料选取本院2015年1月~2019年1月期间收治的疑似急性骨髓炎(临床表现为寒颤、高热以及患侧肢体不同程度的红肿疼痛)患者75例,其中男45例,女30例,年龄3-75岁,平均(60.24±4.17)岁,病程2-14天,平均(7.78±1.64)天。纳入标准:①依从性良好,能配合各项检查;②患者未行抗感染治疗以及手术治疗;③患者血清PCT、CRP检测以及CT、X线检查与骨髓穿刺间隔时间≤7d;④纳入患者病历资料完整。排除标准:①认知功能障碍者患者;②因精神疾患无法配合的患者;③合并恶性肿瘤或结核患者;④重要脏器功能严重不全患者;⑤先天性疾病患者;⑥合并血液系统疾病者或凝血功能障碍者。75例患者均经血清PCT、CRP检测以及CT、X线检查,经过骨髓穿刺确诊急性骨髓炎48例,其中28例于骨膜下、14例于骨髓腔内抽出脓性液体,6例于骨髓腔内抽出浆液性血性液体,经细菌培养后发现金黄色葡萄球菌感染37例,溶血性链球菌感染6例,其他细菌感染5例。
1.2 方法
1.2.1 PCT、CRP检测:BD真空采血管采集患者静脉血并3000r/min离心10min分离血清,采用酶联免疫吸附法(enzyme linked immunosorbent assay,ELISA)检测血清PCT,仪器选用武汉明德生物科技公司提供的PCT检测仪;采用快速免疫比浊法检测血清CRP,仪器选用德国siemens BNⅡ特定蛋白仪,所有步骤按照试剂盒说明书进行操作。
1.2.2 影像学检查:X线平片检查:采用富士FUJIFILM DR CALNEO摄片机,行患侧肢体的正侧位DR平片;CT三维成像检查采用GE CT HiSpeed系列HiSpeed CT/e,扫描时制动患者,通过定位片确定扫描范围,螺旋扫描参数:140kV,200~240mA,扫描野直径15~36mm,层厚1.5~3mm,重建间隔1.5mm。
1.3 图像处理与分析将螺旋所获得的横轴图像传送到工作站,行3D骨重建。所有图像均经2位放射科医师(急性骨髓炎诊断经验5年以上)共同对图像进行分析并得出诊断意见,若遇到不能确定的病灶再请经验丰富的高年资主任医师核实。
1.4 统计学处理处理研究数据应用SPSS20.0软件,计量资料采用t检验,受试者工作特征曲线(receiver operator characteristics analysis,ROC)分析不同检测方式单独或联合在急性骨髓炎诊断中的价值,P<0.05提示差异有统计学意义。
2 结 果
2.1 急性骨髓炎的影像学特点48例确诊患者病变部位分布:病变多位于长骨的干骺端及骨干,股骨远端20例(41.67%)、胫骨近端15例(31.25%)、股骨近端8例(16.67%)、桡骨远端5例(10.42%)。
X线表现:软组织肿胀29例,长骨骨质破坏18例,表现为局部骨小梁模糊消失,出现小片状低密度破坏区,范围广泛累及骨干7例,侵入关节5例,出现死骨4例,骨膜反应19例,表现为薄层状、花边样、厚葱皮样及放射状,范围广泛形成骨包壳1例。
CT表现:局限和较广泛的软组织肿胀36例,软组织脓肿12例,表现为肿胀软组织中心内出现低密度影,骨皮质破坏35例,表现为骨髓腔内密度增高,干骺端小片状骨质破坏及骨皮质的破坏中断。骨膜反应18例,为环绕或半环绕平行骨皮质的层状,葱皮样高密度影。见图1-6。
2.2 两组患者血清中CRP和PCT水平对比急性骨髓炎患者血清中CRP、PCT水平高于非急性骨髓炎患者,差异具有统计学意义(P<0.05),见表1。
2.3 ROC曲线分析不同检测方式单独或联合在急性骨髓炎诊断中的价值绘制急性骨髓炎患者血清中CRP、PCT水平值及CT、X线检测结果输入SPSS20.0软件进行ROC曲线分析,根据输出结果显示联合检测的AUC为0.90,高于CRP、PCT、CT、X线单独检测的0.58、0.63、0.64、0.70(P<0.05),见图7,表2。
3 讨 论
急性骨髓炎是由化脓菌经血行或淋巴管侵犯骨髓、骨和骨膜的化脓性炎症,常见于男性,好发于儿童或青少年,多侵犯长骨,易发部位为股骨远端、胫骨近端,病变常累及骨髓、骨和骨膜[8]。本研究中48例确诊患者病变多好发于长骨的干骺端,病变部位分布多见于股骨远端20例(41.67%)、胫骨近端15例(31.25%),可能与干骺端丰富的毛细血管网,细菌易在此处停留以及繁殖有关,也可能与股骨远端以及胫骨近端易发生开放性骨折以及严重的软组织损伤,故而易导致细菌入侵有关。
表1 两组患者血清中CRP和PCT水平对比

表1 两组患者血清中CRP和PCT水平对比
组别 例数 CRP(mg/mL) PCT(pg/mL)非急性骨髓炎 27 23.59±7.73 3.17±0.85急性骨髓炎 48 79.84±13.81 15.84±3.27 t 19.481 19.708 P 0.000 0.000

表2 ROC曲线分析数据表
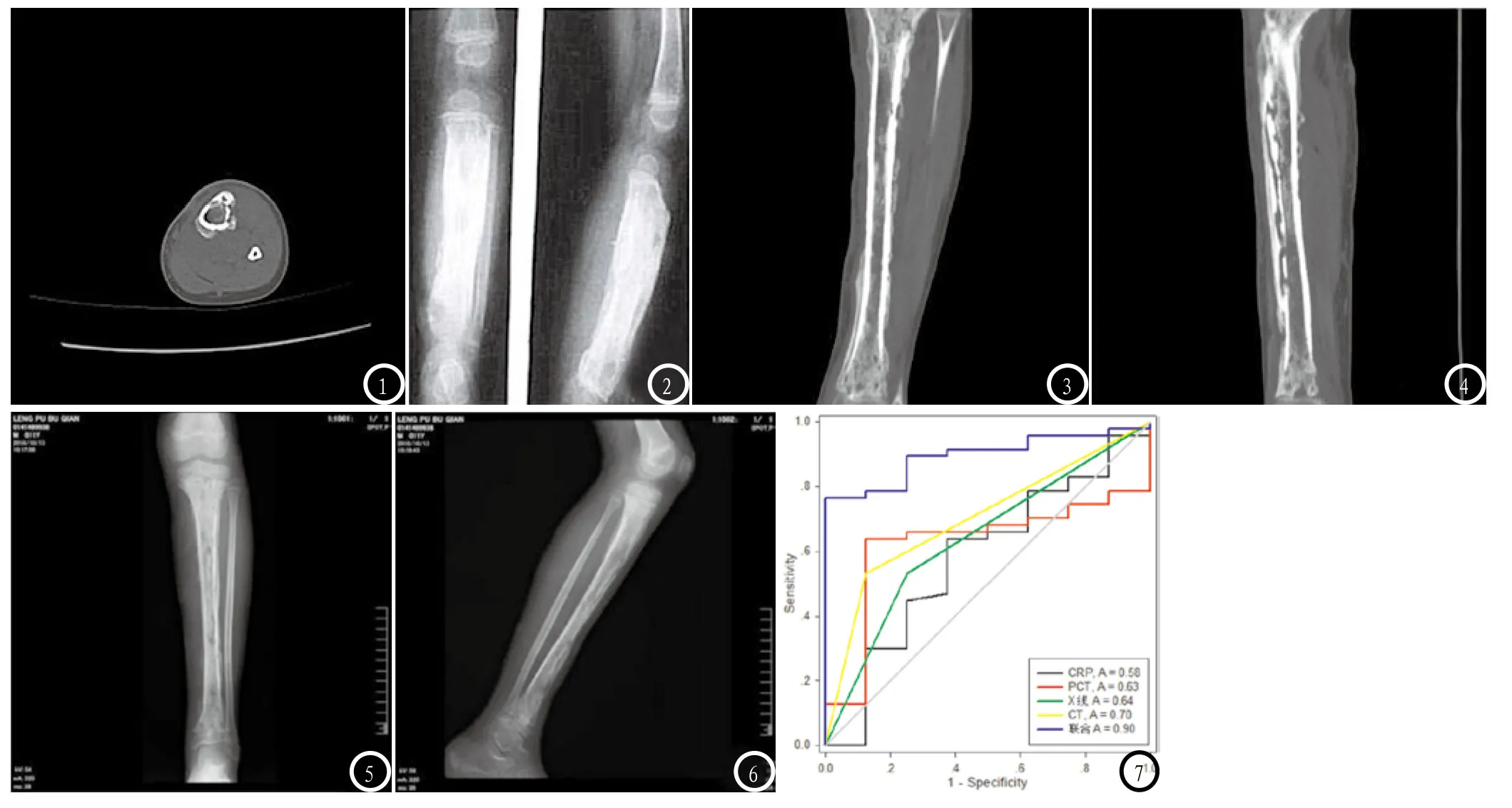
图1-2 1例急性骨髓炎,男,9岁。图1 CT显示胫骨骨皮质破坏、中断,粗糙不平;图2 X线表现为皮样、花边状和骨针样等密度不均、边缘不整、厚薄不一的致密新生骨。图3-6 1例急性骨髓炎,男,11岁。图3-4 CT表现为胫骨广泛虫蚀样骨质破坏,骨皮质中断、不连续,骨膜新生骨层状增生,硬化;图5-6 X线表现为累及全胫骨的广泛骨质破坏,骨膜反应明显,骨破坏区边缘见不规则新生骨形成。图7 ROC曲线分析。
急性骨髓炎及早进行恰当、有效地干预治疗,可完全恢复并不影响骨骼功能,故而早期确诊具有非常重要的临床意义。临床上急性骨髓炎常见的诊断工具包括X线以及CT等影像学检查[9],近年来随着疾病标志物检测的兴起,多项研究发现急性骨髓炎患者血清PCT、CRP水平呈明显上升趋势[10],可作为诊断急性骨髓的参考指标。PCT是由116个氨基酸组成的无激素活性的降钙素前体糖蛋白[11],主要由甲状腺C细胞合成,在健康人血清中水平极低,当机体发生全身性细菌感染时水平显著上升,3~4h即可在血液中检测到[12],PCT在体内外均很稳定,不会降解为有激素活性的降钙素,故而可作为急性骨髓炎的一个重要观察指标。CRP是由肝细胞合成的急性时相反应蛋白[13],是一种非特异的炎症标志物,健康人血清CRP水平很低(<5mg/L),但细菌感染时其水平会明显上升,24~48h达高峰,峰值可达正常的数百倍甚至上千倍,随着感染逐渐控制,CRP呈明显下降趋势,在1d内可降至原有浓度的50%,在感染消除后1周内其水平可恢复正常。既往研究表明CRP是反映细菌感染较为敏感的指标,同时能在一定程度上反映急性骨髓炎患者的病情进展以及治疗效果[14]。本研究结果显示急性骨髓炎患者血清中CRP、PCT水平高于非急性骨髓炎患者,提示CRP、PCT与急性骨髓炎的发生与发展相关,可作为急性骨髓炎辅助诊断指标,与于建华等[15]研究结果大体一致。本研究通过ROC曲线分析显示,联合检测的AUC值均明显高于其他单独检测结果(P<0.05),提示联合检查可集合各项检查的优势,提高急性骨髓炎的诊断价值。
综上所述,血清PCT、CRP检测联合CT、X线诊断急性骨髓炎具有重要的临床意义,有助于早期明确诊断和及时治疗。

