超声引导下麦默通旋切术在BI-RADS3级临床触诊阴性乳腺病灶中的临床应用价值
唐诗,袁月欢,李玉娟,杨波
东莞市妇幼保健院 乳腺科(东莞,523000)
0 引言
近年来随着我国女性乳腺癌普查工作地广泛开展, 越来越多的临床触诊阴性病灶被检出。正常人群普查中发现临床触诊阴性乳腺病灶的比例约为3%, 但恶变率高达15%-30%[1-2]。绝大多数乳腺病灶在发生初期并没有特异性的临床症状表现, 且因病灶较小、 位置较深、 腺体较厚等原因导致临床查体无法触及, 故依赖于影像学检查协助诊断。我国推荐乳腺超声作为乳腺癌筛查中的首选辅助检查方法, 因其具有辐射较小、 费用较低、 准确性较高等优势[3-5], 且能够发现2~3 mm以上的微小病灶。超声下BI-RADS 3级的乳腺病灶虽然提示恶变率<2%, 但仍存在一定恶性风险, 因此选择一种美观、 微创、 安全的活检方法以明确BI-RADS 3级且触诊阴性乳腺微小病灶在不同年龄阶段活检的意义就显得尤其重要。本次研究围绕探讨超声引导下麦默通旋切术在BI-RADS 3级临床触诊阴性乳腺病灶中的临床应用价值展开分析, 内容如下。
1 资料与方法
1.1 一般资料
从2016年6月初至2017年6月底, 共纳入176例临床触诊阴性的乳腺肿瘤患者为研究对象, 其BI-RADS分级为3级的肿块共426个。患者年龄范围为18~63岁, 平均年龄为(34.8±5.3)岁。纳入标准: ①临床查体触诊未扪及明显肿块; ②超声下提示BI-RADS分级为3级的乳腺病灶(低回声肿块、 界限清、 圆形或椭圆形、 平行生长, 包括复杂性囊肿及簇状囊肿)[6]; ③以上患者均行超声引导下麦默通微创手术治疗。
1.2 仪器与方法
①嘱患者取仰卧位, 患侧上肢外展。术前先进行超声扫描, 查找病灶的具体位置及数量, 确定进针方向及穿刺点。通常选择腋前线或乳晕为穿刺点, 且避开超声下可见的大血管。②常规进行消毒铺巾, 然后在超声引导下, 1%利多卡因对穿刺针道、 乳腺后间隙或肿块的周边实施局部浸润麻醉。③尖刀开3 mm切口, 将麦默通旋切刀插入与胸壁成30°角, 然后在超声引导下将旋切刀凹槽调节到正对准病灶底部, 在超声监控下反复旋切肿块, 利用负压系统抽吸病灶, 将病灶逐条切割取出, 直至声像图显示病灶被完全切除。④旋切完毕后将术腔的积血真空吸出, 术区局部按压3~5 min后, 再次使用超声检查患侧乳腺, 确定无残留后使用弹力绷带加压包扎48 h。⑤所有切除标本送常规石蜡病理检查。
1.3 统计学处理
采用描述性方法统计手术时间、 并发症及随访1年的复发情况; 采用线性回归分析方法, 运用SPSS软件进行单变量回归模型分析≥35岁、 <35岁不同年龄组与病理结果的关系, 计算阳性预测值(PPV), 其等于真阳性病例数(恶性病灶或癌前病变)/病例总数。
2 结果
2.1 手术时间、 术后并发症及复发情况
175例患者切除425个病灶平均直径为(1.18±0.63) cm, 每个患者行超声引导下麦默通旋切手术切除一个病灶所需平均手术时间为(14.5±4.02) min, 较传统开放手术时间明显缩短。175例患者术后出现并发症的患者共6例(3.43%), 其中皮肤瘀斑的患者占4例(2.29%), 术后出现局部血肿的患者占2例(1.14%), 均未出现大出血、 皮肤损伤、 局部凹陷变形、 血气胸等严重并发症情况。术后随访1年, 其中有3名患者局部复发(1.71%), 均在术后1年复查彩超时发现。
2.2 术后病理结果及年龄段情况
病理诊断结果, 425个病灶中有405个为良性病灶, 占95.29%; 癌前病变14个, 占3.29%; 恶性病灶6个, 占1.41%, 见表1。小于35岁或大于等于35岁病理诊断结果, 见表2与表3。
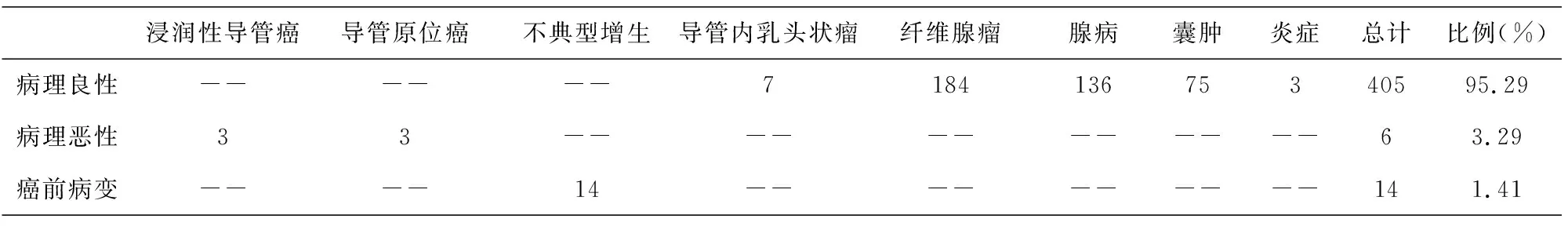
表1 BI-RADS 3级与临床触诊阴性病灶的病理结果(n)Tab.1 Pathological results of BI-RADS grade 3 and clinical palpation negative lesions

表2 BI-RADS 3级与临床触诊阴性患者年龄阶段(以35岁分界)及病理结果Tab.2 Pathological results of patients(35 age stage ) with BI-RADS grade 3 and clinical palpation negative
表3 以35岁分界对BI-RADS 3级且临床触诊阴性患者病理结果影响
Tab.3 Effect of 35 year old boundary on pathological results of patients with BI-RADS grade 3 and clinical palpation negative

年龄恶性病理(n)良性病理及癌前病变(n)敏感性(%)特异性(%)≧35岁(103例)59810095.15<35岁(72例)0721000
3 讨论
乳腺癌已成为女性最常见的恶性肿瘤, 发病年龄呈年轻化趋势, 因此乳腺癌筛查工作已引起全球各国广泛重视。近年来随着我国乳腺癌筛查工作的广泛开展, 越来越多的临床触诊阴性病灶(临床查体未能触及而通过辅助检查发现的乳腺微小病灶)被检出, 比例约为3%, 且其中一部分为早期乳腺癌。研究发现触诊阴性的乳腺癌肿瘤细胞的异形性、 转移潜能及生长活性均低于触诊阳性的乳腺癌[7], 且此类临床不可触及肿块的乳腺癌患者术后5年、 10年的无病生存率均达到90%以上, 远远高于因触诊发现乳腺肿块而就诊的乳腺癌患者[8]。因此加强对触诊阴性乳腺病灶的发现及活检显得至关重要, 一定程度上能提高早期乳腺癌诊断率, 达到“早发现、 早诊断、 早治疗”目的。
由于多普勒超声检查具有辐射较小、 费用较低、 准确性较高等优势, 推荐共为乳腺癌首选筛查方法。超声联合BI-RDADS分级诊断标准能够对乳腺病灶准确定位并进行良恶性判断, 有利于术前对病灶的评估及引导穿刺活检、 微创手术切除等[9-10]。BI-RADS分级诊断标准从乳腺肿块的形态、 回声特点、 血流分布及血流参数等情况对乳腺肿块进行描述, 其中BI-RADS分级3级提示恶性率<2%, 可短期观察随访, 部分根据临床症状、 触诊、 病史等需要手术或穿刺活检。但大部分BI-RADS 3级且临床不可触及乳腺肿块的患者均无明显临床症状、 特殊病史等, 是否活检、 何时活检尚存争议。在对乳腺癌患者早期诊断以提高治愈率、 降低病死率的同时, 又要尽量避免过度活检增加患者身体创伤及心理负担, 因此探讨具体活检指征、 活检时机、 活检方法, 尽量寻求平衡点是当前亟需解决的问题。
本研究发现超声引导下麦默通旋切手术切除乳腺不可触及病灶具有用时短、 创伤小、 安全性高、 术后并发症及局部复发率低的优点, 既能将肿块取出行病理诊断的同时, 又能将肿块完全切除, 达到诊治同行, 与王永霞等研究结果一致[11]。BI-RADS 3级且临床触诊阴性的175例乳腺疾病患者, 其425个病灶中有良性病灶405个(95.29%); 癌前病变(非典型增生)14个(3.29%); 恶性病灶6个(1.41%), 低于2%。证明乳腺超声下BI-RADS分级诊断符合国际标准, 结果真实可靠。通过以上数据说明, BI-RADS 3级且临床触诊阴性中35岁及以上的患者恶性率高于BI-RADS 3级的诊断标准, 需特别引起注意; 而考虑早期发现癌前病变并手术治疗亦能降低乳腺癌发病率, 因此在安全、 缩小创伤及降低漏诊率的前提下, BI-RADS 3级且临床触诊阴性中≥35岁患者推荐早期行麦默通旋切手术活检。研究中35岁以下BI-RADS 3级且临床触诊阴性患者中并未发现乳腺癌, 且癌前病变率<3%, 绝大多数均为良性病变; 因此, 此类患者建议可密切随访观察, 必要时再行有创操作活检, 其可以减少操作的盲目性及降低患者身体及心理创伤。
综上所述, 超声BI-RADS分级3级且临床不可触及的肿块应以35岁为分界线, 诊治方式需区别对待; ≥35岁的此类型患者推荐使用麦默通旋切术进行乳腺病灶活检, 从而降低乳腺癌发病率及提高早诊早治率。