科学开展预防性治疗 加速遏制结核病进程
卢鹏 成君 路希维 刘二勇 周林 陆伟
世界卫生组织有一个宏伟的目标,就是在2035年在全球范围内终止结核病的流行[1]。然而,以目前结核病发病率下降的速度(每年1%~2%),这一目标是无法实现的[2]。结核病是一种慢性传染病,它的传播也离不开传染源、传播途径和易感人群3个环节。早期发现和治疗传染源仍是目前结核病控制的主要措施,然而,仅依靠该措施,要在2035年终止结核病流行是不可能的[3],消除结核病的目标将遥遥无期,必须在整合和优化现有防控策略的基础上,增加和强化新的干预措施。因此,加强感染控制以切断传播途径、增强对易感人群的保护等措施,在加速遏制结核病的进程中,显得越来越重要。
加强易感人群保护的措施主要包括为儿童接种卡介苗、对发病风险高的结核分枝杆菌感染者进行预防性治疗。儿童接种卡介苗早在20世纪已纳入我国计划免疫范畴,但卡介苗对儿童重症结核病具有预防作用,对成年人结核病作用有限。全球约90%的结核病患者是成年人[4],老年患者所占比例较高,而大多数的老年结核病是内源性复燃引起[5],如何找到感染者并进行干预、预防其发展成为结核病患者就显得尤为重要。
发现结核分枝杆菌感染者并进行干预,这对于减轻结核病负担和实现2035年终结结核病策略至关重要[6]。 据估计,在全球范围内,每4人中就有1人感染结核分枝杆菌,在这些人中每年都会有一定比例发展为结核病患者,这意味着今后将出现大量结核病患者[7]。据估算,如果我们每年治疗14%的结核感染者,那么到2050年,在不进行任何额外干预的情况下,结核病发病率将从2010年记录的1280/100万下降到20/100万[8]。因此,WHO在遏制结核病策略中,已经将预防性治疗作为降低全球结核病疫情的一个重要的措施。在结核病发病率极低的发达国家,预防性服药已全面展开。像我国这样的结核病高负担国家,对所有感染者进行干预,既无科学性,也无可操作性,更不符合成本-效益。因此,科学定位我国的结核分枝杆菌感染人群中的结核病高危人群,并积极地对其开展预防性服药,对加速降低和控制我国结核病疫情具有重要意义。
WHO推荐的应开展结核感染检测和治疗的高危人群
WHO在2018年发布了Latenttuberculosisinfection:updatedandconsolidatedguidelinesforprogrammaticmanagement[9],详细介绍了推荐开展结核感染检测和预防性服药的人群,包括以下几类。
1.HIV感染者:(1)携带HIV的成年人、青少年、儿童和婴儿。HIV感染者中,结核菌素皮肤试验未知或阳性,且不太可能患有活动性结核病的成年人和青少年,应对其进行结核病预防性治疗。(2)与结核病患者有过接触的婴儿HIV感染者,如果没有患有结核病的证据,应接受6个月的异烟肼方案进行预防性治疗。(3)在结核病高发地区,没有患有结核病的证据,且未与结核病患者接触的>1岁的儿童,应接受6个月的异烟肼方案进行预防性治疗。
2.HIV阴性的家庭密切接触者:(1)HIV阴性的5岁以下的家庭密切接触者,如果没有患有结核病的证据,应接受6个月的异烟肼方案进行预防性治疗。(2)在结核病发病率低的国家中,成年人、青少年和儿童家庭密切接触者,如果没有证据表明其患有结核病,应进行系统性结核感染检测和治疗。(3)在结核病发病率高的国家中,≥5岁的儿童、青少年和成年人家庭密切接触者,如果没有证据表明其患有结核病,可给予结核病预防性治疗。
3.其他HIV阴性的高危人群:(1)开始进行抗肿瘤坏死因子治疗,接受透析治疗,准备器官移植或血液移植、矽肺等患者应进行系统的结核感染检测和治疗。(2)在结核病发病率低的国家,可以考虑对囚犯、卫生工作者、结核病高负担国家的移民、无家可归者和非法药物使用者进行系统化的结核感染检测和治疗。(3)不建议对糖尿病患者、有害饮酒者、吸烟者和低体质量者进行结核感染检测,除非他们已经包括在上述建议中。
在正确解读WHO指南的基础上形成结核感染检测和干预的中国方案
WHO指南推荐的结核感染检测和治疗的高危人群,是基于目前所能获得的证据,对每一类推荐人群都给出了证据和推荐的强度,科学性强,争议较小。但是,毋庸置疑的是,WHO的指导性推荐,除了研究证据外还考虑了在全球应用中的普适性,未对每个国家的情况做个体化的分析;因此,其推荐的适用人群可能并不适用于所有的国家和地区,同时也不可能包含每个国家的所有高危人群。中国作为一个结核病高负担国家,应对WHO的指南有一个正确的解读,不能全盘照搬照抄,而应结合实际情况形成适合于我国的结核感染检测和干预方案。
一、HIV感染者的结核感染检测与干预
WHO对HIV感染者干预的基本原则是对所有的HIV感染者(包括婴儿、儿童和成年人)都应该开展结核感染检测,只要确定阳性或者感染状态未知,且不是活动性结核病患者,就需要开展抗结核药物的预防性治疗。这一条在世界各国的情况都类似,具有普适性,我国应遵循这一原则,尽快实施和推广HIV感染者的结核感染检测和预防性治疗工作。
二、HIV阴性的家庭密切接触者的结核感染检测与干预
WHO对这一人群的结核感染检测与干预原则是5岁以下的家庭密切接触者,只要没有患结核病的证据,就应进行预防性治疗。低发病率国家(发病率<100/10万)的成年人、青少年和儿童家庭密切接触者,应先进行结核感染检测,确定感染者开展预防性治疗。而高发病率国家(发病率>100/10万)的成年人、青少年和儿童家庭密切接触者,有条件地进行结核感染检测和预防性治疗[10]。
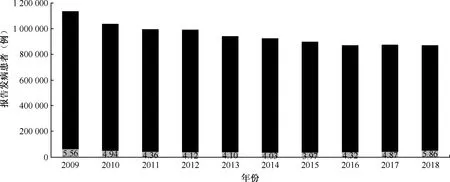
注:每个柱状图代表所在年份全国肺结核报告发病例数,柱状图下部浅色部分代表学生占该年度全人群的比例(%);本图资料与数据来源于2009—2018年《中国疾病预防控制信息系统》的子系统《传染病报告信息管理系统》图1 2009—2018年全国肺结核报告发病例数-人群分类构成
我国情况比较特殊,目前我国的结核病发病率约为61/10万,总体上属于低发病率国家;但我国地域辽阔,各地区之间的发病率相差巨大,高的地区在200/10万以上,低的地区在30/10万以下。同时,我国又是发病率快速下降的国家,10年前我国的结核病总体发病率还高于100/10万;所以,我国存在大量既往感染结核的人群,这部分人群中的很多人结核感染检测可呈阳性,但并非新近感染,对其进行预防性服药没有必要。因此,我国HIV阴性的家庭密切接触者的结核感染情况非常复杂,不能直接应用WHO推荐的低发病率或者高发病率国家的相关推荐建议,必须结合我国的实际情况制定正确的干预方案。
基于我国实际情况,我们认为对于5岁以下的儿童家庭密切接触者,开展结核感染检测和干预是没有争议的。对于其他成年人、青少年和儿童家庭密切接触者,应根据各地发病率、感染率的差异及变化趋势,有区别和针对性地开展检测和干预。
三、其他HIV阴性的高危人群的结核感染检测与干预
对于使用抗肿瘤坏死因子治疗、接受透析治疗、器官移植、矽肺患者及使用免疫抑制剂的患者,世界各国情况都相似,也具有普适性,我国应遵循这一原则,尽快开展结核感染的检测和预防性治疗的试点工作。
WHO还建议在结核病发病率低的国家,可以考虑对囚犯、卫生工作者、结核病高负担国家的移民、无家可归者和非法药物使用者进行系统化的结核感染检测和治疗。虽然我国总体属于低发病率国家,但基于不同地区发病率的巨大差异和近年来发病率变化的程度,还需对这部分人群的结核感染检测和干预进行研究,在进行卫生经济学评价的基础上制定干预策略和方案。
四、我国在学校肺结核患者密切接触者中开展结核感染检测和预防性治疗的必要性
WHO的指南中,没有明确提及在学生人群中开展结核感染检测和预防性治疗,国内有学者和临床医生对在学校开展与肺结核患者密切接触学生的结核感染检测和预防性治疗提出质疑,认为在学校中开展预防性治疗存在过度医疗的问题,笔者观点与其相反,将从以下几个方面进行阐述。
(一)学生人群是不是我国结核病的高危人群?
1.学生人群是我国结核病的高危人群:如图1所示,从2009—2018年,学生报告肺结核患者占全人群肺结核患者的比率在2015年达到最低值,其后逐年升高。此外,结核分枝杆菌感染者终身发病的概率在成年人是5%~10%,主要集中在感染后的2年内[11-12];而儿童感染者的发病概率剧增, 1岁以下是23%~43%, 1~5岁是11%~24%, 6~10岁是8%~25%, 11~15岁是16%[13]。儿童感染结核分枝杆菌后,在12岁之后结核发病率逐渐增加,在19岁达到高峰,其后逐渐下降,在24岁达到成年人发病率的稳定水平[14]。发病风险峰值发生在学龄前儿童、青少年及成年早期。由此可见,学生群体的感染人群发展成为活动性肺结核的可能性更大,学生人群是我国结核病的高危人群。

注:本图资料与数据来源于2009—2018年《中国疾病预防控制信息系统》的子系统《传染病报告信息管理系统》图2 2009—2018年全国肺结核报告发病率(/10万)
2.学生结核病发病率趋势值得重视:如图2所示,从2009—2018年,在全人群结核病发病率下降的同时,近几年学生结核病发病率却有上升趋势;这与我国现在加强学校结核病防控工作、加大发现力度有一定关系,但究其原因还是与学生这个特殊群体有关。学生学习压力大,负担重,长期处于精神紧张的状态,同时生活不规律、休息不足、缺乏锻炼等情况普遍存在。此外,学生多处于青春期发育阶段,生长发育快,机体免疫功能不完善,一旦被结核分枝杆菌感染后,极易发展成为活动性结核病[15]。同时,很多学生更注重学校课程的学习,对于学校开展的结核病防治知识的宣传教育关注较少,对于结核病防治的核心知识了解甚少。在因病情严重而就诊时,有的学生因为害怕影响学业,并未如实告知自己的身份,造成结核病在学校内的传播。
(二)如何正确理解家庭密切接触者?
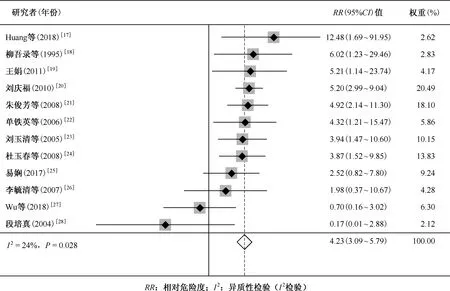
图3 学生密切接触者预防性服药与结核病发病关系的Meta分析森林图
1.学生密切接触者的特点:在我国,学生尤其是中学生和大学生,学生之间的每天接触时间超过10 h,寄宿学生甚至超过20 h,其与学生患者密切接触的程度远远大于一般家庭接触者。
2.WHO家庭密切接触者的真正含义:在WHO 指南的定义中明确指出,在指示病例开始抗结核药物治疗前的3个月中,与指示病例在一个封闭的生活空间相处1个或多个夜晚,或者白天长时间频繁接触的人。所以WHO 的家庭密切接触者,实际上并不是中国概念里的家庭,而是建筑上的一个概念。同时,WHO也明确指出“家庭”的定义有很大的不同,必须适应当地的实际情况[16]。在中国,寄宿制学校的比例非常高,很多学生大部分的时间都是在学校度过,比在家庭内待的时间更长,与家庭内接触程度相比,他们在学校内接触的时间更长。因此,在中国,将学校内密切接触的人群与家庭内密切接触的人群区别对待是不科学的。
3.学校密切接触者预防性治疗的效果:多项研究表明,预防性服药的保护率在60%~90%之间,这些研究的结果多来自于国外的研究。为了解国内学生预防性服药的有效性,笔者对在学校筛查中结核菌素皮肤试验强阳性的密切接触者进行预防性治疗的效果进行了一个简单的Meta分析,发现未接受预防性服药的学生密切接触者的发病风险是接受预防性服药学生的4.23倍(95%CI:3.09~5.79,P<0.0001;图3)。
此外,学生这一群体具有一定特殊性,他们的主要活动场所在学校,一旦发现感染,在学校内和家庭内新近感染的可能性非常大,预防性治疗的效果较好,也使在学校这个场所开展预防性治疗工作具有更好的健康收益和社会效益。无论是从结核病流行病学角度还是社会学角度分析,在没有新的有效的结核病疫苗问世之前,对结核分枝杆菌感染人群尤其是类似于学生的在聚集场所内的高危人群开展预防性治疗,是降低结核病发病率的重要手段[2, 29-30]。
潜伏性结核感染(LTBI)检测
由于目前判断LTBI的方法在检测敏感度、特异度及实施上受各种因素影响,诊断LTBI尚缺乏金标准。目前常用检测方法包括:结核菌素皮肤试验及γ-干扰素释放试验。
一、结核菌素皮肤试验
结核菌素皮肤试验所需费用较少,操作简单易行,是目前判断LTBI的主要方法。结核菌素纯蛋白衍生物与旧的结核菌素相比, 具有纯度高、敏感度高、全身反应较少等优点,临床上诊断结核感染而进行的结核菌素皮肤试验目前通常采用结核菌素纯蛋白衍生物。在卡介苗接种地区和(或)非结核分枝杆菌感染高发地区以结核菌素皮肤试验硬节平均直径≥10 mm作为结核分枝杆菌感染的标准。对HIV阳性、接受免疫抑制剂治疗>1个月和与涂片阳性肺结核患者有密切接触而未接种卡介苗的5岁以下儿童,结核菌素皮肤试验硬节平均直径≥5 mm 应视为感染。
二、γ-干扰素释放试验
γ-干扰素释放试验是检测结核分枝杆菌特异性抗原刺激T细胞产生的γ-干扰素,以判断是否存在结核分枝杆菌感染。目前,最常用的检测方法有两种:一类是基于酶联免疫吸附试验,检测全血γ-干扰素水平;另一类是基于酶联免疫斑点技术,检测结核分枝杆菌特异性效应T细胞斑点数。γ-干扰素释放试验阳性说明存在结核分枝杆菌感染。
此外,国内已成功研制出重组结核分枝杆菌融合蛋白[早期分泌抗原靶6(ESAT6)-培养滤液蛋白10(CFP10),EC]皮试试剂,该方法充分结合了结核菌素皮肤试验和γ-干扰素释放试验的所有优点,检测成本低、操作简便、适宜大规模人群和基层使用,可以有效鉴别卡介苗接种与结核分枝杆菌感染[31]。
结 语
以患者为中心,发现和治愈所有的肺结核患者,仍然是终止结核病流行的最基本策略。但是,随着我国的社会经济发展和结核病总体疫情的下降,仅仅依靠这一策略已不足以更快地降低疫情,亟需增加新的干预策略和措施,以治疗肺结核患者为重点的控制策略势必会逐步扩展到对新感染人群进行预防性治疗。当然,要启动实施和逐步扩展,还有很长的路要走,我们现在能做的而且必须要做的就是确定结核感染人群中的高危人群,有的放矢地开展预防性治疗。
综上所述,结合WHO的相关指南和我国的实际情况,对我国开展结核感染检测和预防性治疗的对象推荐如下:(1)与病原学阳性肺结核患者密切接触的 5 岁以下儿童结核感染者。(2)HIV感染者及艾滋病患者中的结核感染者,或结核感染检测未检出阳性但临床医生认为确有必要进行预防性治疗的个体。(3)与活动性肺结核患者密切接触的学生感染者。(4)其他人群,包括结核分枝杆菌感染者中需使用肿瘤坏死因子治疗、长期应用透析治疗、准备做器官移植或骨髓移植者、矽肺患者,以及长期应用糖皮质激素或其他免疫抑制剂的结核感染者。
目前,在我国开展预防性治疗还面临诸多问题,上述应该开展预防性服药的对象还没有对其全面开展检测和干预[32]。导致该局面形成的原因,一是不少医务人员对预防性服药工作没有清晰和坚定的认识,对应干预对象的健康教育不够,有时甚至劝其放弃预防性治疗。二是对结核感染干预的健康教育严重不足,对预防性服药的必要性和益处宣传过少,而对其药物不良反应宣传过度;故我们必须科学制订健康教育宣传方案,提高公众对结核病和预防性服药的认识。三是中国预防性服药的相关研究极少,应开展短程、更具安全性的预防性服药方案的研究,对预防性服药的实施状况及其效果进行包含卫生经济学在内的评价。
结核感染的预防性服药在我国处于刚刚开启的阶段,尽管步履艰难,但只要我们统一认识,科学部署,找到适合中国实情的干预方案,积极地、一步步地去开展工作,一定会逐步扭转目前在预防性服药实施方面的窘境,使其成为降低结核病疫情的另一把利剑,助力实现“End TB”的宏伟目标。

