头孢吡肟药物过敏体内试验一例
郑青,徐艳华,王怡玮,邵莉,郭胤仕
药物超敏反应(drug hypersensitivity reactions,DHRs)是指临床上出现的由药物制剂(包括有效药物和赋形剂)所引起的类似过敏症状的不良反应。药物超敏反应属于B型药物不良反应,世界卫生组织(WHO)将其定义为正常剂量的药物应用于人体而出现的不可预测的、与用药剂量无关的、有害的反应[1]。
药物超敏反应的诊断包括临床病史、皮肤试验、体外试验以及药物激发试验等。其中药物激发试验是诊断药物自身诱发药物超敏反应的金标准,但需充分明确其注意事项和禁忌证,并在最安全的医疗环境中进行[2]。
头孢菌素属于广谱半合成的β-内酰胺类抗生素,目前按发明年代和抗菌性能分为四代,临床应用十分广泛。头孢菌素的过敏反应发生率约为0.6%~3.3%[3],引起过敏及交叉过敏的主要抗原决定簇是其侧链结构[4]。对于因药物超敏反应而诱发的严重过敏反应,头孢菌素是最常见的诱发药物之一[5]。
头孢菌素的药物过敏试验具有以下特点:(1)与青霉素类相似,以无刺激性浓度的头孢菌素进行皮肤试验在诊断速发型超敏反应中具有较高的敏感度[6];(2)体外试验如Immuno-CAP系统,仅可检测部分头孢菌素的特异性IgE(sIgE),且检测的特异性虽高但敏感性不高[4];(3)头孢菌素对于激发试验的阴性预测值可达94%~98%[1]。
本例药物试验是根据患者的病史特点及临床诉求,以寻求阴性结果为目的的临床试验。笔者选择注射用盐酸头孢吡肟进行药物过敏体内试验,以明确患者是否对头孢吡肟存在药物过敏反应。
1 病例摘要
1.1 病史信息及相关检查
患者女,32岁。主诉反复用药后呼吸困难10年。患者在22岁时因发热(约38 ℃)在家中静滴头孢曲松(菌必治)等药物,在输液过程中出现睡觉憋醒(具体时间不详),自觉呼吸困难,有“喘息”声,遂停药并送当地医院急诊,送医期间出现黑朦、头昏、无力症状,但意识清楚。病程中有四肢抖动,但无明显皮肤瘙痒、皮疹、风团等皮肤黏膜症状,也无恶心、呕吐、腹痛、腹泻等消化系统症状;血压等循环系统情况不详。急诊考虑“药物过敏”,予“抗过敏药物(具体不详)”治疗,数小时后好转回家。至此患者经常在发热用药后出现类似症状,其中在补液时出现症状约3~4次,一次也用过“头孢菌素(具体药名不详)”;在口服药物时出现症状2次,一次在口服“阿奇霉素”等药物后约10 min发病,于当地急诊吸氧、肾上腺素注射等处理,约0.5 h后好转;一次为用过“退热冲剂”等药物后约0.5 h发病,当地诊所医生予扑尔敏治疗,症状未缓解而送当地医院治疗,考虑“药物过敏”。近3~4年患者感冒发热时仅用中药治疗,无类似症状出现。患者平素体健,教师职业。有“咽炎”病史,偶有黄痰。近2~3年冬季遇风易咳嗽,多持续约1~2月,无鼻眼部症状,无胸闷、喘息等。自觉平素易焦虑。母亲也曾“用药不适”(具体不详)。
生命体征平稳,心肺腹及全身皮肤未见明显异常。多导联心电图、胸部正位片无特殊。呼出气一氧化氮检测(FeNO):24 ppb。肺功能+舒张试验:肺通气功能基本在正常范围内,弥散功能轻度下降;支气管舒张试验阴性。过敏原检测(Immuno-CAP系统):总IgE 46.7 kU/L,德国小蠊i6 sIgE、户尘螨d1 sIgE、粉尘螨d2 sIgE、蟹f23 sIgE、虾f24 sIgE等均低于0.35 kUA/L。
入院拟诊:药物过敏反应可能。
1.2 试验方法
1.2.1 试验前准备
(1)知情同意:药物过敏试验知情同意书的签署。(2)人员准备:具备相关资质的主任、主治、住院医师,以及医技、护理人员等。(3)特殊准备:心电监护、抢救车,留置针开放静脉。抢救药物:肾上腺素、甲泼尼龙、多巴胺、支气管扩张剂等。(4)试验药物:注射用盐酸头孢吡肟 1.0 g(马斯平,中美上海施贵宝,AAS2202)、生理盐水等。
1.2.2 试验方法
(1)皮肤点刺试验(皮试液浓度:马斯平2 mg/mL;阴性对照液:缓冲盐水-甘油;阳性对照液:磷酸组胺5 mg/mL)。(2)皮内试验(皮试液浓度:马斯平0.2、2 mg/mL,生理盐水阴性对照)。为观察是否有迟发型过敏反应,对皮内试验进行了延迟判读结果(除皮内试验后20 min,还分别于皮内试验后24、48、72 h读取结果)。(3)静脉注射激发试验(马斯平剂量0、0、1、5、25、100、1 000 mg)。
1.3 量表测试
试验结束后,采用7项广泛焦虑障碍量表(GAD-T)[7]及健康问券抑郁量表(PHQ-9)[8]对患者进行测试。
1.4 结果
1.4.1 试验结果
使用头孢吡肟(马斯平)对本例患者进行皮肤点刺试验(马斯平2 mg/mL)、皮内试验(马斯平0.2、2 mg/mL,观察20 min、24、48、72 h)、静脉注射激发试验(马斯平0、0、1、5、25、100、1 000 mg),结果均显示阴性(表1~3)。本例患者头孢吡肟药物过敏体内试验最终结果为阴性。
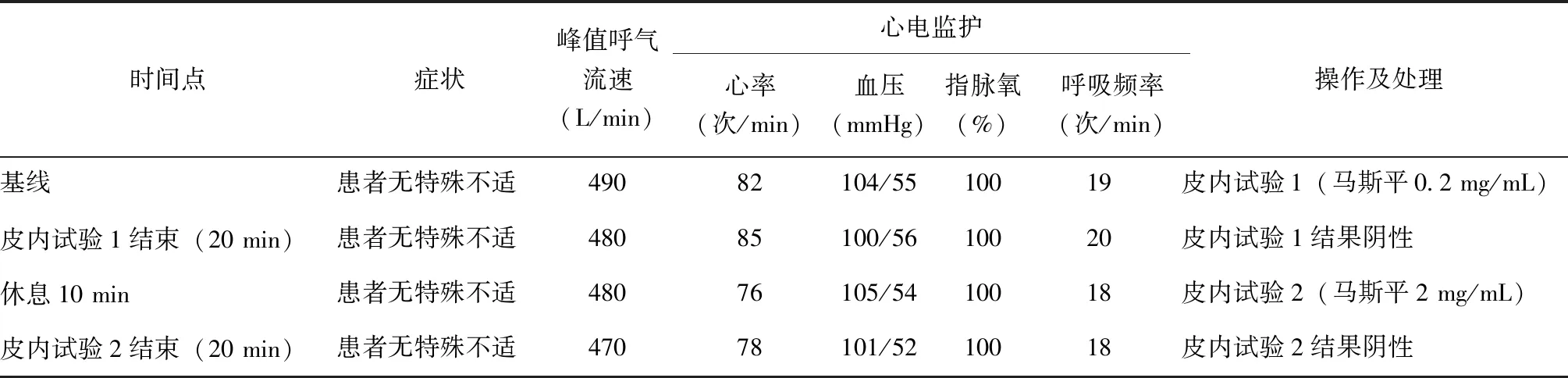
表2 皮内试验(马斯平0.2、2mg/mL)
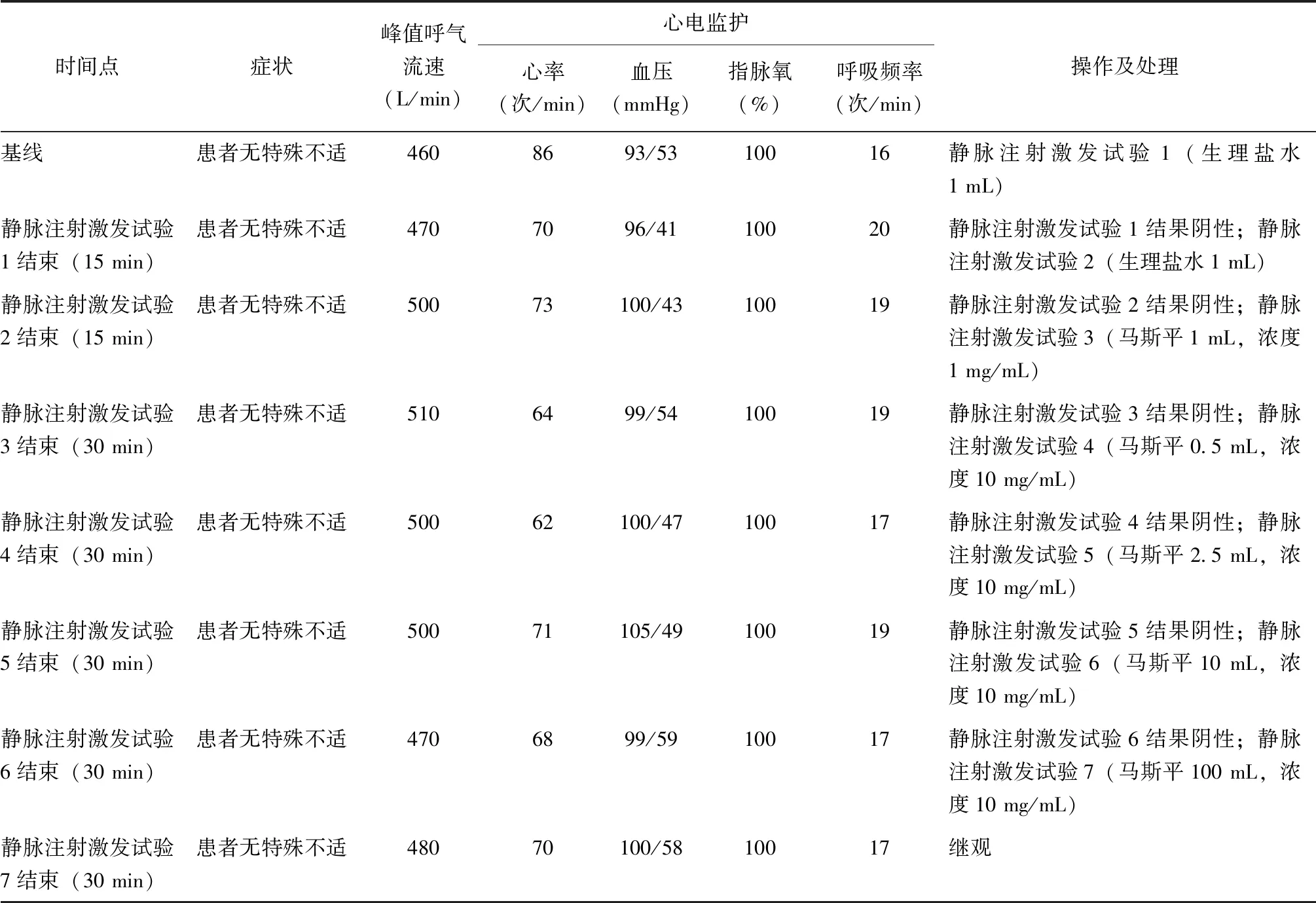
表3 静脉注射激发试验(马斯平0、0、1、5、25、100、1 000 mg)
1.4.2 补充量表结果
7项广泛性焦虑障碍量表(GAD-7):12分(10~14分中度焦虑)。患者健康问卷抑郁量表(PHQ-9):3分(0~4分没有抑郁)。
2 讨论
2.1 药物及浓度的选择
根据病史提示,该患者曾出现多种药物的疑似过敏反应,但均不能做出肯定的诊断。这些药物从种类上有头孢类、大环内酯类抗生素,也有“退热冲剂”等具体不详的药物;从接触方式看,既有静脉用药也有口服用药。如果对每个药物和接触途径都进行药物过敏体内测试,临床上可操作性较小。然而,这些药物中以静脉用头孢菌素的频次最高,因此根据患者的病史特点及临床诉求,选择了头孢菌素作为试验对象,以静脉用药作为激发方式。本例患者近年来感冒发热时仅用中药治疗而无类似症状出现,说明轻度的感染给其带来的困扰不大。头孢吡肟作为第四代头孢菌素,兼具较强的抗革兰阳性和阴性菌作用,如果经测试予以排除过敏可能,则当患者出现较严重感染时至少有一种有效抗感染药物可用,可以帮助患者获得最大的安全感。另外,由于不同制剂间所含辅料及药品纯度等均存在一定差异,辅料等添加成分也可能发生过敏反应,因此本测试选择了盐酸头孢吡肟原研制剂(注射用马斯平),以避免日后因选择产品不同而造成干扰。
在激发试验中,对试验方法及药物浓度的选择主要参考了药物过敏国际共识及注射用盐酸头孢吡肟的相关药品说明书:(1)成人可根据病情,每次1~2 g,每12 h一次,静脉滴注,疗程7~10 d。(2)静脉滴注时,可将本品1~2 g溶于50~100 mL的0.9%氯化钠注射液,药物浓度不应超过40 mg/mL。(3)静脉注射给药时,配好的溶液可直接注射到静脉中,在3~5 min内注射完毕。(4)头孢吡肟在浓度高达20 mg/mL时可能有刺激性[6]。在本激发方案中,为避免出现因药物刺激而造成的假阳性结果,设计的静脉激发最高浓度为10 mg/mL。
2.2 皮肤试验的选择和顺序
进行皮肤试验的时间最好是在过敏症状发生的4~6周后[1],以避免在过敏反应的不应期内得到假阴性结果。另外,进行皮肤试验时应首先进行皮肤点刺试验,阴性结果再进一步行皮内试验[4]。曾有文献报道,未先行点刺试验的高敏患者在接受皮内试验后出现了危及生命的严重过敏反应[9]。
为排除迟发型过敏反应,可以延迟皮内试验的判读结果(分别于皮内试验后24、48、72 h读取结果)[10]。当缺乏皮内试验所需要的静脉注射剂型时,斑贴试验是一项有用的辅助试验方法[6]。
皮肤试验浓度的选择主要参考青霉素类及头孢菌素类药物皮肤试验常用试剂推荐浓度表[4]。
2.3 神经心理因素的作用
病史提示,该患者的“过敏”症状主要以用药后呼吸困难为主,自觉平素易焦虑,且母亲也曾有“用药不适”。在进行第一步药物过敏试验(皮肤点刺)后约3 min患者即出现类似精神紧张症状,同时心率、血压、呼吸频率增高,但并未出现皮肤黏膜症状,也无消化系统症状,更未发生血压下降,这与通常过敏反应的症状不相符。而且,患者在安抚情绪后症状消失,心率、血压、呼吸频率恢复基线值。
患者事后回顾,诉试验中的表现与既往发病情形相类似。因此,本试验结束后补充了7项广泛性焦虑障碍量表测试,结果提示中度焦虑可能,故考虑该患者可能存在较严重的焦虑状态,从而与药物不良反应症状发生了混淆。有研究显示,药物激发试验本身就可引起患者出现显著的焦虑情绪[11]。因而,神经心理因素的影响还有待进一步的探讨。
2.4 药物激发试验的局限性
药物激发试验虽然被称作为“诊断药物超敏反应的金标准”,但其优势也是相较于所有其他检测方式而言的,也有它的局限性。除了临床上实际应用的难度和风险,其阴性结果并不能证明将来一直对药物具备耐受性,只是证明在进行激发试验的那个时间和剂量中没有出现药物超敏反应。然而即便如此,头孢菌素对于激发试验的阴性预测值可达94%~98%,而且那些得到阴性结果的患者再次接触所出现的症状均是轻度的和非速发的[1]。由此,本例患者所获得的阴性结果,至少提示其近期使用头孢吡肟是较为安全的。
尽管有些文件提出,药物激发试验中如果步骤过多有可能产生脱敏效应,导致试验出现假阴性结果,但此论点目前尚无相关文献支持[1]。本试验为防止这种现象的发生,严格控制了试验的步骤,与以往研究或指南推荐[12]相仿。
2.5 结论
药物不良反应发生率高,影响因素较多。药物过敏体内试验(皮肤试验、激发试验)作为在人体上进行的药物过敏的特异性诊断方法,具有重要的临床价值。但它同时也具有诱发严重过敏反应的风险,故临床上应在严密监视下进行。药物过敏体内试验至今尚无标准的实施方案,临床上多结合待测药物自身特点具体设计,故往往为个体化方案。因此尚需多中心临床研究,以明确各类试验药物的浓度、测试方案,以及试验的特异性、敏感性和安全性数据。

