直肠异常隐窝病灶与结直肠肿瘤的关系探讨
刘晓强,王 雯,许斌斌,李达周
1.泉州市第一医院消化科,福建 泉州362000;2.联勤保障部队第九〇〇医院,福州,350000
结直肠癌是目前最主要的肿瘤之一[1]。尽管诊断和治疗水平不断改进,结直肠癌的预后仍然较差,严重影响了人类健康。这几年来结直肠癌在中国的发病率有显著上升的趋势,且发病的年龄越来越年轻化,患者就诊时多已处于中晚期状态,疗效预后欠佳。所以,重视对早期结直肠癌的诊治及对高危人群的筛查,从而达到早发现、早诊断、早治疗的目的,对提高患者的生存质量有重大意义。结直肠肿瘤的发生和发展是一个多步骤多节奏过程,至今比较广泛认可的发展模式是:异常隐窝病灶(aberrant crypt foci,ACF)→腺瘤样息肉→癌变[2],国外有部分文献报道,直肠ACF数目与结直肠肿瘤关系密切,结直肠出现肿瘤的几率随着直肠ACF数目增加而增大[3]。但此结论是否具有重复性及验证性,还有待于更多大样本的前瞻性研究。本实验的研究目的是通过观察直肠ACF的内镜下表现及病理学特点,探讨直肠ACF与结直肠肿瘤的关系。
1 资料与方法
1.1 一般资料
随机选择2015年7月—2016年6月在联勤保障部队第九〇〇医院消化内镜中心进行肠镜检查的患者400例,排除炎症性肠病、肠道感染、直肠切除病史和肠道准备欠佳患者50例,入组患者共350例。入组患者签署知情同意书,并经过医院伦理委员会批准。
1.2 结直肠镜检查方法
由两名经验丰富的内镜医师进行结肠镜检查。通过给予复方聚乙二醇进行肠道准备,按照常规肠镜检查并记录病变发现的位置、数量及大小。退镜至直肠的中亨氏瓣到齿状线之间,先用大量蒸馏水冲洗黏膜,后用40~50 ml的0.4%美兰通过喷洒管进行染色2 min,随后吸净残存液体,用富士能EC-L590ZW肠镜进行放大观察,放大倍数为150~180倍,记录ACF个数(根据ACF个数进行等级划分:Ⅲ级、Ⅱ级、Ⅱ级、0级,分别对应的ACF个数>10个,6~10个,1~5个,0个)。
1.3 诊断标准
1.3.1 ACF内镜下诊断标准[4]:单个或聚集的异常隐窝,腺管染色加深,面积增大或管腔的内腔呈椭圆、锯齿状、裂隙状或上皮增厚。根据隐窝腺管开口形态将ACF分为3类:非异型非增生性(腺管开口为圆形或椭圆形),增生性(腺管开口为星形、裂隙状或锯齿形),异型性(挤压的腺管开口,上皮层显著增厚),见图1。

图1 内镜下直肠ACF表现(A:非异型非增生性;B:增生性ACF;C:异型性ACF)
1.3.2 ACF病理诊断参照标准[5]:(1)非增生非异型性:隐窝是圆形,分布规则,腺体的直径略微增大,细胞核略微拉长,但没有拥挤和分层;(2)增生性:腺体稍大,可呈锯齿状,比正常粘膜略高,局部粘蛋白缺失,有时拥挤,但无分层,上皮层正常;(3)异型性:杯状细胞数量减少或消失,细胞核略有增大,伸长,拥挤,分层和极性消失,见图2。
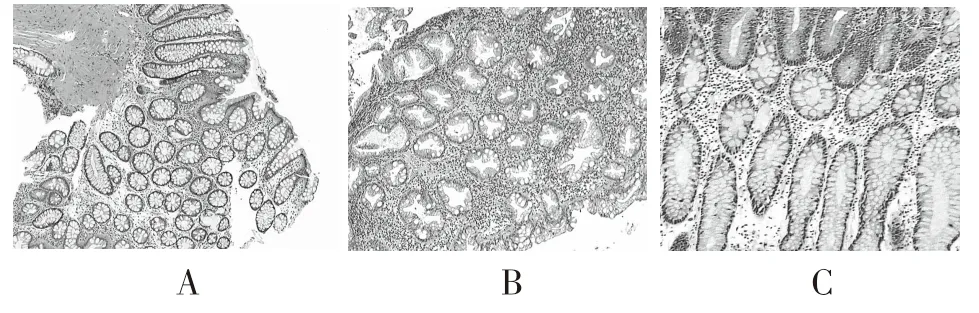
图2 病理下ACF表现(A:非异型非增生性ACF;B:增生性ACF;C:异型性ACF;HE染色×100倍)
1.3.3 结直肠肿瘤病理组织学诊断标准[6]:结直肠肿瘤的活检标本,均制成组织切片进行常规HE染色后,经本院两位经验丰富的病理科医师诊断,如意见不一致,由第3位经验丰富的病理科医师诊断,以少数服从多数为准。
1.4 统计学方法
数据采用SPSS 22.0软件进行统计分析,计量资料以均数±标准差()表示,组间比较采用t检验;计数资料用例数和百分比(%)表示,组间比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 ACF的患病率及分布情况
共纳入350例患者,其中结直肠癌组34例,腺瘤组25例,增生性息肉51例,正常黏膜组190例。患者中ACF总的发病率为68.86%,其中异型性ACF患病率为9.42%。ACF在结直肠癌组(30例)、腺瘤组(41例)、增生性息肉组(64例)、正常黏膜组(106例)患病率分别为88.24%、85.33%、80.39%、55.78%。异型增生ACF患病率分别为38.24%、13.33%、11.76%、2.11%,见表1。
2.2 结直肠疾病发病率与ACF的关系
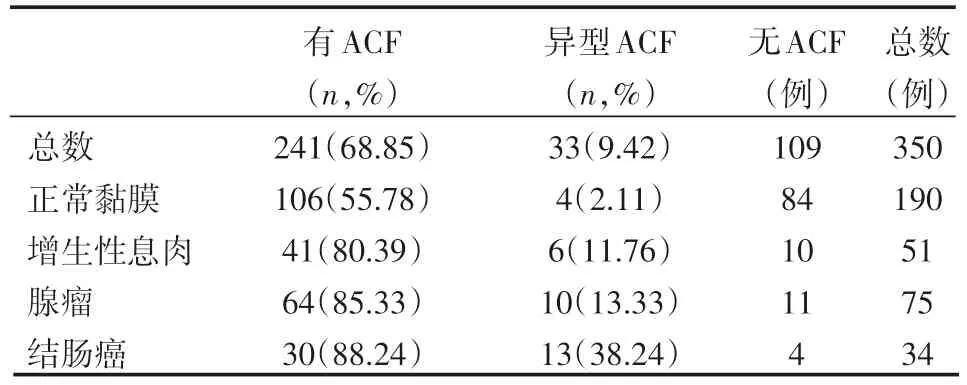
表1 ACF的患病率及分布情况
增生性息肉在有ACF组的患病率为17.01%,而无ACF组为9.17%(χ2=3.704,P=0.0541)。在有ACF组,腺瘤的发生率为26.6%,而无ACF组为10.1%,OR(95%CI)为3.221(1.632~6.395),χ2=12.084,P=0.001。 在 有ACF组,结直肠癌的发生率为12.4%,而无ACF组为3.7%,OR(95% CI)为3.732(1.281~10.872),χ2=6.594,P=0.01。即ACF是结直肠癌、腺瘤的一个危险因素。
2.3 在各种结直肠病变中不同数目级ACF的发生率
应用χ2检验可以得出,O级、Ⅰ级、Ⅱ级、Ⅲ级ACF组在增生性息肉的患病率分别为9.17%、12.75%、21.92%、18.18%,差异无统计学意义(P=0.083);O级、Ⅰ级、Ⅱ级、Ⅲ级ACF组在腺瘤的发生率分别为10.09%、18.62%、30.14%、34.85%,差异具有统计学意义(P=0.000);O、Ⅰ、Ⅱ、Ⅲ级ACF组在大肠癌的发生率分别为3.68%、6.87%、16.43%及16.67%,差异具有统计学意义(P=0.005),见表2。
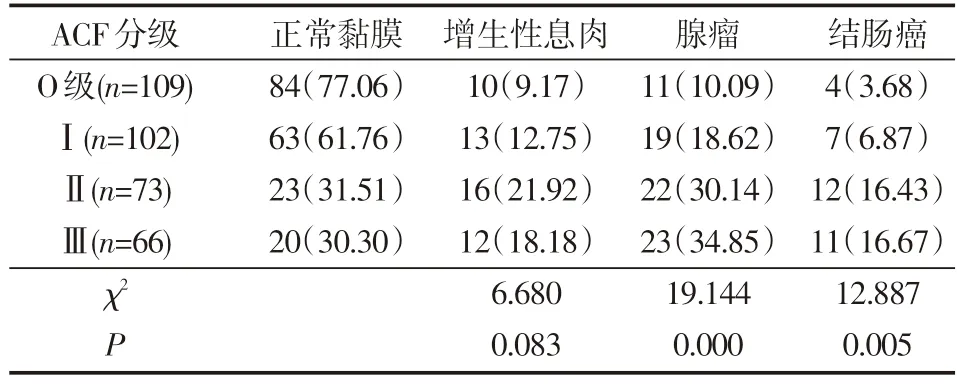
表2 在各种结直肠病变中不同数目级ACF的发生率 例(%)
3 讨论
近年来结直肠癌是导致死亡的主要肿瘤之一[7],病死率居高不下,这给社会及个人带来巨大的心理和经济负担,因此加强对结直肠癌及其癌前病变的预防和治疗具有重要意义。目前对于结直肠癌的化学药物防治主要集中在腺瘤方面[8],其中NSAIDs类药物最多,比如塞来昔布、舒林酸、阿司匹林等,而近年来二甲双胍对于结直肠息肉的预防作用也逐渐成为一个研究热点。然而化学药物预防和治疗结直肠腺瘤的临床研究存在以下几个缺陷:一是有的腺瘤较大可能无法被完全切除而导致测量误差,其次是随访所持续的时间较长而造成患者的依从性较差、副反应较大、失访率高。ACF用作评估化学药物对腺瘤、腺癌的作用的中间介质具有以下几个优点:药物治疗时间短;胃肠道反应、胃溃疡、乳酸酸中毒显著减少;患者的配合度较好,随访资料较完整,比较不会出现脱防。因此我们选择ACF作为研究对象,由于直肠的分节运动和蠕动较少,易于内镜下观察,因此选择直肠部位的ACF作为检测指标。癌前病变包括大肠腺瘤、家族性腺瘤性息肉病、炎症性肠病以及异常隐窝病灶。当前公认结直肠癌发展的一个重要预测指标是ACF,并且是可以在内窥镜下观察到的最早期癌前疾病[9-10],有时甚至和微小的结直肠腺瘤无法区分。许多研究证实,在ACF的突变基因与大肠癌发生、发展中的突变基因一致,如在ACF、腺瘤、腺癌中KRAS基因突变的概率分别为78%、84%、88%,三者之间没有显著差异[11];在非异型ACF、异型ACF及肿瘤中β-catenin表达率分别为2.45%、72.7%、100%,其中后两者在β-catenin的异位表达差异没有显著的统计学意义[12]。有研究表明,在正常组、腺瘤组和结直肠癌组中ACF的发病率和均数呈逐步递增,其中在大肠癌组中高达95%[13],异型ACF与结肠肿瘤的发生存在密切关系,而我们试验结果发现ACF在结肠癌组、腺瘤组、增生性息肉组、正常黏膜组的患病率分别为88.24%、85.33%、80.39%、55.78%,异型ACF患病率分别为38.24%、13.33%、11.76%、2.11%。随着患者组织学改变严重性增加,异型增生ACF患病率逐渐增高。同时通过分析结直肠病变发生率与ACF的关系,我们得出ACF是结直肠癌、腺瘤的一个危险因素。
当然,ACF的研究目前还存在问题悬而未决,研究发现:(1)北美人群的直肠ACF的阳性率就比较低,是否存在种族差异性还需进一步研究;(2)ACF内镜识别和分类所用标准存在显著差异,导致报告的ACF患病率存在很大差异。(3)ACF可能可以自行消退,具体的机制尚不明确,约43%的ACF在1年后仍可以检测到。本试验还存在许多不足,如收集的资料不够完善,有研究发现ACF的危险因素还包括吸烟、饮酒、阿司匹林或其他非甾体抗炎药物等[14],研究对象并不是普通人群,而是为需要完善结直肠镜检查的患者。同时样本量较少,因此分析的结果可能存在一定的偏倚。
综上所述,ACF可能是结肠腺瘤和结直肠癌的独立危险因素。

