不同剂量结合雌激素联合地屈孕酮治疗围绝经期综合征效果
任国丽 邓春霞 张 凡 高立亚 孙鸿博 赵桂君
北京市垂杨柳医院(100022)
围绝经期卵巢功能逐步弱化衰退,可引发围绝经期综合征(MPS)[1]。可造成患者睡眠障碍、月经紊乱、易怒焦躁、出汗、潮热等症状[2]。病症严重者可导致心血管疾病、骨质疏松症风险升高[3]。大量研究及相关治疗指南明确[4-5],绝经激素治疗(MHT)可有效缓解MPS相关症状。近年,临床以MHT核心雌激素补充辅以孕激素以增强MPS治疗效果,调节内分泌,预防骨质疏松。因MHT剂量差异所致药效不同,且有关指南明确指出[6],激素补充治疗剂量需严格遵循“安全”、“有效”、“最低”的标准。故本研究收MPS患者行前瞻性研究,探析不同剂量结合雌激素(CEE)联合地屈孕酮治疗MPS的临床效果。
1 资料与方法
1.1 资料
收集本院2017年6月—2018年7月收治的MPS患者73例,均有绝经症状,诊断符合MPS诊断标准[6]。纳入标准:①MPS确诊;②卵泡刺激素(FSH)>40U/L;③雌二醇(E2)<110pmol/L;④无MHT禁忌证;⑤地屈孕酮、CEE药物耐受;⑥知情同意。排除标准:①伴子宫内膜异位症;②子宫肌瘤≥3cm;③高血压;④糖尿病;⑤癫痫、哮喘;⑥一级亲属乳腺癌病史;⑦心肝肾功能不全;⑧血液系统疾病;⑨重度吸烟或酗酒;⑩≤3月使用雌激素制剂。本研究经医院医学理论委员会讨论同意。
1.2 治疗方法
行单盲法数字随机分组。标准剂量组:采用CEE(新疆新姿源生物制药,0.625mg/片)0.625mg/d,口服,持续28d为1个治疗周期;低剂量组:采用CEE(新疆新姿源生物制药,0.3mg/片)0.3mg/d,口服,持续28d为1个治疗周期。两组均于治疗第17d起始口服地屈孕酮(荷兰Abbott Biologicals B.V,10mg/片)10mg/d,连续序贯用药12个周期。
1.3 观察指标
①分别于治疗前,及治疗3、6、9、12个周期采用Kupperman 评分[7]评价MPS患者症状变化。症状包括:心悸、失眠、抑郁、焦虑、疲乏、骨关节疼痛、头痛、泌尿感染、潮热出汗、感觉异样、情绪波动过度等,总分0~51分,分值越高病情越重。②于治疗前、治疗12个周期后,取晨空腹静脉血,酶联免疫吸附法检测FSH、E2、黄体生成素(LH)。③记录用药期不良反应情况。
1.4 疗效标准
按照Kupperman 评分标准评价MPS患者症状改善效果:评分较治疗前降低≥60%显效,降低20%~59%有效,降低<20%无效。
1.5 统计学方法无效
采用SPSS19.0数据分析。行χ2及t检验,P<0.05差异有统计学意义。
2 结果
2.1 两组临床资料比较
两组临床资料比较无差异(P>0.05),见表1。
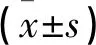
表1 两组临床资料比较
2.2 两组治疗前后症状变化比较
两组治疗后,Kupperman 评分均明显降低,且标准剂量组用药3个周期评分降低幅度优于低剂量组(P<0.05);治疗6个周期后,两组评分降低幅度无差异(P>0.05)。见表2。
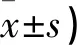
表2 两组治疗前后不同时期Kupperman 评分比较(分,
2.3 两组治疗前后性激素水平比较
两组治疗前FSH、E2、LH比较无差异(P>0.05);治疗12个周期后两组E2水平升高,FSH、LH降低,且标准剂量组E2水平高于低剂量组(均P<0.05)。见表3。
2.4 两组治疗效果比较
用药3个周期后,治疗有效率标准剂量组与低剂量组无差异(P>0.05),用药12个周期后两组治疗有效率均达到90%以上,但两组比较无差异(P>0.05)。见表4。
2.5 安全性分析
两组用药期间均未发生不耐受现象,标准剂量组胃肠道反应及乳房胀痛等不良反应发生率高于低剂量组(P>0.05)。见表5。
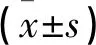
表3 两组治疗前后性激素水平比较
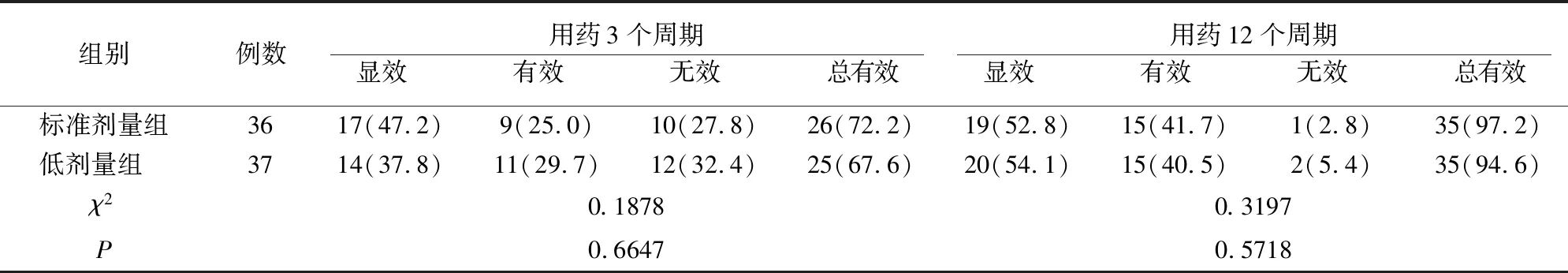
表4 两组不同用药周期后治疗效果比较[例(%)]

表5 两组不良反应发生比较[例(%)]
3 讨论
MPS为卵巢功能低下或衰退所致相关症候群[8-9]。MHT为临床认可及首选MPS治疗方案,疗效得到众医师认可。余晓娟等[10]研究指出,激素补充治疗MPS,可减缓机体激素缺失程度,降低因激素水平波动对机体过度影响。2018年相关治疗指南亦建议MPS治疗在保证疗效目标中最大程度控制剂量[11]。本研究针对PMS患者实际特点,重点分析MHT方案中不同药物剂量对MPS患者的影响,为临床用药提供参考。
基于雌孕激素补充治疗“最低”、“有效”、“安全”的剂量控制标准,本院给予CEE 0.625mg标准剂量、CEE 0.3mg低剂量分别联合地屈孕酮治疗MPS患者,并对两种用药方案不同周期进行Kupperman 评分比较。标准剂量组用药3个周期时Kupperman 评分降低幅度优于低剂量组,但治疗6个周期后两组评分无明显差异。有研究指出[12],Kupperman 评分能够全面准确评价MPS患者症状程度。本研究结果,标准剂量或低剂量CEE联合地屈孕酮均可缓解MPS症状,标准剂量用药在治疗前期更具优势。
李方凤[13]研究,受MPS病因机制影响,患者雌激素紊乱失衡多呈FSH高水平状态,亦导致植物神经系统症状发生;MHT治疗能有效补充雌激素,缓解MPS症状[14]。丁桂英等[15]认为,提高E2水平可减轻MPS患者激素不平衡状态。孕酮能够降低腺垂体分泌LH及FSH,孕激素合用可改善MPS患者植物神经系统症状反应[16];同时,补充孕激素亦可刺激机体雌激素负反馈调节。本研究,MPS患者治疗后E2水平明显升高,FSH、LH均降低,且两组治疗12个周期后E2、FSH、LH已无明显差异,表明两种剂量方案均可调节MPS患者体内性激素,MPS症状缓解率均达到90%以上,表明低剂量方案即可有效满足MPS治疗,但治疗早期(3个周期内)标准剂量方案MPS症状改善效果更明显,但持续使用可导致MPS患者胃肠道反应及乳房胀痛等风险增高,而低剂量方案减小了毒副反应。
综上所述,不同剂量CEE与地屈孕酮序贯用药均可改善MPS症状,调节雌孕激素水平;标准剂量CEE用药方案在治疗3个周期内更具优势,但不良反应风险较高;而低剂量CEE方案即可满足MPS症状缓解需求,且符合“最低”、“有效”的治疗原则,用药安全性更佳。

