急救护理措施用于产科产后出血产妇中的临床效果
马瑞丽
(沈阳市妇婴医院,辽宁 沈阳 110015)
产后出血是胎儿分娩出后24 h内,失血量超过500 mL,剖宫产时超过1000 mL,目前临床分娩中,产后出血为产妇最主要的致死原因,一旦发生轻则造成产妇休克,重则导致产妇死亡。产妇发生产后出血,即便及时采取救治措施,也可能造成继发性垂体前叶功能减退。临床研究中指出[1],导致产妇出血的原因主要包括精神过度紧张、胎盘滞留、凝血功能障碍等,其中精神过度紧张主要影响产妇的子宫收缩力,而子宫收缩不足是引发产后出血的主要原因之一,其诱发机制是由于子宫收缩导致血管闭合水平出现问题,从而导致出血的情况发生。调查研究[2]显示,产后出血发生率为分娩总数的2%~3%。产后出血可严重威胁产妇的生命健康,常规护理在此类产妇中的应用效果不佳,基于此,本文选取我院产科收治的产后出血产妇80例进行对比试验,研究急救护理措施应用于产后出血产妇护理中的临床效果,报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月至2019年1月我院产科收治的产后出血产妇80例,依照随机分组原则分为急救护理组与常规护理组,各40例。急救护理组产妇孕周37~39周,平均(39.12±0.65)周,年龄20~36岁,平均(26.38±5.24)岁,初产妇26例,2次分娩14例;常规护理组产妇孕周37~39周,平均(39.32±0.58)周,年龄20~35岁,平均(26.09±5.31)岁,初产妇27例,2次分娩13例。两组产妇的年龄、孕周等一般资料比较,无显著差异(P>0.05),具可比性。
1.2 方法 常规护理组对产妇采用常规护理方法,如输血护理、静脉输注护理等。急救护理组在常规护理基础上实施急救护理措施,具体措施如下。
1.2.1 病情监控 护理人员在产妇产后的2~24 h密切监控产妇的生命体征,尤其是密切关注产妇产道是否有出血增加情况,每隔0.5 h观察一次产妇的肌肤血色,是否出现肌肤苍白现象,每隔0.5 h观察记录一次产妇的血压情况,嘱其平卧于床,减少活动,去枕以减少血液汇集在下半身,使病房温度控制在24~26 ℃,如 出现异常应立即与医师取得联系,进行相应干预治疗。
1.2.2 休克预防护理 产妇发生产后出血后,因大量失血可造成失血性休克,因此需做好预防失血性休克的相关措施,如在产妇床头备好急救药物等,给予产妇吸氧治疗,提高其血氧饱和度,避免因失血导致的缺氧。实时监测产妇的心率、血压、体温等,与产妇保持对话,以确定其意识是否清醒,若产妇出现血压降低、心率加快等症状时及时联系医师进行治疗。
1.2.3 休克纠正护理 对已发生失血性休克的产妇,将其头部和胸部抬高20°~30°,下肢抬高15°~20°,以此促进其下肢静脉回流,及时建立2条以上的静脉通道,若产妇为急性出血,需选择大血管进行穿刺输注,2条静脉通道中,1条为产妇输注升压药物,1条则为产妇快速补充血浆。根据实际情况决定是否应用静脉留置针。休克纠正期间密切观察产妇的生命体征,根据产妇的各项生命体征变化调整输注速度,避免输注过快导致产妇发生肺水肿。对于休克较为严重产妇,因失血较多造成血管萎陷难以完成穿刺,此时医师需将产妇静脉切开为其建立静脉通道。创建静脉通道应确保一次成功,避免多次穿刺,延误抢救时间。
1.2.4 筛查出血原因 在抗休克治疗的同时,护理人员辅助医师筛查产妇出血的原因,若产妇为软产道撕裂导致的出血则需要找到其裂伤部位,医师进行缝合止血;若产妇为凝血功能障碍发生的大出血,则需实施有效的抗休克、抽血交叉配血等工作,并做好子宫切除术的术前相关准备工作,以便医师决定实施子宫切除时随时可以进行操作。对子宫收缩乏力的产妇实施子宫按摩,方法为:对产妇下腹进行按压,并向下推动子宫,以大拇指放置于产妇子宫底部,同时对其子宫底部、前壁均匀按摩,动作需轻柔,促使其宫腔内的积血被充分挤压出宫腔,促进子宫收缩。静脉滴注缩宫素,有助于提高子宫收缩力,达到止血效果。对于胎盘滞留的产妇需立即清理其体内残留的胎盘,对于产道损伤产妇则需协助医师进行相关产道修复术,减少产妇出血。
1.2.5 对产妇的出血量进行记录 利用称重法或容积法对产妇产后的出血情况进行记录,并对其进行导尿管留置,观察其产后尿量,若尿量<30 mL/h说明产妇血容量不足,若<20 mL/h,表明产妇血容量严重不足,需立即进行输血。
1.2.6 心理护理干预 多数产妇发生产后出血后因担心自身生命安全而出现焦虑、害怕等情绪,不良情绪会加重出血状况,导致失血性休克的发生。有效的心理护理干预,可降低产妇焦虑程度,护理人员在实施护理过程中保持从容和镇静,使产妇相信本院医务人员可有效帮助其进行止血治疗,不会危及其生命健康,必要时让产妇家属给予对其进行安慰,有助于消除产妇的焦虑感及孤独感。
1.2.7 病情稳定后护理 在产妇发生产后大出血后,即便对产妇实施有效的急救护理措施,依然不可避免出现感染等并发症,待产妇病情稳定后可采取针对性护理:产妇大出血后身体较为虚弱,易受感染因此需注重病房环境护理,通过定时开窗换气保证室内空气质量,定期对产妇的日用品进行消毒杀菌处理,避免产妇感染,并利用空调调节室内温度,避免此阶段产妇发生感冒。产后出血患者由于出血症状及预后难度相对于正常产妇其心理和生理压力均处于较高的水平,会增加其焦虑、不安等不良情绪的发生率,还可能导致产妇出现惧怕妊娠等情况,对其预后水平产生较大的影响,需要对产妇进行良好的心理干预,时常关心和慰问产妇情况,以积极热情的态度给产妇介绍主治医师以及护理人员的基本情况,让产妇放心,时常鼓励产妇,提高其治愈信心。产妇产后大出血发生后,其身体较为虚弱,合理饮食搭配可促进产妇康复,由护理人员根据产妇的身体状况进行相应饮食指导,食物应避免油腻、辛辣,以适宜产妇恢复为宜,且在产妇饮食护理过程中,让产妇养成良好的饮食习惯。个人卫生护理:产妇无法下床活动期间应有护理人员对产妇的外阴等部位进行清洗,保持其产道清洁,避免感染发生。
1.3 观察指标 观察护理有效率、护理满意度、产后产妇的焦虑、抑郁情况,临床护理效果等级标准为显效:抢救成功,产妇未实施子宫切除术;有效:实施子宫切除术后抢救成功;无效:产妇死亡。护理满意度利用简易调查表统计,共有十分满意、一般满意、不满意3项,产妇或产妇家属填选。焦虑、抑郁情况则利用焦虑自评量表(Self-rating Anxiety Scale,SAS)及抑郁自评量表(Self-rating Depression Scale,SDS)进行评估。
1.4 统计学处理 使用SPSS24.0软件完成数据处理,SAS评分、SDS评分等计量数据用()表示,行t检验,护理有效率和护理满意度等计数资料用[n(%)]表示,行χ2检验,P<0.05表示有统计学意义。
2 结果
2.1 两组产妇护理效果比较 急救护理组产妇护理有效率显著高于常规护理组产妇(P<0.05)。见表1。
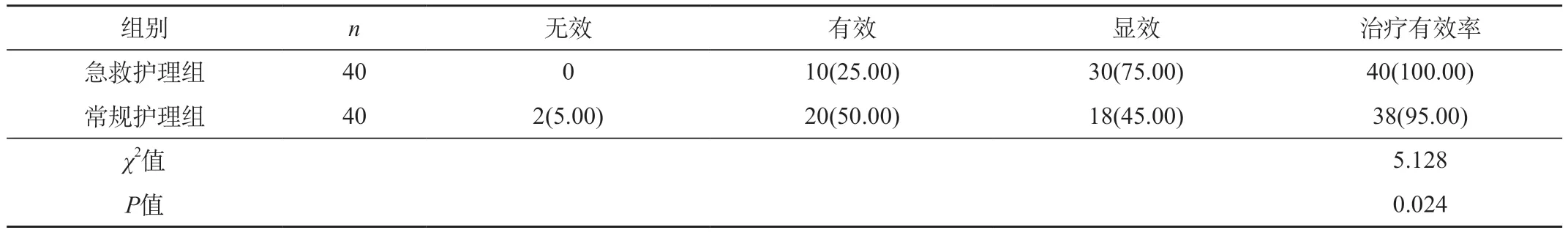
表1 两组产妇护理效果比较[n(%)]
2.2 两组产妇SAS评分、SDS评分比较 急救护理组治疗前后的SAS、SDS评分分别为(56.72±6.24)分、(57.13±6.08)分;(39.68±4.98)分、(40.74±5.69)分;常规护理组治疗前后的SAS、SDS评分分别为(56.47±6.25)分、(57.21±6.03)分;(46.58±7.69)分、(47.64±8.54)分。治疗前,两组患者的SAS、SDS评分无显著差异;治疗后,急救护理组SAS、SDS评分较常规护理组更优,有统计学意义(P<0.05)。
2.3 两组产妇护理满意度比较 急救护理组护理满意度为100.0%(31例十分满意、9例一般满意、0例不满意);常规护理组护理满意度为90.0%(18例十分满意、17例一般满意、5例不满意),两组数据比较,有统计学意义(P<0.05)。
3 讨论
产后出血是产科常见的产后并发症,出血量>500 mL时为严重失血,若未及时得到救治可发生失血性休克,严重时可造成产妇死亡。产妇产后出血的主要原因为精神过度紧张导致的子宫收缩力不足,临床中对于产妇出血的救治,主治医师治疗为主,护理人员只起到了辅助作用,明显增加了医师的工作量及工作压力水平,而且产妇抢救效果还未尽人意,如病死率偏高、产妇的子宫切除率较高等。通过不断地临床实践和研究,发现采用更好的急救护理措施对产后出血产妇进行护理治疗具有更好的临床效果。
本研究中,对产后出血产妇从病情监控、休克预防、休克纠正、出血原因筛查、心理护理等方面实施急救护理措施,获得了满意的护理效果。急救护理措施是在常规急救护理的基础上对产妇进行针对性的急救护理干预,主要对患者的恢复阶段进行相关护理工作,能提高患者的后续治疗以及预后水平,有效减少产妇产后感染发生情况及改善产妇的不良情绪水平,明显改善患者的预后情况,提高其护理满意度水平。但本次研究的患者例数有限,数据量较小,因此研究结果还具有一定的偶然性,还需后续采用大样本的研究数据作为支撑和依据,以此来更有力的证明本次研究情况。
综上所述,在产科产后出血产妇的护理工作中应用急救护理措施取得了较好的护理效果,可有效提高护理有效率,降低产妇焦虑、抑郁情绪,提高护理满意度。

