不同手术入路在腹腔镜直肠癌前切除低位吻合术中的应用
(南京医科大学附属苏州科技城医院肿瘤外科,江苏 苏州 215153)
直肠癌属于临床常见的恶性肿瘤,患者临床症状以大便次数增多、便血、肛门坠胀等较为常见,若未选择有效治疗方案,随着疾病持续性进展,可能出现排便梗阻、消瘦、恶病质等严重并发症,给患者带来严重危害[1]。临床多选择手术治疗,既往的开放性手术因创伤较大、术后并发症较多、复发率较高等因素,无法满足临床要求。随着微创技术不断完善更新,腹腔镜直肠癌前切除低位吻合术被提出,受到临床医生及患者的认可[2]。但关于腹腔镜直肠癌前切除低位吻合术的入路方式存在较大争议,最常用的手术入路为传统中间入路与头侧中间入路,前者能够对患者生殖系统进行保护,但手术过程中视野欠佳,易增加第253组淋巴结的清扫难度,无法准确分辨左结肠动脉,稍有不慎可能给患者带来较大损伤[3-4];而头侧中间入路可弥补前者的缺陷,对第253组淋巴结进行有效清除,同时保留患者左结肠动脉[5]。但关于这两种入路方式临床疗效的相关报道较少,对此,本研究回顾性分析80例直肠癌患者的临床资料,对比两种手术入路方式下患者的综合疗效差异,以进一步丰富临床相关研究。
1 资料与方法
1.1 临床资料
回顾性分析2016年1月至2017年12月在我院接受腹腔镜直肠癌前切除低位吻合术80患者的临床资料,依照不同手术入路分为2组。40例直肠癌患者术中采取头侧中间入路,设为改良组,其中男22例,女18例;平均年龄(59.67±7.83)岁;结合《2017版欧洲肿瘤学会直肠癌指南解读》[6]评定,Ⅰ期肿瘤9例,Ⅱ期肿瘤12例,Ⅲ期肿瘤19例。另外40例直肠癌患者术中采取传统中间入路,设为传统组,其中男23例,女17例;平均年龄(60.87±7.92)岁;TNM分期评定Ⅰ期肿瘤11例,Ⅱ期肿瘤11例,Ⅲ期肿瘤18例。患者临床主要症状包含黏液血便与排便习惯改变,均系单发肿瘤,平均肿瘤直径3.5 cm,平均肿瘤下缘距肛缘8.0 cm,术前病理活检确诊为直肠腺癌,影像学下未见远处转移[7]。本研究2组患者基线资料对比差异均无统计学意义(P>0.05),具有可比性。
纳入标准:①术前电子结肠镜检提示直肠癌变,系单发,病理活检确诊为直肠癌[8];②可全程参与本次研究;③无相关手术禁忌证。排除标准:①术前影像学检查结果提示伴有远端转移,或周围脏器浸润与复发;②合并其他严重器质性疾病;③哺乳、妊娠期女性;④急诊手术病例。本研究经我院医学伦理委员会批准通过,患者及家属知情同意。
1.2 手术方法
传统组采取传统中间入路,患者取截石位,在患者脐部上端3 cm位置进行切口,并在麦氏点、右侧腹直肌外缘脐部水平线交点、耻骨联合上端5 cm位置分别做操作孔。创建人工气腹,放入腹腔镜检查腹腔,确定病灶位置及具体状况。对降结肠、乙状结肠系膜进行游离,清扫周边脂肪组织及淋巴结,同时给予全直肠系膜切除,但保留左结肠动脉。随后经过肛门给予降结肠与直肠吻合术,放入引流管结束手术。
改良组采取头侧中间入路,患者取头低足高截石位,抬高左侧,待小肠自然朝头侧、右侧移动。建立人工气腹,采取四孔或五孔法,脐上3 cm位置做观察孔,耻骨正中上3 cm位置做辅助孔,切口长度约5 mm,其余操作孔与腹腔镜下常规操作孔保持一致,入镜后常规视查,执行腹腔镜辅助下直肠癌前切除低位吻合术。乙状结肠朝左上方牵引,将后腹膜与乙状结肠系膜交界处充分暴露,持超声刀将后腹膜于交界线处切开,并沿腹主动脉进行向上解剖,直达肠系膜下动脉根部。将乙状结肠系膜提起,经其后方沿Toldt筋膜与Gerota筋膜间隙向降结肠旁沟方向分离。将左侧输尿管与其周围生殖血管暴露后,再沿间隙经头侧分离至胰尾下缘与肠系膜下动脉根部。脚侧朝向分离至骶骨岬水平,充分游离乙状结肠系膜及降结肠。将乙状结肠系膜与降结肠提起,并将血管鞘于肠系膜下动脉根部打开,顺系膜缘裸化肠系膜下动脉显露直肠上动脉、乙状结肠或左结肠动脉,对血管周围的淋巴结与脂肪进行清扫,左结肠动脉予以保留,并经其分叉以下1 cm位置将肠系膜下动脉切断。降结肠系膜沿左结肠动脉降支切断,保留肠缘血管弓,于水平横断肠系膜行静脉分支,并将肠系膜下静脉由肠系膜下动脉根向外1~2 cm 解剖。进行周围淋巴结及脂肪清扫工作,并依照全直肠系膜腹腔镜切除法与双吻合器法切除直肠肿瘤,再重建肠道结构。吻合器肠道重建后,若近端肠管长度不足,则游离结肠脾曲,促结肠松解充分,再予以吻合操作。待肠道重建并吻合后,对吻合后的肠壁近端-远端血运情况进行检查,若存在血运情况不满意,可沿左下腹将末端回肠提出,进行临时双腔造口。通过向肛门内注气的方法对患者有无吻合口漏情况进行检查,吻合口近端肠管弯垂自然无张力。
1.3 观察指标
分别对2组患者手术情况、术后并发症及预后情况进行统计学对比分析。手术情况包括:手术时间、术中出血量、头侧左结肠后间隙打开时间、肠系膜下动脉周围淋巴结清扫时间、第253组淋巴结清扫数目、肿瘤下切缘距离、术后排气时间及住院时间。术后并发症情况包括肠梗阻、尿路感染、切口感染、吻合口出血、吻合口漏。与患者建立准确的院外随访通道(电话、微信等),展开为期1年的随访调查,记录患者术后预后情况,包括术后生存情况、肿瘤复发情况、肿瘤转移情况。
1.4 统计学处理
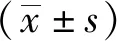
2 结果
2.1 手术情况比较
在手术时间、术中出血量、肿瘤下切缘距离、术后排气时间及住院时间方面,2组患者比较差异无统计学意义(P>0.05)。而在肠系膜下动脉周围淋巴结清扫时间及第253组淋巴结清扫数目上,改良组优于传统组,差异有统计学意义(P<0.05),见表1。
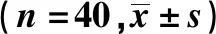
表1 患者手术情况比较
2.2 患者并发症发生率比较
改良组7例(17.50%)患者发生术后并发症;传统组8例(20.00%)患者发生术后并发症,2组比较差异无统计学意义(χ2=0.205,P=0.651),见表2。
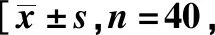
表2 患者并发症发生率比较例(%)]
2.3 患者预后情况
随访1年,所有患者随访期间均无死亡情况,经定期复查无肿瘤复发与转移,预后较满意。
3 讨论
直肠癌是发生于患者齿状线至直肠乙状结肠交界处的癌变,其发病率较高,是较为常见的一类消化道恶性肿瘤。随着我国社会经济的稳步提升,国人生活水平有了大幅发展[9-10]。饮食结构的改变,动物脂肪及蛋白质摄取过量以及食物纤维摄入的不足,是当下临床较为公认的直肠癌发生的高危因素[11-12]。生理学上,直肠癌病灶位置较“低”,因此在疾病的临床诊断中,经由乙状结肠镜或是直肠指诊可较好地确诊疾病,前期检查可行性高。但从解剖学角度思考,因直肠癌的癌变位置处于患者盆腔深处,呈现较为复杂的解剖关系,极大程度增加了临床手术难度,容易导致手术治疗不彻底,影响患者预后,同时极易引起疾病复发,影响患者治疗效果[13-15]。良好的入路方式将有助于术者获取更佳的术野,提高手术疗效。因此,为保障手术高效地进行,需重视手术入路的选择。近年来我国微创技术高速发展,各类腔镜设备的研发与改良,使得临床手术治疗“可视性”提升,良好术野下更利于手术操作;微创手术创口小,不仅控制了患者术中出血量,更利于患者术后创口愈合;同时在术后感染方面亦优于开放性手术[16-17]。
本研究中2组直肠癌患者实施的经腹腔镜下直肠癌前切除低位吻合术,手术核心理念基本保持一致,最终目的在于切除患者癌变组织,以实现疾病根治。而对于本次研究中变量的选择,笔者将目光投放在了手术的入路环节。以往的直肠癌根治术入路主要有中间入路及侧方入路,中间入路的综合实用价值大于侧方入路,于是临床逐渐舍弃侧方入路而改用中间入路,以获得更佳的手术可行性。随着临床学者对手术入路方法的不断探索及思考,一种新式的入路方法逐渐进入临床视野,即本次研究中所重点观察的头侧中间入路法。
康博雄等[18]的研究肯定了胸腔镜下头侧中间入路的可行性及疗效价值,且手术安全性高,术后随访中并未出现严重并发症、复发及转移情况,本研究结果与之一致。本研究结果显示,2组患者的手术时间、术中出血量、肿瘤下切缘距离、术后排气、住院时间及并发症发生率比较差异无统计学意义,但改良组的肠系膜下动脉周围淋巴结清扫时间更短,第253组淋巴结清扫数目更多,且2组均未出现复发及转移,进一步证实了头侧中间入路的疗效,其不仅缩短了淋巴结清扫时间,同时促进了第253组淋巴结的彻底清扫,以及左结肠动脉的准确分辨和保留,降低了患者痛苦,为良好预后提供支持。
在术式上,虽然头侧中间入路较传统中间入路多了经肠系膜下动脉头侧的腹主动脉表面腹膜处打开进入左结肠后间隙这一步骤,但传统中间入路方式在游离全直肠系膜及淋巴结清扫后,其本身需要游离一定的左结肠后间隙,以保障充分的肠管游离,促进无张力吻合,因此二者手术时间比较差异无统计学意义[19-20]。由于头侧中间入路进入左结肠后间隙这一步骤能够顺势裸化肠系膜下动脉上方,故而在后续的肠系膜下动脉周围淋巴结清扫上较传统入路方式更高效。头侧中间入路方式下头侧肠系膜下动脉左结肠后间隙充分打开,也使后续清扫第253组淋巴结更加高效和彻底,对术后降低并发症发生率具有积极意义[21-24]。同时,术中将屈氏韧带处韧带、筋膜切断,小肠肠襻完全朝右季肋区推移,手术视野更加清晰。
综上,采取腹腔镜下直肠癌前切除低位吻合术治疗直肠癌时,经由头侧中间入路法并不会对患者手术时间、术中出血量、住院时间、并发症等治疗指标造成负面影响;相反,经头侧中间入路可有效缩短肠系膜下动脉周围淋巴结清扫时间,在第253组淋巴结清扫上更具优势。

