颌面部Rosai⁃Dorfman病1例报道及文献复习
陈毅, 谢宏亮, 汤剑明, 翁汝涟, 冯力, 左敏
1.深圳市人民医院口腔医学中心口腔颌面外科,广东 深圳(518000); 2.深圳市人民医院病理科,广东 深圳(518000)
Rosai⁃Dorfman病(Rosai⁃Dorfmandisease,RDD),又称窦组织细胞增生伴巨大淋巴结病(sinus histio⁃cyt⁃osis with massive lymphadenopathy,SHML),是一种良性、自限性、病因不明的组织增生性疾病[1]。通常表现为淋巴结窦被组织细胞浸润和扩张而引起的大规模淋巴结病变,可见组织细胞主动吞噬的淋巴细胞,它常被误认为淋巴瘤。淋巴结是RDD最典型的受累部位,但高达43%的RDD病例存在淋巴结外病变[2]。由于单独发生于淋巴结外RDD少见且表现多样,缺乏典型的影像特征,特别是发生于颌面部的RDD国内外文献罕有报道。本文报道1例原发于右颊部、右颌下区的结外型RDD,并进行文献复习。
1 病例资料
1.1 一般资料
患者,男,39岁,因右颊部渐大肿物2年、右颌下肿物3个月入院。患者于2016年发现右颊部肿物,2018年又发现右颌下肿物,一直未予以治疗,肿物逐渐增大,分别为拇指大小和樱桃大小,否认疼痛感,否认消长史。
1.2 临床检查
面部对称无畸形,口唇形态正常,上下颌骨大小及外形对称。右颊部可扪及一约3.5 cm×2.0 cm×1.0cm大小肿物,右颌下区可扪及一约3.0cm×2.0cm×1.0 cm大小肿物,边界清晰,活动度佳,质地中等偏硬,无压痛,表面较光滑未扪及明显结节,未触及血管搏动。颈部等浅表淋巴结未触及肿大。
1.3 辅助检查及诊断
上颌骨、颈部增强+平扫CT示:右侧颌面部见弥漫性分布的软组织影,边界欠清,密度均匀,增强扫描见中等均匀强化(图1)。腹部彩超显示:肾脏,肾上腺,肝脏,胆囊、胆管及脾脏未见明显异常声像。胸部X线片未见明显异常。实验室检查:白细胞计数10.36×109/L(↑),红细胞压积41.90%(↓),血小板平均分布宽度17.40 fl(↑),单核细胞比值9.70,淋巴细胞绝对值4.02,单核细胞绝对值1.01。初步诊断为右侧颌面部病变,考虑淋巴系统来源肿瘤可能性较大。
2 结果
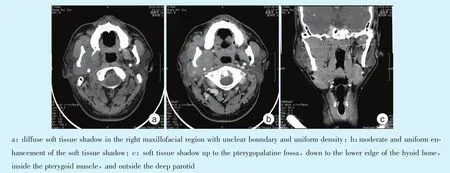
Figure 1 CT manifestation in the right maxillofacial region图1 右颌面部CT表现
因未发现全身浅表淋巴结肿大,为明确诊断,全麻下行右颊部、右颌下肿物切除术,术后抗炎消肿对症治疗。
患者术后经抗感染等对症支持治疗,伤口无明显红肿、渗出,术区愈合良好。术后大体标本可见:右颊部灰褐组织一块,体积为4.0 cm×2.0 cm×0.8 cm,切面灰白实性;右颌下灰黄组织一块,体积为3.5 cm×2.0 cm×1.5 cm,切面灰黄实性,质中。术后病理诊断:(右颊部、右颌下肿物)Rosai⁃Dorfman病。HE染色镜下可见:纤维脂肪组织中见结节性病灶,由淡染区和深染区组成。淡染区为片状分布的多边形细胞,体积大,胞质丰富,其内可见淋巴细胞及中性粒细胞(伸入运动);深染区由淋巴细胞及浆细胞构成。免疫组化显示:S⁃100(+)、CD68(+)、CD163(+)、CD1a(⁃)、CD21FDC(+)、Lan⁃gerin(⁃)、IgG(+)、IgG4(+)(图2)。
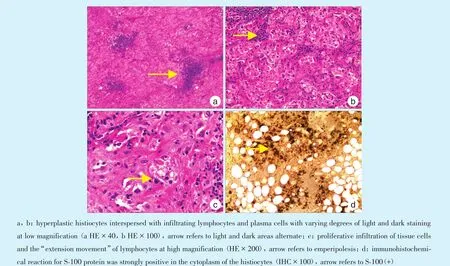
Figure 2 Pathological and immunohistochemical manifestations图2 病理学及免疫组化表现
患者术后11个月复查,临床体格检查未发现复发,因患者拒绝复查CT,建议定期随访。
3 讨论
3.1 病因
1969年Rosai和Dorfman首先报道了“窦性组织细胞增生伴巨大淋巴细胞病”[1],1972年正式命名为“Rosai⁃Dorfman 病”。1990 年,Goodnight等[2]收集了423例RDD患者的数据:患者平均年龄20.6岁,58%为男性,黑人和白人的比例相同(各为43.6%),亚裔占4.6%;87%的患者出现双侧无痛性淋巴结肿大,除头颈部淋巴结外,累及眼眶、上呼吸道、唾液腺发生率分别为50%、73%、25%,50%累及两个以上部位。本病例为男性患者,39岁,病变部位为右颊部、右颌下区。目前RDD病因和发病机制尚不清楚,研究表明其发病机制可能存在以下假说:与自身免疫性疾病和病毒(如Parvovi⁃rusB19、EBV、HHV⁃6 等)感染有关[3⁃4];与 IgG⁃4 相关硬化性疾病有关,在病理活检中可发现IgG⁃4类纤维化及IgG⁃4阳性的浆细胞浸润[5]。
3.2 临床分型及表现
根据病变累及范围分3种亚型:淋巴结型、结外型和混合型[6]。典型临床表现为双侧颈部淋巴结无痛性肿大,质地偏硬,可相互融合成巨块,腹股沟、腋下、纵隔淋巴结亦可受累,常伴多克隆高丙球蛋白血症、血沉加快、发热、白细胞增多等[7]。本例患者全身无淋巴结肿大、发烧、盗汗、发冷、体重减轻等症状。约40%的病例伴有结外部位累及,主要以头颈区多见,皮肤、鼻腔、鼻窦、上呼吸道、眼眶、骨、涎腺及中枢神经系统等,临床表现随累及的部位而不同,可不累及淋巴结或不伴其他系统功能异常。与通常良性孤立性淋巴结病相比,结外RDD的死亡率达到40%,在下呼吸道、肝脏和肾脏受累的患者中死亡率高,分别为30%、33%和40%[8]。本例患者根据临床表现及术后病理,诊断为颌面部结外型RDD,尚未见其他部位累及。
3.3 影像学表现
目前普遍认为RDD无特定的影像学特征,易与肿瘤、炎症等相混淆。不过Mar等[8]认为影像学在鉴别、分期和监测RDD方面很有用,CT最常显示孤立或播散性的淋巴结病,表现为典型的增强或浸润重要器官的影像。MRI表现为T1加权像上呈低至中等强度,T2加权像上呈中等至高强度,视脂肪饱和度的存在而定,ADC图上扩散受限,信号强度低。局限或是远处转移的淋巴结病都应考虑RDD,因为80%的结外RDD伴有淋巴结肿大。因此,虽然没有特定的影像学特征将RDD与其他疾病区分开来,但如果出现双侧无痛性颈淋巴结肿大,尤其是发生在儿童和青少年时,应考虑RDD[9]。本病例为结外型RDD不伴有淋巴结肿大,根据临床表现及CT也初步诊断为淋巴瘤、淋巴结炎。
3.4 病理学及免疫组化表现
病理学检查和免疫组化检查为诊断RDD的金标准[10],组织细胞(Rosai⁃Dorfman细胞)吞噬淋巴细胞和红细胞被认为具有诊断意义,镜下典型表现为:①RDD细胞体积大,呈圆形或卵圆形,边界模糊,胞质丰富,胞核大,核仁较明显;②显微镜下可见RDD细胞吞噬淋巴细胞和中性粒细胞,即吞噬运动;③高倍镜下见RDD细胞组成淡染区,深染区为中性粒细胞、浆细胞等,深染区和淡染区组成不规则结节样结构。
3.5 鉴别诊断
结外型RDD的病理较其他类型出现更多纤维化和较少的RDD细胞、较少的emperipolesis现象[11],此时易与头颈部肿瘤和特殊感染性炎症性疾病相混淆,应与淋巴瘤、朗格汉斯组织细胞增生症、淋巴结炎、唾液腺肿瘤、恶性黑色素瘤等相鉴别。免疫组化 S⁃100、CD68、Mac387阳性,CD21、CD1a、R4/23阴性有助于结外型RDD的确诊。本病例病理也出现了较多的纤维组织,但其中S⁃100强阳性,CD1a阴性,可与上述疾病区分。
3.6 治疗方法与预后
RDD是一种良性、具有自限性的组织细胞疾病,一般只需观察,有持续症状或有重要器官或系统受累者(即中枢神经系统)需进行治疗[8,12]。20%RDD患者只需要观察不需要治疗就可以完全消退;在需要全身治疗的结外型RDD患者中,类固醇是首选的治疗药物,然而治疗效果的可靠性和持久性是不可预测的[13];眼眶、气道和中枢神经系统受累的情况下放疗是可以作为缓解症状和保存重要器官的一种选择;如果患者有重要器官受累或有生命危险比如压迫气道,手术还是最有效的方式;对于弥散的RDD或对手术、放疗、类固醇治疗不佳的病例,化疗是不错的选择,已取得不同程度的成功[14]。本病例因颌面部肿大,术前检查考虑淋巴瘤等疾病,选择手术治疗。
RDD预后与病变累及的范围有关,绝大多数可自行消退或病情持续迁延,极少数患者由于全身免疫功能低下或重要脏器(肺、肝、肾等)的累及或并发症而死亡,据报道,7%的RDD病例死于免疫缺陷[15]。结内型RDD通常会自动退化,结外型RDD 有较高的慢性复发倾向[8,16]。本病例患者术后11个月随访,面部外观改善,患者满意,临床体格检查未发现明显复发,因患者拒绝复查CT,建议定期随访观察。
4 小结
RDD在颌面疾病中是一种较罕见的组织增生性疾病,病因尚未完全明确,临床表现根据部位而异,无特异的影像学特征,病理学检查和免疫组化检查可明确诊断RDD,治疗仍未有统一的临床指南,预后与累及的范围有关。

