PPV 联合ILMP 治疗视网膜脱落的疗效及并发症观察
席文静,徐夏冰,杜 波,赵亚东
(陕西省核工业215医院眼科,咸阳 712000)
视网膜脱落(RD)是一种常见的难治性眼病,严重影响患者的视力。引起视网膜脱落的病因较为复杂,多因视网膜周边格子状、囊样变性、玻璃体液化变性、视网膜粘连等导致[1]。RD 主要采用手术治疗,以保存中心视力。而如何在解剖复位的基础上,尽可能的提升和改善患者的视力,是研究的重点和难点。临床上治疗RD 主要是采用玻璃体切割术(PPV),其可提高RD的愈合,缓解症状,改善视力[2],但是总体效果欠佳,且预后一般。有研究发现,PPV 联合内界膜覆盖(ILMP)治疗可以更好地提高RD 患者视力[3],但是实际应用较少,因此,本研究主要探究了PPV 联合ILMP 治疗单眼视网膜脱落的治疗效果,为RD 的治疗方案选择提供参考。
1 资料与方法
1.1 病例资料 选择2015 年1 月~2018 年1 月我院收治的82 例单眼视网膜脱落患者,依据患者入院的先后顺序,分为两组,2015 年1 月~2016 年7 月为对照组,2016 年8 月~2018 年1 月为研究组,每组41 例,两组一般资料无显著差异(P>0.05)。
1.2 纳入和排除标准 纳入标准:经眼底镜、眼底彩超和光学相干断层扫描检查确诊为视网膜脱落,无手术禁忌症;视力下降或视物变形;病历资料完整;患者对本研究充分知情,签署同意书,并得到医院伦理委员会的批准。
排除标准:有严重心、脑、肝、肾疾病者;不能耐受手术者;妊娠期或哺乳期妇女。
1.3 治疗方法 两组手术前连续3 d 使用抗菌眼药水滴眼,使用球后麻醉。对照组:行闭合式标准三切口PPV,先切除中央玻璃体,使其完全后脱离,切净玻璃体后皮质;再详细检查周边视网膜,确定无其他病变后进行气-液交换,使用笛针吸除视网膜下液,再缝合巩膜伤口。术后,患者卧床3~5 d,减少对视网膜的压迫。 研究组:在行PPV 的同时,联合行ILMP 治疗,术中彻底切除玻璃体皮质,剥离黄斑区内界膜。在充分气-液交换后,使用笛针吸除视网膜下液体,给玻璃体腔注入15%的全氟丙烷(C3F8)(湖南康润药业有限公司,国药准字S20083098),术后取俯卧位连续2 w 以上[4]。
患者均在术后1 天开始使用抗菌眼药可乐必妥滴眼液(第一三共制药(北京)有限公司,国药准字H20000655)进行护理治疗,药物剂量为3 次/d,每次1 滴,使用1 个月;或激素类眼药典必舒滴眼液(S.A. Alcon Couvreur N.V.(比利时),进口药物批准文号H20130742)进行护理,药物剂量为4 次/d,每次1 滴,使用1 个月。
1.4 观察指标 (1)在术后1 个月后观察视网膜解剖复位情况:术眼视网膜解剖复位愈合标准:①黄斑裂孔闭合消失,中心凹形态恢复;②裂孔缘平贴;③晕轮减少或彻底消失;④中心凹形态部分恢复。未达到上述愈合标准的为术眼视网膜解剖复位未愈合。
(2)视力恢复情况:术后6 个月,观察患者视力恢复情况。视力增加≥2 行,或手术治疗前视力<0.1,治疗后>视力0.1,为视力增加;术后视力低于术前为视力下降;其他则为无变化。视力恢复率=(视力增加例数/总例数)×100%。
(3)最佳矫正视力:在术前和术后3 个月、6 个月,所有患者均由同一未参与本研究的医师采用国际标准视力表检测患者的最佳矫正视力(BCVA),记录时转换为最小分辨角对数LogMAR视力。
(4)并发症:统计患者术后出现眼压升高、视野缺损、晶状体浑浊等并发症的发生情况。
1.5 数据分析 应用SPSS 22.0 软件分析,计量资料以mean±SD 表示,组间比较采用t 检验,计数资料用[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组视网膜解剖复位情况比较 研究组视网膜复位解剖学愈合率明显高于对照组(P<0.05,表1)。
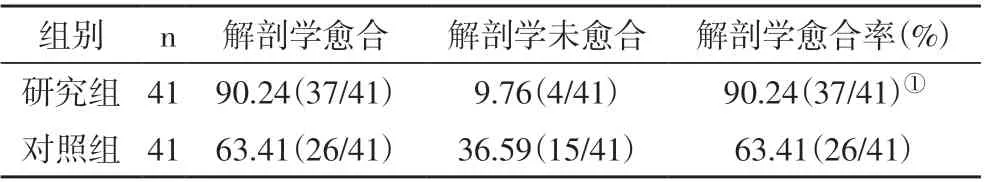
表1 两组视网膜解剖复位情况比较 [例(%)]
2.2 两组视力恢复情况比较 研究组治疗后视力恢复率明显高于对照组(P<0.05,表2)。
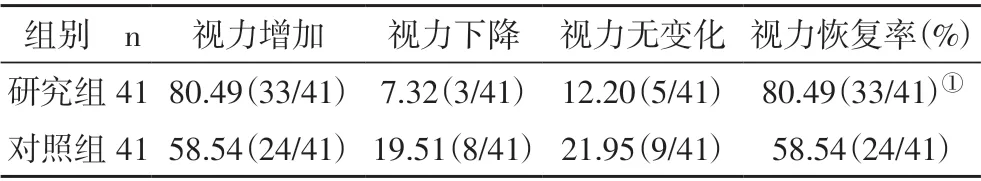
表2 视力恢复情况[例(%)]
2.3 两组治疗前后BCVA 比较 治疗前两组BCVA 比较无差异(P>0.05),治疗后3 和6 个月,两组BCVA 均明显升高,且研究组高于对照组(P<0.05,表3)。

表3 两组治疗前后BCVA比较
2.4 两组并发症比较 研究组眼压升高、视野缺损、晶状体浑浊等并发症发生率明显低于对照组(P<0.05,表4)。

表4 两组并发症比较 [例(%)]
3 讨论
RD 会对患者的中心视力造成严重影响,其一旦发生,视功能自行恢复的概率非常小,因此,一旦确诊要立即进行手术治疗[5],临床上常采用PPV 手术进行治疗,但效果仍不令人满意。有研究发现,玻璃体后脱落在RD 的形成、发展过程中有重要作用,玻璃体后脱离会牵拉视网膜内界膜(ILM),造成断裂损伤,最终导增殖膜的形成,影响患者视力恢复和视网膜解剖复位愈合[6],而彻底剥除ILM 可以更好的促进黄斑裂孔愈合,采用ILMP 手术可彻底剥除ILM,但是目前二者联合对视网膜脱落的研究报道不多,为此,本研究探讨了PPV联合ILMP 治疗视网膜脱落的疗效及并发症发生情况,为视网膜脱落治疗提供参考依据。
本研究结果显示,研究组视网膜手术解剖形态复位情况和视力改善恢复的情况均显明显优于对照组,说明PPV 联合ILMP 治疗效果优于PPV 单独治疗。这可能是因为两种手术方式联合治疗,可以在较大范围内解除内界膜的离心性张力,利于黄斑裂孔缩小,增加视网膜的可塑性,同时去除了视网膜表面的增殖膜组织,均可有效地恢复患者的视力。黄斑裂孔周边存在大量的玻璃体残留皮质,其清除难度较大,而单纯使用PPV 难以去除玻璃体及周围残余的皮质,通过ILMP 可进行彻底的清除[7]。其次,去掉黄斑区内界膜后,术后裂孔复发或视网膜形成前膜的几率会大幅降低,减少复发率,因此可有效地恢复患者的视力;ILMP 将内界膜剥除后会形成轻度微创面,对组织修复产生刺激作用,促使裂孔自我修复,加快愈合速度[8]。本研究治疗后3 个月和6 个月,两组BCVA 均明显升高,且研究组高于对照组,说明联合治疗能有效的提高患者的BCVA,主要是由于ILM 剥离可以松解裂孔周围的视网膜,去除了Müller 细胞增殖的组织,从而有效地恢复患者的视力。术后研究组眼压升高、视野缺损、晶状体浑浊等不良并发症发生率明显少于对照组,说明两种手术方式联合治疗RD 的安全性更好,主要是由于ILM的剥离,减少视网膜内界膜因牵拉,使眼压保持稳定,而且ILM 的剥离,清除了覆盖在视网膜表面的胶原纤维增殖膜,减少晶状体浑浊,使视野缺损减少[9]。
PPV 联合ILMP 治疗视网膜脱落能够有效的改善患者视网膜解剖复位,促进视力恢复,并发症少,安全可靠,可推广使用。

