双平面探头在经会阴前列腺穿刺中的应用
李筱梅,骆炳嘉,赖丽萍,谢芳林
兴国县人民医院 (江西兴国 342400)
我国前列腺癌发病率虽远低于欧美国家,但是据相关资料显示,近年来,我国前列腺癌发病率呈日益上升趋势[1]。据研究显示,双平面探头经会阴前列腺穿刺的应用价值较高[2]。行双平面探头超声引导下经会阴穿刺和经直肠穿刺是现阶段最为标准的前列腺穿刺活检方法。两者的区别主要体现在进针部位、针刺线路、超声探头、穿刺架等方面。本研究旨在探讨双平面探头超声引导下经会阴前列腺穿刺的有效性及安全性,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2018年1月至2019年2月收治的52例疑似前列腺癌患者,按照不同检查方法分为试验组和对照组,每组26例。试验组平均年龄(62.36±7.68)岁;平均体重(72.35±15.68)kg。对照组平均年龄(63.11±7.14)岁;平均体重(72.66±15.41)kg。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审核批准。纳入标准:(1)直肠指检发现患者存在前列腺硬结,前列腺有占位性病变且不能排除前列腺癌;(2)血清前列腺特异抗原水平高于4 ng/ml;(3)患者知情研究内容,并签署知情同意书。排除标准:(1)急性前列腺炎患者;(2)凝血功能障碍患者;(3)合并严重心肺疾病或严重高血糖患者。
1.2 方法
试验组行双平面探头超声(开立S50)引导下经会阴穿刺:患者取膀胱截石位,常规消毒;向上牵拉阴囊,暴露会阴部,以肛门上方20 mm和中线旁开15 mm处为穿刺点,行局部麻醉后,穿刺针于超声引导下进入前列腺包膜组织中,予以阻滞麻醉;将探头插入直肠中,再使用自动活检枪穿刺患者左侧叶尖部位置(穿刺1针)、中部位置(穿刺1针)和基底部位置(穿刺1针),再于左侧叶外周带外侧位置处穿刺2针,然后使用同样方法穿刺患者右侧位置(总针数为10针);穿刺结束后,消毒,包扎会阴部进针点。
对照组行双平面探头超声(开立S50)引导下经直肠穿刺:患者保持左侧卧位且屈膝,臀部朝向医师,常规消毒;使用聚维酮碘消毒肠壁,麻醉肠壁黏膜,将探头插入直肠中,使用超声自动活检枪穿刺患者左侧叶尖部位置(穿刺1针)、中部位置(穿刺1针)和基底部位置(穿刺1针),再于左侧叶外周带外侧位置处穿刺2~3针,然后使用同样方法穿刺患者右侧位置(总针数为10~12针);穿刺结束后,消毒肠壁,进行止血。
1.3 临床评价
比较两组视觉模拟评分法评分(总分10分,分数越高说明疼痛感越强)、并发症(肉眼血尿、排尿困难以及泌尿生殖系统感染)发生率及术后出血率。
1.4 统计学处理
2 结果
2.1 两组并发症发生率比较
两组并发症发生率比较,差异无统计学意义(P>0.05),见表1。
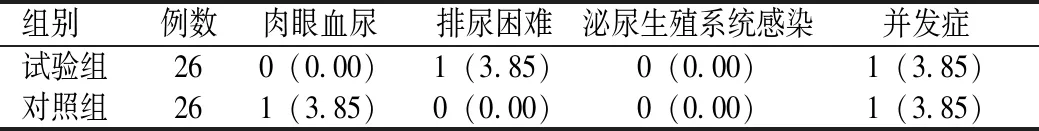
表1 两组并发症发生率比较[例(%)]
2.2 两组视觉模拟评分法评分、术后出血率比较
试验组视觉模拟评分法评分、术后出血率均低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组视觉模拟评分法评分、术后出血率比较
3 讨论
常规筛查前列腺癌的手段主要有经直肠超声检查、血清前列腺特异抗原检查及直肠指检。但是,常规筛查手段确诊率不高,所以临床中未广泛使用。早期正确诊断和及时治疗前列腺癌患者是提高其生命健康安全的重要措施,现阶段对前列腺癌患者的诊断主要依靠超声引导下经会阴穿刺活检和超声引导下经直肠穿刺活检[3-4]。
有研究报道,经会阴前列腺穿刺和经直肠前列腺穿刺方式的主要区别在于并发症发生率以及患者是否能够耐受[5-6]。本研究结果显示,两组并发症发生率比较,差异无统计学意义(P>0.05);试验组视觉模拟评分法评分、术后出血率均低于对照组,差异有统计学意义(P<0.05)。经会阴前列腺穿刺的疑似前列腺癌患者能够达到良好的止痛效果,而在经直肠前列腺穿刺过程中疼痛会引起疑似前列腺癌患者的不配合,严重情况下导致中断此项操作,因此在经直肠前列腺穿刺前需评估好患者的心理状态,对于易怒或者易焦躁的患者需做好相关准备。对于存在直肠出血风险的患者,选择经会阴前列腺穿刺活检方法可达到更为理想的效果。经直肠前列腺穿刺方法术后出血率高于经会阴前列腺穿刺方式,究其原因可能是因为肠道内的肠壁供血更为丰富,所以更易出现出血。
综上所述,相较于双平面探头超声引导下经直肠前列腺穿刺,双平面探头超声引导下经会阴前列腺穿刺的应用有效性及安全性均较高。

