PetCO2分压与PaCO2分压监测在呼吸衰竭患者中的应用比较
叶仁江 万绍芳

摘 要 目的:观察呼气末CO2分压(PetCO2)与动脉血CO2分压(PaCO2)监测在呼吸衰竭患者中的应用效果。方法:选取呼吸衰竭患者800例,均同步使用呼气末CO2分压与动脉血CO2分压两种方法监测。对比分析两种血气监测结果在不同呼吸机模式及不同原发疾病类型中的差异。结果:PetCO2与PaCO2在不同呼吸机模式下及不同原发疾病类型中的监测结果相比,差异无统计学意义(P>0.05)。结论:PetCO2与PaCO2无显著差异,使用PetCO2取代PaCO2监测血气能够避免频繁采血,可减轻患者病痛,实现不间断的血气实时监测,利于患者治疗。但从A/C、未分区模式及慢阻肺监测结果来看,数据吻合度相对较低,因此在临床中应结合实际情况选择合理的监测方式。
关键词 呼吸衰竭 PetCO2分压 PaCO2分压
中圖分类号:R459.7; R563.8 文献标志码:A 文章编号:1006-1533(2019)23-0072-03
Comparison of the application of PetCO2 partial pressure and PaCO2 partial pressure in the monitoring of patients with respiratory failure
YE Renjiang1*, WAN Shaofang2
(1. Department of Critical Medicine, 2. Department of Respiratory and Nephrology, the Peoples Hospital of Nanchang County, Jiangxi Nanchang 330200, China)
ABSTRACT Objective: To study the effect of PetCO2 and PaCO2 in the monitoring of patients with respiratory failure. Methods: Eight hundred patients with respiratory failure were selected and simultaneously monitored by both PetCO2 partial pressure and PetCO2 partial pressure. The differences between the two blood gas monitoring results in different ventilator modes and different types of primary diseases were analyzed. Results: There were no differences between PetCO2 and PaCO2 in different ventilator modes and primary disease types (P>0.05). Conclusion: There are no significant differences between PetCO2 and PaCO2 for monitoring blood gas indicators. Use of PetCO2 instead of PaCO2 can avoid frequent blood collection, thus reducing patients pain and realizing real-time blood gas monitoring, which is of benefit to treatment. However, the data consistency is relatively low in view of the A/C, undifferentiated mode and COPD monitoring results so that reasonable monitoring method should be selected based on actual situation.
KEy WORDS respiratory failure; PetCO2; PaCO2
呼吸衰竭是急诊科较常见的通气、换气功能障碍性疾病,发病后患者难以进行自主有效的气体交换,导致体内二氧化碳潴留,氧气含量缺失,从而引发多种代谢紊乱及生理功能障碍等临床综合征[1]。神经中枢传导系统或呼吸机病变、肺组织及呼吸道病变、肺血管疾病等,均为诱发呼吸衰竭的常见因素[2-3]。特异性的临床表现为呼吸困难且急促,且患者易并发多种合并症,如精神神经疾病、肺性脑病、消化道出血、意识障碍、水肿、球结膜充血等,对患者生命健康威胁较大[4]。在临床治疗过程中,常需要使用血气分析仪对患者气体交换功能进行监测,常用血气监测方法主要为PetCO2与PaCO2两种。其中,PetCO2具有实时连续性特点,PaCO2则更加普及,为明确此两种方法劣性,本研究通过对比分析,比较两种监测方法在呼吸衰竭患者中的应用效果。
1 资料与方法
1.1 一般资料
选择2016年1月至2018年12月本院收治的呼吸衰竭患者800例,均给予PetCO2、PaCO2监测血气水平。本研究经伦理委员会审查批准同意。男435例,女365例;年龄46~78岁,平均年龄(61.26±11.75)岁;Ⅰ型呼吸衰竭366例,Ⅱ型呼吸衰竭434例;急性症状322例,慢性症状478例;脑血管疾病181,慢性阻塞性肺疾病268例,重症肺炎162例,多发伤79例,其他110例。
1.2 入选标准
纳入标准:①符合《呼吸泵衰竭监测与治疗中国专家共识》[5]中的呼吸衰竭诊断标准;②不能准确表达自我感受者;③年龄在18~80岁之间;④在了解本研究详情后,患者及家属自愿签署知情同意书。
排除标准:①严重心、肝、肾功能障碍性疾病患者;②身体条件无法满足插管患者;③不能积极配合治疗及数据统计患者;④血流动力学不稳定的患者。
1.3 方法
呼气末血气:选择侧孔取样方式,由同一位医师操作血气生化分析仪检测PetCO2。将采样传感器与呼吸机连接,稍待3~5 min,数值显示稳定后,开始记录PetCO2数据变化。
动脉血气分析:采集患者股动脉或桡动脉血液1 ml作为检测标本,于床旁立即使用血气电解质分析仪完成检测,以避免误差发生,操作时间保持在5 min以内、检测环境温度保持在37 ℃左右。同时记錄受测患者的性别、年龄、呼吸机治疗模式、原发疾病类型及氧合指数。
1.4 仪器
i15血气生化分析仪(深圳市理邦精密仪器股份有限公司)、Aeon 6300A采样传感器与呼吸机(北京谊安医疗系统股份有限公司)、BG-800A血气电解质分析仪(梅州康立高科技有限公司)。
1.5 观察指标
分析PaCO2及 PetCO2于不同呼吸机模式下的相关性,模式包括:仅辅助/控制通气模式(A/C)、自主通气模式(SPONT)、同步间歇指令通气模式(SIMV)及未分区模式;分析PaCO2及 PetCO2于不同原发疾病类型中的相关性,疾病类型包括:脑血管疾病、慢性阻塞性肺疾病、重症肺炎、多发伤及其他疾病(心功能不全、肺部肿瘤等)。
1.6 统计学方法
2 结果
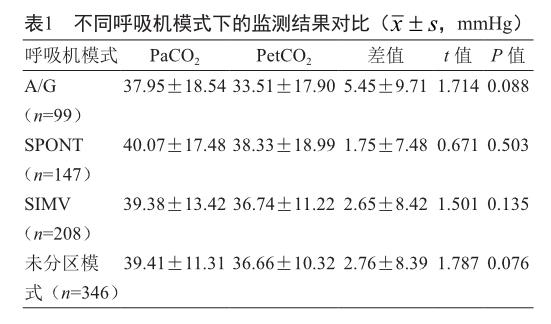
2.1 不同呼吸机模式下的监测结果
PetCO2与PaCO2于不同呼吸机模式下的监测结果相比,差异无统计学意义(P>0.05,表1)。
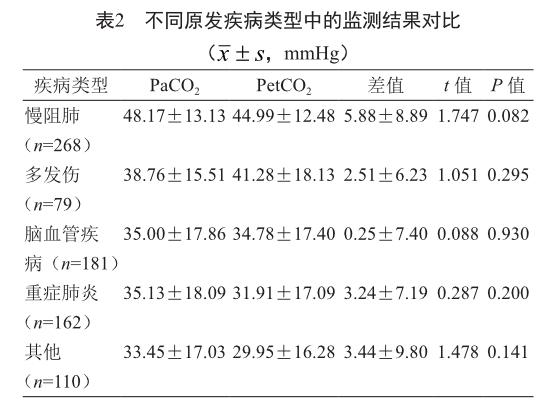
2.2 不同原发疾病类型中的监测结果
PetCO2与PaCO2于不同原发疾病类型中的监测结果相比,差异无统计学意义(P>0.05,表2)。
3 讨论
随着科技进步,对人体血气的监测手段也在不断优化,本研究采用PetCO2方式监测患者血气水平,PetCO2是一种无创肺功能监测方式,可以在床边进行定量、连续的分析,不仅能够对重症患者、麻醉患者的呼吸管理提供明确指标,更可以为后续治疗提供准确有效的科学依据,功能性较强[6]。说明PetCO2方式与PaCO2具有较高吻合度,且PetCO2方式更加方便快捷,其结果精确度与PaCO2相近。
作为传统的监测方式,PaCO2通过血液取样进行生化检查分析,患者需要接受频繁的采血,不但耗时繁琐,而且增加病痛,不利于治疗[7]。相比之下 PetCO2的测定原理是利用红外线吸收光谱技术,不需要采血,可避免重复创伤,利于患者预后改善。在受测气体通过红外光时,其吸收率和气体中CO2浓度具有相关联系,且此方法测定迅速、方便。此外,利用罗曼光谱法、CO2化学电极法等均能够实现PetCO2测定,其效果与红外线法相当。在PetCO2方法中,根据传感器所处位置区别,可分为侧孔与主流取样两种方式。其中主流取样是将传感器直接与患者气道相连接,此方法优点较为突出,使传感器与气流发生正面接触,不丢失气体,能够促进识别反应速度提升,且患者气道内水蒸气及其他分泌物对监测结果干扰较小,能够提高监测准确度。因此PetCO2与PaCO2在不同原发疾病类型中的监测结果无显著差异。因传感器本身质量较大,导致主流取样不适用于未插管患者。侧孔取样为使用取样管选择性地从气道内吸出部分气体作为检测样本,其传感器与患者通气回路并不发生直接接触,且能够较好控制回路死腔量,可适用于未插气管导管患者,取样管通过鼻腔取样时亦可得出较精确的结果。因此PetCO2与PaCO2在不同呼吸机模式下的监测结果无显著差异。
综上所述,PetCO2方式与PaCO2无显著差异,使用PetCO2方式取代PaCO2监测血气能够避免频繁采血,实现不间断的血气实时监测,利于患者治疗。但从A/C、未分区模式及慢阻肺监测结果来看,数据吻合度相对较低,因此在临床中应结合实际情况选择合理的监测方式。
参考文献
[1] 王导新, 王可, 朱涛. 急性低氧性呼吸衰竭的无创通气应用进展[J]. 西部医学, 2019, 31(1): 1-3.
[2] 张红梅, 韩芬, 李琦, 等. 肺结核合并呼吸衰竭的危险因素分析[J]. 中国医药, 2019, 14(2): 226-228.
[3] 张金涛. 无创呼吸机治疗在急性心力衰竭合并呼吸衰竭治疗中的应用[J]. 中国临床医生杂志, 2018, 46(6): 684-686.
[4] 林燕, 张发钦, 李海涛. 急性胰腺炎并发急性呼吸衰竭的危险因素分析[J]. 中国临床研究, 2018, 31(11): 1500-1503.
[5] 中华医学会神经病学分会神经重症协作组. 呼吸泵衰竭监测与治疗中国专家共识[J]. 中华医学杂志, 2018, 98(43): 3467-3472.
[6] 刘珊珊, 李恩有. 动脉血与呼吸末二氧化碳分压差值的临床研究[J]. 医学研究杂志, 2019, 48(1): 35-37.
[7] 蔡雪姣, 黄飞. 单肺通气时延长吸气时间对PetCO2与PaCO2的影响[J]. 临床肺科杂志, 2017, 22(3): 516-519.

