磁共振动态增强联合多b值扩散加权成像诊断乳腺癌的价值
李海英,张义钊,刘鹏,张玫,陈赜,王小琦*
1.甘肃省肿瘤医院放射科,甘肃兰州 730000;2.兰州大学第二医院放疗科,甘肃兰州 730000; *通讯作者 王小琦 wangxiaoqi633@163.com
乳腺癌是女性最常见的恶性肿瘤,由于其发病隐匿,发现时往往已处于晚期,因此及早诊断并治疗尤为关键。随着高场磁共振系统的不断发展,其对肿瘤形态及血液动力学特征的图像显示更为清晰,病灶检出率更高,MRI成为诊断乳腺病变最为敏感的影像学检查,尤其是动态增强扫描的诊断敏感度达86%~100%,但是特异性偏低,成为影响检查准确率的重要因素[1]。扩散加权成像(DWI)是目前唯一能观察活体水分子扩散运动的成像技术,但是由于b值差异往往容易导致诊断结果不同[2]。本研究通过分析MRI动态增强扫描联合多b值DWI诊断乳腺癌的敏 感度和特异度,分析在不同b值情况下联合诊断乳腺 癌的临床价值。
1 资料与方法
1.1 研究对象 本研究为前瞻性研究。选择2017年1月—2018年12月于我院门诊发现乳腺肿块的90例患者,经病理检查确诊为良性肿瘤42例,年龄32~65岁,平均(41.16±7.75)岁;病理类型:纤维腺瘤12例,脂肪瘤12例,乳腺囊肿13例,导管内乳头状瘤5例。恶性肿瘤48例,年龄30~65岁,平均(40.94±7.87)岁;病理类型:原位癌10例,浸润性导管癌14例,小叶原位癌14例,低分化腺癌10例。本研究经医院伦理委员会批准,患者及家属均知情同意。
1.2 检查方法
1.2.1 MRI动态增强扫描 患者双侧乳房自然悬垂于线圈洞穴内,采用西门子Avanto 1.5T超导MR扫描仪先行常规平扫,T1WI轴位扫描参数:TR 8.6 ms,TE 4.7 ms,视野(FOV)380×380,扫描时间91 s;T2WI压脂矢状位扫描参数:TR 3 400 ms,TE 68 ms,层厚4 mm,层间距1 mm,FOV 200×200,扫描时间78 s。常规扫描结束后行动态增强扫描,静脉注射钆特酸葡胺注射液,剂量为0.2 mmol/kg,注射速度约2 ml/s,先扫蒙片、注入对比剂20 s后扫描,扫描参数:TR 4.5 ms,TE 1.4 ms,FOV 370×370,连续扫描6次。
1.2.2 DWI 于感兴趣区选择病灶中心层面3个不同位置,测量病灶实体部分取平均值。扫描参数:TR 5000 ms,TE 90 ms,层厚4 mm,层间距2 mm,FOV 215×429,b值取500、800、1000 s/mm2,拟合表观扩散系数(ADC)图像,进行手动频率校正,自动生成相应的ADC图。
1.3 图像后处理
1.3.1 MRI动态增强扫描 将动态增强图输入工作站,感兴趣区域选取病灶中央,尽量避开出血、坏死部位;然后运用软件拟合时间-信号强度曲线(TIC)。
1.3.2 DWI 将扩散图像输入工作站软件中,生成500、800、1000 s/mm2不同b值的ADC图,感兴趣区域选取病灶中央,尽量避开出血和坏死部位。
1.4 图像分析 由2位高年资放射科医师对MRI动态增强扫描和DWI图像共同阅片,并将诊断结果与病理检查结果进行对照,判断两者联合诊断乳腺癌的敏感度及特异度。
1.5 统计学方法 采用SPSS 19.0软件,计数资料组间比较采用χ2检验;计量资料以表示,组间比较采用独立样本t检验;多组间比较采用单因素方差分析。采用非参数法界别受试者工作特征(ROC)曲线,拟合乳腺良、恶性肿瘤的ADC最佳临界值,并用ROC曲线判定诊断阈值、敏感度和特异度。P<0.05表示差异有统计学意义。
2 结果
2.1 乳腺良、恶性病变的TIC分布 乳腺良性与恶性病变的Ⅰ、Ⅱ、Ⅲ型(图1)TIC分布差异有统计学意义(P<0.001),见表1。

图1 女,41岁。
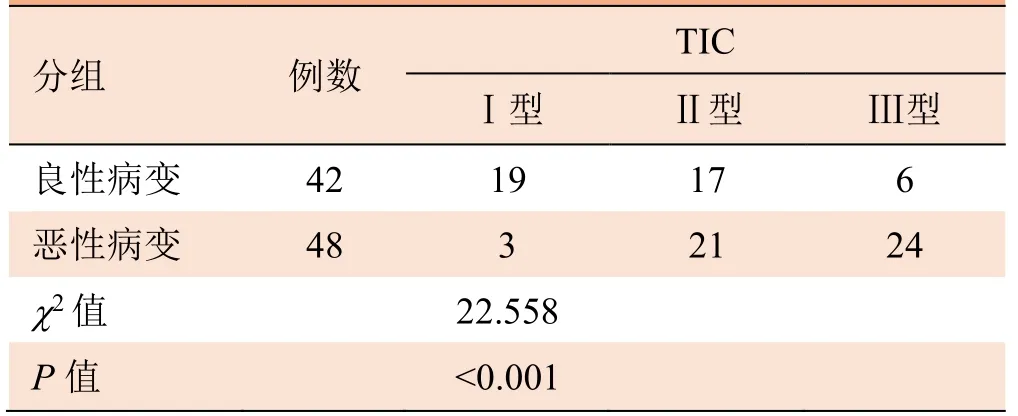
表1 乳腺良、恶性病变的TIC分布(例)
2.2 不同b值时乳腺良、恶性病变的ADC值比较 相同b值时,乳腺良性病变的ADC值均明显高于恶性病变(P<0.05);但就良性或恶性病变而言,随着b值增大,ADC值明显降低,但三组间差异无统计学意义(P>0.05),见表2。
2.3 不同b值乳腺癌诊断的ADC阈值界定 当b=500、800、1 000 s/mm2时,利用ROC曲线,以各b值平均ADC值95%可信区间的上限计算乳腺癌 ADC的界定阈值,当ADC值≤阈值时,判定为恶性病变。结果显示,当b=500 s/mm2时,ADC阈值为1.32×10-3mm2/s;b=800 s/mm2时,ADC阈值为1.26×10-3mm2/s;b=1000 s/mm2时,ADC阈值为1.19×10-3mm2/s;当b=800 s/mm2时,对乳腺癌的诊断效果最好(图2,表3)。

表2 不同b值时乳腺良、恶性病变的ADC值比较(×10-3 mm2/s)
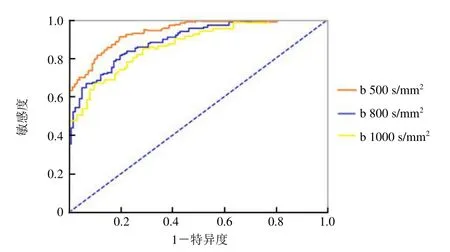
图2 不同b值乳腺癌诊断的ADC阈值界定
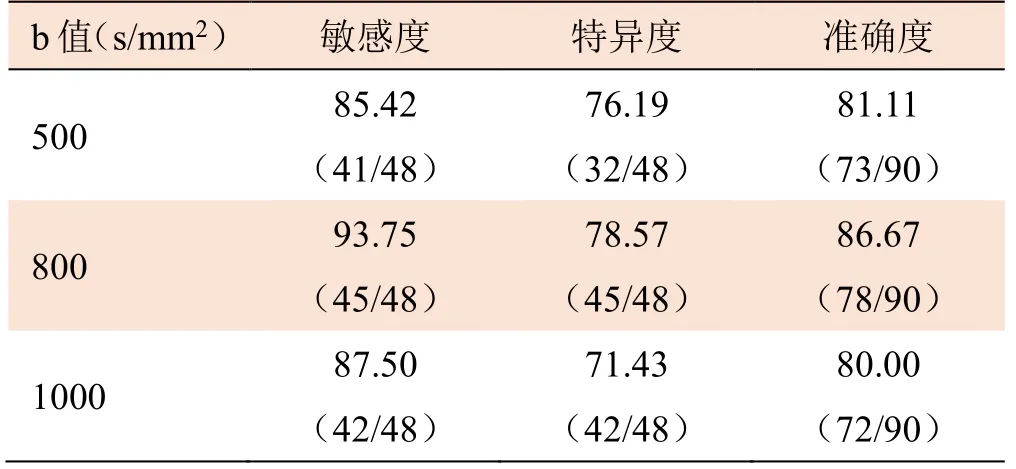
表3 不同b值诊断乳腺癌的效能比较(%)
2.4 不同方法诊断乳腺癌的结果比较 当b=800 s/mm2时动态增强联合多b值DWI对乳腺癌的诊断效果更好(表4)。
3 讨论
乳腺癌是女性最常见的恶性肿瘤,早期发现并治疗是改善乳腺癌最好的方法。目前,影像学检查是诊断乳腺癌的常用方法之一,而MRI通过有效分辨乳腺形态学特点及病变周围情况,在诊断乳腺癌方面得到广泛应用。由于肿瘤组织周围血供丰富,加之正常乳腺腺体及肿瘤组织在信号强化程度方面有所差异,因此MRI动态增强扫描能够充分利用乳腺恶性病变的特点,更好地反映病灶及周围的血管密度[3-4]。本研究对90例乳腺病变患者行MRI动态增强扫描发现,恶性病变与良性病变的TIC类型存在明显差异,而且其诊断乳腺癌的敏感度较高,特异度仅为58.33%,其在诊断乳腺癌方面尚有一定的不足。
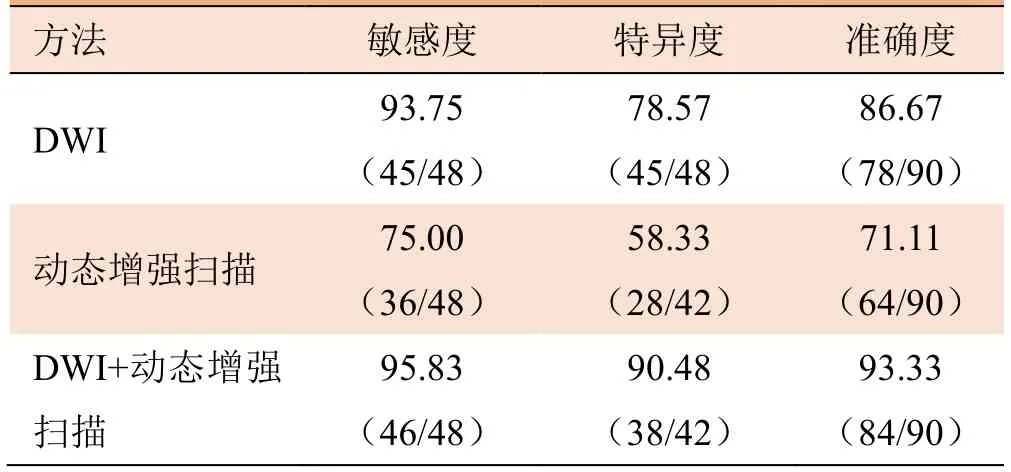
表4 不同检查方法诊断乳腺癌的结果比较(%)
本研究在应用MRI动态增强扫描的同时联合DWI进行诊断。DWI能从水分子运动情况反映人体组织的空间组成信息及各组织之间交换水分的情况,ADC值越高,表示水分子运动越剧烈,从而通过观察组织含水量的变化情况反映疾病早期的形态和病理改变,而且应用DWI可以有效避免呼吸、血流灌注等因素对检查结果造成的影响[5-6]。然而,在DWI检查过程中b值是一个重要的技术参数,b值与MRI施加过程中扩散敏感梯度场强的大小、持续时间以及间隔时间有关,通常b值越大,越偏重扩散像;b值越小,越偏重T2加权[7]。然而在检查活体组织水分子运动时,容易受到毛细血管灌注、细胞渗透、心跳、肠道蠕动等人体微循环和宏观生理活动的影响,因此临床上采用DWI时往往采用ADC值表示病变的扩散程度[8]。活体组织水分子运动的剧烈程度主要受到细胞膜结构的影响,细胞繁殖越旺盛,细胞密度越高,细胞膜对水分子的限制越显著,则ADC值越小[9-10]。乳腺癌肿瘤细胞繁殖旺盛,细胞密度高,其ADC值明显低于良性病变,本研究结果显示乳腺良性病变的ADC值明显大于恶性病变,与既往研究结果一致。
然而,叶明伟等[11]报道在不同b值情况下,DWI对乳腺癌的诊断敏感度及特异度均存在差异。既往研究报道,DWI诊断乳腺良、恶性病变的敏感度为64%~93%,特异度为45%~95%,鱼汀等[12]对b=400、800 s/mm2时DWI诊断乳腺癌的结果进行研究,其敏 感度分别为82.5%、92.65%,特异度分别为80%、75%, 这种差异与不同b值有关[13]。在1.5T MR扫描时,b值一般选择500~1000 s/mm2,本研究选择b=500、800、1000 s/mm23种情况,结果表明当b=800 s/mm2时对乳腺癌的诊断效果最好,敏感度为93.75%、特异度为78.57%、准确度为86.67%。这主要是由于b值越小,其越容易受到灌注效应的影响;而b值较大,则会造成组织信噪比和病灶对比噪声比逐渐减低,图像质量降低,因此也不能选择较大的b值。本研究结果显示,b值取800 s/mm2时,ADC值受血流灌注影响较小,较好地反映组织内水分子运动情况。然而,DWI的特异度并不高,本研究将MRI动态增强扫描与DWI联合应用,诊断乳腺癌的敏感度为95.83%,特异度为90.48%,准确度为93.33%,特异度升高,这样对病灶的定性诊断具有重要作用。
总之,MRI动态增强扫描与1.5T MR多b值DWI联合诊断乳腺癌,能够有效弥补各自的不足,提高诊断的特异度和敏感度。不同b值的DWI能够影响乳腺良、恶性病变的ADC值,其中b值取800 s/mm2时图像质量良好,且能够有效鉴别乳腺良、恶性病变,是1.5T DWI较为合理的b值。

