基因X-pert 联合病理检查在颈部淋巴结结核穿刺活检中的应用
张文智 杨高怡 苏冬明 王玲玲 孟 君 于天琢
肺外结核以淋巴结结核最多见,颈部淋巴结发病率占肺外结核14.3%~57.3%[1]。该病临床症状缺乏特异性,诊断困难,需经穿刺活检进一步确诊。为减少患者痛苦,提高诊断结果的阳性率显得非常重要。本文探讨基因X-pert 联合病理检查应用于颈部淋巴结穿刺活检,在提高颈部淋巴结结核确诊率中的应用价值。
1 临床资料
2017 年10 月—2019 年3 月入住浙江省中西医结合医院结核科的颈部淋巴结肿大患者103 例,每例患者取1 枚肿大淋巴结活检,活检肿大淋巴结数103 枚,其中单侧多发71 例,单侧单发4 例,双侧多发28 例。所有患者均经穿刺活检病理及基因X-pert检查证实或经手术后病理证实为颈部淋巴结结核。采用简单随机分组方法将患者分为对照组45 例和研究组58 例,本研究经医院医学伦理委员会审核通过,研究对象知情同意。
2 方 法
2.1 仪 器 使用Philips iU22 彩色超声诊断仪。
2.2 检测方法 选取淋巴结大小:长径>1.0cm,横径>0.5cm,纵横比均<2,避免选择紧贴颈总动脉或颈内静脉的淋巴结。常规消毒、铺巾、局麻后,进行超声引导下穿刺活检术,对照组45 例术后组织经10%甲醛固定后送病理学检查;研究组58 例超声引导下穿刺活检术,组织经10%甲醛固定后送病理检查及基因X-pert 检查。
2.3 统计学方法 所有数据应用SPSS 19.0 软件包进行统计分析,计数资料采用χ2检验,P<0.05 认为差异有统计学意义。
3 结果
3.1 两组一般资料比较 对照组45 例,男16 例,女29 例,年龄(36.5±11.7)岁;研究组58 例,男20 例,女38 例,年龄(35.3±9.7)岁,两组患者年龄、性别差异无统计学意义(P>0.05),具有可比性。
3.2 两组穿刺后诊断结果 研究组58 枚淋巴结组织标本,基因X-pert 检查阳性52 枚,52 枚中病理提示肉芽肿性炎5 枚,明确诊断结核47 枚;6 枚阴性为反应性增生及转移癌。对照组45 例中,病理明确诊断39 例,分别为反应性增生、淋巴结结核及转移癌;未能明确诊断的6 枚经第二次穿刺后,病理提示肉芽肿性炎,基因X-pert 检查阳性,证实为淋巴结结核。两组比较诊断阳性率比较,差异有统计学意义(χ2=5.961,P<0.05)。见表1。
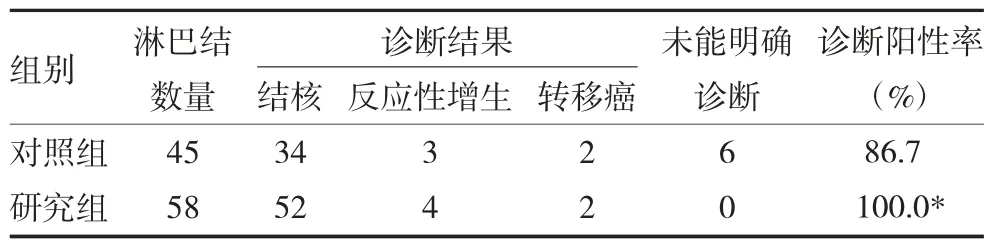
表1 两组颈部淋巴结结核患者穿刺后诊断结果(枚)
4 讨论
颈部淋巴结肿大的出现可能是某些恶性病变的首发症状,以早诊断早治疗为原则,应尽早确诊。如鼻咽癌早期症状轻微,但鼻咽癌具有早期淋巴结转移倾向的特点,其首先出现颈部淋巴结转移的约25%~50%[2],此类患者进行早期的穿刺活检更具有意义。穿刺病理结果阳性,则穿刺活检可以替代颈部淋巴结手术活检,为制定治疗方案提供依据,且减少肿瘤切开后种植、转移的可能,穿刺部位无手术瘢痕[3]。
淋巴结结核超声影像学上虽有一定的特征性:圆形或类圆形,串珠状排列,可见液化及粗钙化,周围组织回声增强等水肿表现以及可形成窦道等[4],但临床仍然需要病理学依据或者基因学证据,超声引导下穿刺活检是目前首选的检查方法。对于淋巴结结核穿刺后检查,目前常用有病理学检查、结核菌培养,但结核菌培养周期长,常常导致治疗延误而出现周围脓肿以及窦道形成。故寻求一种灵敏度高、特异度强以及短周期检测的实验方法对结核患者早期诊断至关重要,由美国Cepheid 公司研发生产的X-pert MTB/RIF 方法操作简单、快捷,可在2h 内完成整个MTB复合群和利福平耐药性的检测过程并得出结果[5]。整个检测在密闭环境中进行,对操作者和周围环境安全。对于颈部淋巴结结核早诊断早治疗提供了科学的方法。本研究研究组中基因X-pert 检查阳性率高,52 枚颈部淋巴结结核均阳性,且短期内得出结果,结合病理检查阳性的更能确定诊断,而5 枚病理提示肉芽肿性炎,基因X-pert 检查阳性确诊为淋巴结结核。对照组中6 枚未明确诊断,均为淋巴结结核,研究组与对照组比较,颈部淋巴结穿刺后取得的组织进行基因X-pert 检查联合病理检查,较单纯的病理学检查在淋巴结核的诊断中,诊断阳性率明显提高。
总之,基因X-pert 联合病理检查应用于颈部淋巴结穿刺活检中,可明显提高诊断阳性率,值得临床广泛应用。

