院内转运护理用于急诊危重症患者危险因素
卢玲 何喜军
急诊科是医疗机构中救治重症、急症患者的重要科室之一,是处理突发事件的第一场所,属于危重症患者入院治疗过程中的一个“中转站”[1]。危重症患者入院后,从急诊科转至手术室、重症监护室等院内科室的转运是急诊科日常工作中的一项极为重要的内容。危重症患者病情复杂、严重,病情进展速度快,生命体征缺乏稳定性,随时出现各种不良事件,甚至死亡[2]。同时,患者转运过程中受人为、环境、资源、技术等诸多因素影响易发生不可预知突发状况。在该类患者院内转运护理过程中,对医护人员护理专业、护理技能、处事能力、应变能力及护理工作流程等均提出更高要求。既往研究显示,急诊危重症患者院内转运工作中加强科学护理干预,优化护理流程,对患者救治效果提高具有重要意义[3]。本研究探讨系统化院内转运护理流程应用于急诊危重症患者情况及其存在相关危险因素,现做如下报告。
1 资料与方法
1.1 一般资料
将2018年2月—2018年7月在本院接受院内转运的110例急诊危重症患者,设为常规组行传统院内转运护理;另选取2018年8月—2019年1月在本院接受院内转运的110例急诊危重症患者,设为干预组行系统性化院内转运护理流程干预。本研究获得医院伦理委员会批准。常规组110例,患者性别:男66例,女44例;年龄18~78岁,平均(36.5±3.5)岁;疾病类型:25例为颅脑外伤,45例为脑血管意外,15例为急性心肌梗死,10例为多发性骨折,13例为胸部外伤,2例为其他。干预组110例,患者性别:男68例,女42例;年龄:19~79岁,平均(36.8±3.1)岁;疾病类型:23例为颅脑外伤,44例为脑血管意外,18例为急性心肌梗死,12例为多发性骨折,10例为胸部外伤,3例为其他。纳入患者在年龄、性别、疾病类型等基线资料比较上,两组间差异无统计学意义(P>0.05)。
1.2 病例纳入及排除标准
纳入标准:(1)生命体征指标(血压、心率、呼吸等)不稳定,病情复杂且变化速度快,有超过两个器官系统功能不稳定、衰竭或减退患者;(2)医生以病情为根据判断疾病可能会快速恶化,可能危及生命安全的患者;(3)患者本人或家属签署知情同意书,自愿同意通过院内转运接受进一步救治;(4)满足从急诊抢救室转运至其他相关科室救治的条件,转运目的为B超、X线、CT或MRI检查、至专科接受进一步救治。排除标准:(1)临床救治资料不完整者;(2)救治过程中死亡者。
1.3 方法
1.3.1 常规组 常规组行常规转运护理,即明确患者需转运后,由急诊科、转诊科室医护人员携带氧气瓶、监护仪开始转运。
1.3.2 干预组 干预组急诊危重症患者实施系统化院内转运护理流程,即自行拟定系统化院内转运护理流程,在实施转运护理前、转运护理后行患者存在风险评估,然后再制定转运计划,在转运过程中加强相关护理干预及监护。转运期间,采取有效措施积极防护患者可能出现的并发症,最大限度降低并发症发生风险,促进急诊危重症患者院内转运安全性获得进一步提高。具体如下。
(1)转运前:①转运前评估患者是否有转运指征,并根据患者病情、生命体征状况全面考虑转运过程中可能存在的潜在问题。同时评估转运设备、工作人员应急能力等。最后再决定是否行转运。②清除患者呼吸道分泌物,可能出现呼衰或气道危险者,须行气管插管,给予机械通气;仔细检查气管内导管固定情况,骨折患者须做好固定,严密观察患者体征、症状情况。③护理人员充分准备做好患者转运过程中可能需要应用到的相关药物、设备。同时加强心理护理干预,帮助家属、清醒患者缓解情绪;根据患者实际情况,做好正确固定和搬运。
(2)转运中:以患者实际病情为根据,让患者保持舒适体位,妥善放置各种导管;严密观察患者临床症状、神情、生命体征指标变化情况,及时行针对性应对措施;烦躁不合作者须做适当肢体约束;咯血、呕吐患者须将其头侧向一侧,避免误吸,且及时做好呕吐物清理;加强心理安抚与疏导,坚持就近原则加快转运速度。转运途中,及时增加针对性措施应对患者病情变化,并做好相关记录。简明扼要记录好患者病情变化、各项监测指标值、护理措施、治疗措施等。
(3)转运后:将患者运送至目的地后,协助接诊医护人员做好患者安置,行心电监护、吸氧、管道检查理顺等工作;与接诊医护人员做详细床边交接,内容包括转运前后病情、生命体征、转运中病情变化、治疗措施、患者心理状态等。接诊医护人员进行确认,明确无问题后双方签名,完成交接。
1.4 观察指标及效果评估
(1)评估患者转运护理风险(单因素、多因素);(2)观察患者转运时间。转运时间:自医生下达转运医嘱时开始至交接单确认签字结束时;观察转运过程中患者意外事件发生情况。(3)选用自拟满意问卷调查表评估患者/家属、医护人员对转运护理工作的满意情况。量表总分为100分,获得分数高表明满意度高。
1.5 统计学方法
通过SPSS 22.0完成数据统计学分析。计量资料(转运时间、满意度评分等)比较行t 检验,以()形式描述;计数资料(意外事件发生率等)比较行χ2检验;危险因素评估行Logistic回归分析。P<0.05表示差异有统计学意义。
2 结果
2.1 转运护理风险单因素分析
急诊院内转运220例患者中,有40例患者在转运后疾病出现危重度分级变化,180例未出现该种情况。转运风险单因素Logistic回归分析结果显示,转运后病情变化患者、无变化患者在年龄、疾病类型、有无机械通气等方面差异有统计学意义(P<0.05),见表1。

表1 患者转运风险单因素分析情况
2.2 转运护理风险多因素分析
转运风险多因素Logistic回归分析结果显示,疾病种类、收住去向、血管活性药物使用情况均是患者转运风险的影响因素(P<0.05),见表2。
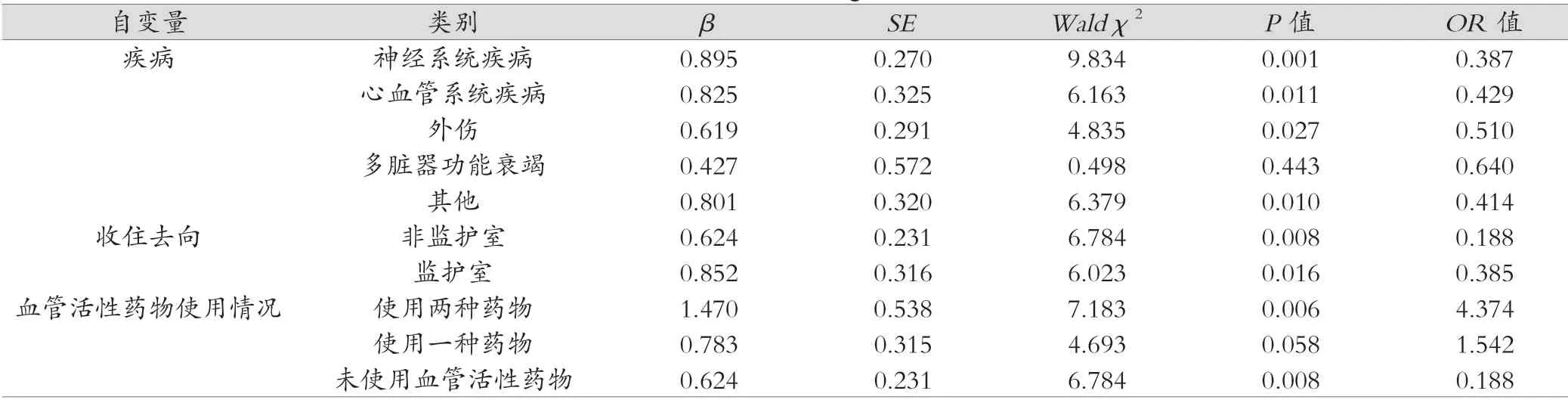
表2 转运护理风险多因素Logistic 回归分析情况
2.3 两组护理效果比较
与常规组比较,干预组患者转运平均时间显著更短,差异有统计学意义(P<0.05);干预组意外事件总发生率显著低于常规组,患者/家属、医护人员护理满意度评分显著高于常规组,差异有统计学意义(P<0.05),见表3。
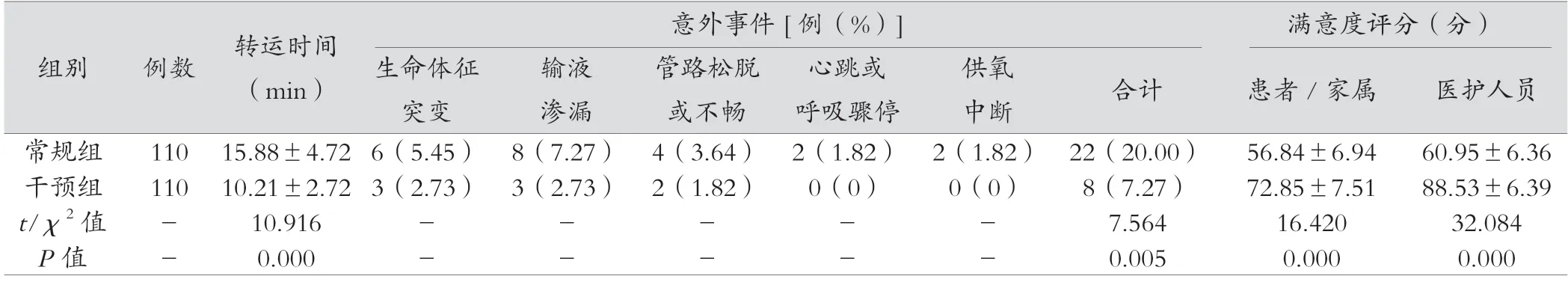
表3 两组护理效果比较
3 讨论
在医疗机构中,急诊科通常为危重症患者入院后的首诊科室。危重症患者病情严重且复杂,病因无法快速明确。该类患者入院后,通常经初步抢救、复苏后,因诊断及进一步治疗需要须行院内转运。全面分析、探讨急诊危重症患者院内转运期间存在的相关危险因素,采取针对性措施不断优化和完善患者转运护理流程,对患者急诊转运工作效率、质量的提高具有重要意义,是提高患者转运安全性的重要措施。本研究在全面分析院内转运危险因素的基础上给予急诊危重症患者系统化院内转运护理流程干预后,在转运时间缩短、转运中意外事件降低、护理满意度提高等方面均表现出良好效果。
转运急诊危重症患者期间,因治疗资源短暂缺乏、外周环境突然改变,患者病情变化难以预知,转运风险较大[4]。本研究分析结果显示,疾病类型、血管活性药物使用情况、行机械通气情况等均是影响急诊危重症患者转运安全性的重要危险因素。心血管系统、神经系统及多脏器功能衰竭、外伤等患者及使用血管活性药物、接受机械通气患者,其在院内转运期间存在更大风险。刘士方等[5]研究指出,与未使用血管活性药物患者相比,使用一种、两种血管活性药物患者,其转运风险会增加1.587倍、4.343倍。有文献指出,接受机械通气患者在转运过程中较易发生管路脱出、低氧血症等不良事件[6]。因此,该类患者患者转运期间,须做好气道吸引,并固定好插管,同时给予患者适当镇静治疗,降低转运中风险概率。在急诊危重症患者院内转运中,护理工作的实施对患者转运安全、救治效果提高均具有重要意义[7]。
系统化转运护理流程严格坚持“以人为本、患者至上”的护理服务理念,护理过程中可保证患者转运工作有条不紊进行,患者转运从传统简单护送转变为行全方位、全过程无缝隙护理,医护人员转运意识、转运工作质量均可获得显著提高[8]。危重症患者病情严重、复杂,潜在问题较多,病情变化速度快。该类患者院内转运救治过程中,效果与风险同时存在。因此,在行转运前,必须对患者自身状况、转运工作人员能力、医院设备等多方面进行全面评估。最后才能决定是否对患者行院内转运。危重症患者转运是一项高风险工作,行转运前的预处理极为重要,是降低风险、保证患者转运安全的一项重要措施[9]。转运前做好呼吸道分泌物清理及气管插管护理,能够保证患者在转运过程中呼吸道良好通畅性,降低气道危险、呼吸衰竭等发生风险;躁动会对患者转运安全性产生严重影响。因此,躁动明显患者在转运前应遵医嘱,适当给予神经肌肉阻滞剂或镇静剂,提高转运安全性。负责转运工作的医护人员,必须具备较强的工作责任心和较强的应变能力、准确的判断力,保证能够独立应对和处理相关紧急事件[10-11]。转运工作人员还必须熟练掌握气管插管、心肺复苏术等各项急救技术,熟练使用各种急救仪器,保证患者转运工作能有条不紊开展,并获得优质效果。以患者院内转运危险因素为根据,不断优化转运护理流程,患者转运中行全面、系统、无缝隙护理干预,可将转运风险降至最低,提高转运护理工作总体效果,进而提升患者、家属满意度[12-13]。本研究中,将系统化院内转运护理流程应用于干预组后,该组平均转运时间显著短于常规组,该组患者转运期间供氧中断、输液渗漏、心跳或呼吸骤停等意外事件总发生率显著低于常规组。同时,干预组患者/家属及医护人员满意度评分相比常规组均显著更高。该结果表明,系统性院内转运护理流程应用于急诊危重症患者转运中,可使护理工作效率和质量显著提高,加快患者转运时间,保证患者能够更及时获得进一步救治;减少转运过程中潜在风险,降低患者意外事件发生率,进而能够有效提升患者、家属满意度,同时也可提升医护人员满意度,提高患者总体转运工作效果。
综上所述,在评估急诊危重症患者院内转运相关危险因素基础上行系统性院内转运护理流程干预,可减少转运危险,有助于转运工作质量、效率获得有效提高。

