PS联合NCPAP治疗新生儿ARDS的疗效观察
尹莉莉
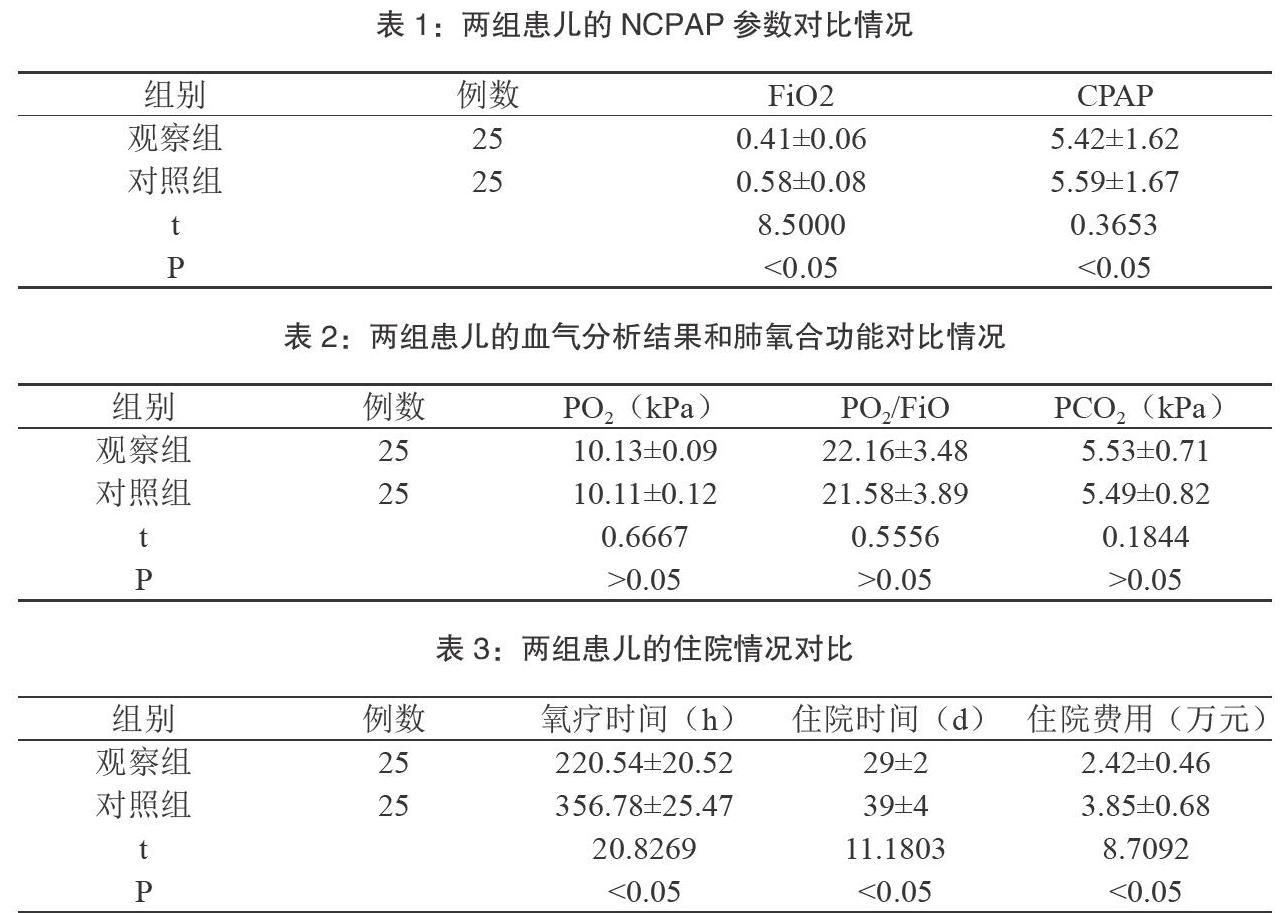
【摘 要】目的:观察肺表面活性物质(PS)联合持续正压通气(NCPAP)治疗新生儿呼吸窘迫综合征(ARDS)的效果。方法:选取我院2013年2月至2019年4月接诊的呼吸窘迫综合征新生儿50例,将其按照数字随机表法平均分成观察组和对照组,每组分别25例。对照组患者进行持续正压通气治疗,观察组患者进行PS联合NCPAP治疗,对比两组患儿的NCPAP参数、血气分析结果、肺氧合功能、住院时间以住院费用。结果:观察组患儿的FiO2低于对照组,P<0.05,CPAP对比无意义,P>0.05;观察组患儿的血气分析结果、肺氧合功与对照组对比无差距,P>0.05;观察组患儿的氧疗时间、住院时间及住院费用均低于对照组患儿,P<0.05。结论:对ARDS患者进行PS联合NCPAP治疗与单纯使用NCPAP的治疗相比效果更佳明显,能够缩短患儿的氧疗时间和住院时间,促进患儿早日恢复健康。
【关键词】肺表面活性物质;持续正压通气;新生儿呼吸窘迫综合征
【abstract】 Objective: to observe the effect of pulmonary surface active substances (PS) combined with continuous positive pressure ventilation (NCPAP) in the treatment of neonatal respiratory distress syndrome (ARDS). Methods: 50 neonates with respiratory distress syndrome received in our hospital from February 2013 to April 2019 were selected, and they were divided into observation group and control group according to the numerical random table method, with 25 cases in each group. Patients in the control group were treated with continuous positive pressure ventilation, while patients in the observation group were treated with PS combined with NCPAP. Results: FiO2 in the observation group was lower than that in the control group (P<0.05), and CPAP comparison was meaningless (P>0.05). There was no difference in blood gas analysis results and pulmonary oxygenation between the observation group and the control group (P>0.05). The oxygen treatment time, hospitalization time and hospitalization cost of the observation group were lower than those of the control group (P<0.05). Conclusion: PS combined with NCPAP is more effective than NCPAP alone in treating ARDS patients, which can shorten the oxygen treatment time and hospitalization time of children and promote their early recovery.
【key words】 lung surfactant; Continuous positive pressure ventilation; Neonatal respiratory distress syndrome
新生兒呼吸窘迫综合征(ARDS)多见于早产儿,多是由于患儿缺乏肺表面活性物质(PS)造成的,该病是造成早产儿死亡的重要原因之一[1]。根据调查结果显示,早产儿在出生后肺是正常发育的,PS在早产出生后的72~96h可以维持正常的呼吸,如果超过这个时间患儿的呼吸无法保证[2]。所以只要在这个阶段中补充PS就可以帮助ARDS患儿恢复正常的呼吸功能,降低早产儿的死亡率。本文选取我院2013年2月至2019年4月接诊的呼吸窘迫综合征新生儿50例,探讨了PS联合NCPAP治疗的效果,现将结果做出如下报告:
1 资料与方法
1.1 一般资料
选取我院2013年2月至2019年4月接诊的呼吸窘迫综合征新生儿50例,将其按照数字随机表法平均分成观察组和对照组,每组分别25例。观察组男患儿19例、女患儿16例,平均胎龄(32.32±1.78)d,出生体质量1100~1800g,平均体质量(1525±245)g。对照组男患儿20例、女患儿15例,平均胎龄(32.11±1.75)d,出生体质量1150~1850g,平均体质量(1536±241)g。两组患儿的常规资料无显著对比差异,P>0.05。
1.2 研究方法
两组患儿均接受NCPAP治疗,观察组患儿在此基础上使用PS治疗,需要结合患儿的血氧和血气分析结果设置参数,保持患儿的血气维持在PaCO2(4.67~6)kPa,PO2(6.67~10.67)kPa,经皮氧饱和度(85%~93%)。最高气道压力<8cmH2O,FiO2<0.6,若患儿的CPAP压力不断下降至2~3cmH2O,血压分压正常,则进行头罩吸氧;若FiO2≥6、CPAP压力≥8cmH2O、血氧饱和度<85%,且存在呼吸困难症状,需要马上进行气管插管进行机械通气治疗。PS制剂:先将药品恢复至室温,给药前后进行气管插管和复苏气囊通气,吸净患儿气道内的分泌物,听诊两侧呼吸音对称后,在使用无菌注射器将常温的药液于吸气时通过气管导管缓慢注入,给药间隙使用气囊加压给氧(40-60次/分),促进PS能够均匀的分布在肺中,用药后6h不能进行气管内吸引,除非患儿出现严重的呼吸道梗阻。给药剂量按照每次70mg/kg,若用药后12h内仍然吸入40%氧气,则需要使用第二剂PS。出现RDS征象后需要立刻给药,越早越好。
1.3 观察指标
两组患儿接受治疗后的6h对比NCPAP参数(FiO2、CPAP)、血气分析结果和肺氧合功能(PO2、PO2/FiO、PCO2),同时对比治疗效果和住院情况。治愈:患儿的肺部异常、呼吸困难等临床症状完全消失,血气分析结果和X线检查恢复正常。
1.4 统计学方法
建立Excel数据表格,将收集到的数据录入到统计学软件SPSS22.0中进行分析,计量资料使用()及四位分数M(QR)表示,采用Students test进行检验,使用分类数据使用(n,%)表示,采用X2检验,软件结果显示P<0.05则代表存在统计学价值。
2 结果
2.1 两组患儿的NCPAP参数对比情况
观察组患儿的FiO2低于对照组,P<0.05,CPAP对比无意义,P>0.05,见表1。
2.2 两组患儿的血气分析结果和肺氧合功能对比情况
两组患儿的PO2、PO2/FiO、PCO2对比统计学意义,P>0.05,见表2。
2.3 两组患儿的住院情况对比
观察组患儿的氧疗时间、住院时间和住院费用均低于对照组患者,对比有统计学意义,P<0.05,见表3。
3 讨论
ARDS多见于胎龄低于35周的早产儿中,是常见的并发症,且早产儿的胎龄越小、体质量越低,发病率越高。随着近些年来早产儿的数量逐渐增加,该病的发病率也逐渐上升[3]。ARDS的发病原因多种多样,是由多种因素共同作用造成的,常见的病理改变为弥漫性肺损伤、急性肺泡上皮损伤及肺毛细血管内皮受损等。根据大量研究结果显示[4],全身炎症反应和促炎性因子容易造成瀑布级联炎性反应,加重肺泡上皮损细胞及血管损伤的程度,使得毛细血管通透性增加,减少肺表面活性物质,大量的炎性物质会进入到靶器官中,造成靶器官受损,患儿会出现渗出性肺水肿等情况。ARDS常见临床症状有紫绀、呼吸困难。目前临床上对于该病的治疗以纠正缺氧状态、降低肺动脉高压为主[5]。机械通气是常规的治疗方式,通过持续正压通气,能够帮助患儿恢复正常的呼吸,但是机械通气属于有创治疗,长时间进行容易造成肺部损伤。无创正压通气是新型的自主呼吸人工通气治疗方法,是常用的辅助通气方式[6]。它的治疗原理是在给氧时通过连续的气流产生气道药理,避免呼气过程中肺泡闭合,也能够扩大氧气的交换面,从而避免肺泡内液体渗出,达到避免肺不张,降低肺内分流量,也能够改善患儿的换气能力,促进氧合功能[7]。另外,NCPAP还可以提高跨肺压力以及气道的直径,从而降低气道阻力,帮助患儿恢复有规律的呼吸,减少肺泡表面活性物质的消耗,起到降低膈肌的作用。自无创正压通气在临床中应用开始,该方式与PS的使用关系就成为了研究的热点问题[8]。近些年来,大量的临床研究发现在使用机械通气的基础上联合应用Ps治疗能够明显提高ARDS患儿的治疗效果,降低死亡率。也有研究指出,早期使用NCPAP能够有效降低早产儿进行气管插管和慢性肺疾病的发生率[9]。一旦新生儿出现呼吸窘迫征象后就应该开始使用NCPAP,若患儿的呼吸困难症状无明显改善,且需要氧浓度增加后立刻转为气管插管,联合使用Ps后拔管。这样的方式能够阻止呼吸窘迫综合征进一步进展,同时减少呼吸机使用时间,这对改善预后有重要作用。
结合本次研究结果来看,两组患儿接受治疗后的血气分析结果和肺氧合功能对比情况对比无统计学意义,P>0.05;但是觀察组患儿的氧疗时间、住院时间和住院费用均低于对照组患者,对比有统计学意义,P<0.05。说明联合使用PS能够减少氧疗时间,进而减少患儿的住院时间。
综上所述,对ARDS患者进行PS联合NCPAP治疗与单纯使用NCPAP的治疗相比效果更佳明显,能够缩短患儿的氧疗时间和住院时间,促进患儿早日恢复健康。
参考文献
[1]昌玲,王香春.两种机械通气方式联合肺表面活性物质治疗新生儿ALI/ARDS效果比较[J].青岛大学学报(医学版),2018,54(04):435-438+442.
[2]江小龙,蔡婷婷,朱良梅.西地那非联合肺表面活性物质治疗新生儿持续肺动脉高压临床效果观察[J].临床军医杂志,2019,47(7):737-738,741.
[3]孙继飞,张岚.肺表面活性物质治疗足月新生儿急性呼吸窘迫综合征疗效观察[J].医学信息,2019,32(2):121-123.
[4]薛海花.肺表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效[J].临床合理用药杂志,2018,11(12):122-123.
[5]雷菊芳,肖晓林,万静.HFOV+PS、CMV+PS和CMV治疗新生儿ALI/ARDS的临床疗效比较[J].中国妇幼保健,2019,34(12):2752-2756.
[6]佘意贵,谭雪婵,黎清耀,等.肺泡表面活性物质治疗足月新生儿急性呼吸窘迫综合征的临床研究[J].基层医学论坛,2017,21(17):2177-2179.
[7]胡雨生,尹同进,雍其军,等.静脉注射人免疫球蛋白治疗新生儿急性肺损伤/呼吸窘迫综合征的效果[J].安徽医学,2018,39(2):155-158.
[8]王舒悦,张春雨,王雪,等.高频震荡通气联合肺表面活性物质对新生儿急性呼吸窘迫综合征的疗效分析[J].中国卫生标准管理,2017,8(13):71-73.
[9]龚志敏.猪肺表面活性物质联合氨溴索治疗新生儿肺透明膜病84例疗效观察[J].安徽医药,2019,23(8):1681-1684.

