小剂量雌孕激素替代疗法在围绝经期综合征 治疗中的应用效果及其对激素水平的影响
蒋晓辉
(海门中医院妇产科,江苏 海门 226100)
围绝经期为绝经前2~8年至最后一次月经后1年[1],在这一时期内,血清激素水平波动,尤其是雌激素的减少导致了围绝经期综合征的发生,主要表现为月经失调、潮热、盗汗、情绪失调、性功能障碍等等,症状可持续到绝经后2~3年,甚至5~10年,严重影响女性生活质量。激素替代疗法(Hormone replacement therapy,HRT)可有效缓解上述症状[2],虽然有研究表明HRT会增加冠心病、乳腺癌的风险[3],但整体效应利大于弊。本研究采用小剂量雌孕激素替代疗法对围绝经期综合征患者进行治疗,观察其效果及对激素水平的影响,具体报道如下。
1 资料与方法
1.1 一般资料
选择我院2017年1月~2019年1月收治并确诊的围绝经期综合征患者128例。纳入标准:符合围绝经期综合征诊断标准;闭经6个月及以上;未接受过性激素类药物治疗。排除标准:乳腺癌或疑似乳腺癌患者;严重心、肝、肾等重要脏器疾病患者;存在雌孕激素使用禁忌证。随机数字表法将患者分为替代组与对照组各64例,两组一般资料无差异(P>0.05),有可比性,见下表1。

表1 两组一般资料比较
1.2 方法
两组患者均采取对症治疗,适当补充钙剂并进行心理疏导,保持良好的饮食及运动习惯。替代组在以上基础上采用小剂量雌孕激素替代治疗,采用连续序贯法,28d为一个周期,戊酸雌二醇口服每天1次,1mg/次,周期的第15~28天加用黄体酮胶囊口服,100mg/次,1次/d,治疗6个周期。
1.3 观察指标及评价标准
治疗6个周期后,评价两组治疗效果;于治疗前后分别抽血测定卵泡刺激素(FSH)、黄体生成素(LH)及雌二醇(E2)水平,计算FSH/LH比值。疗效判定标准:治疗前后记录所有患者改良Kupperman评分,以评分变化及症状改善情况评价疗效,完全缓解:评分下降80%及以上,症状完全消失;显效:评分下降50%~80%,一半以上症状得到缓解;有效:评分下降20%~50%,仅少部分症状缓解;无效:评分下降不足20%,症状无改善[4]。以完全缓解、显效及有效之和计算总有效率。
1.4 统计学处理
所得数据采用SPSS 18.0进行统计学处理,计量资料表示用均数±标准差,比较用t检验,计数资料表示用例(%),比较用卡方检验,等级资料比较用秩和检验,P<0.05则表示差异有统计学意义。
2 结 果
2.1 两组疗效及不良反应比较
替代组的整体疗效及总有效率均优于对照组(P<0.05),具体见下表2。替代组1例患者出现轻微乳房肿胀,两组均无其他严重不良反应出现,两组不良反应发生情况无统计学差异(P>0.05)。
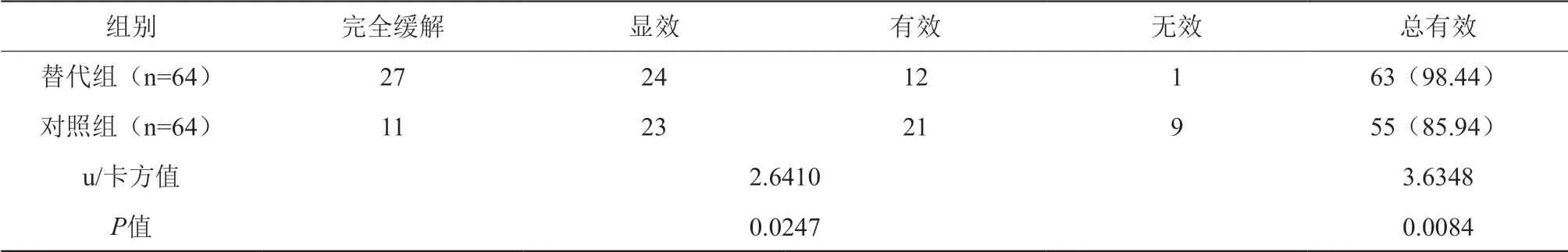
表2 两组疗效比较
2.2 两组激素水平比较
两组治疗后各项激素水平均优于治疗前,且替代组优于对照组;替代组治疗后FSH/LH比值优于治疗前及对照组,以上差异均有统计学意义(P<0.05),见表3。
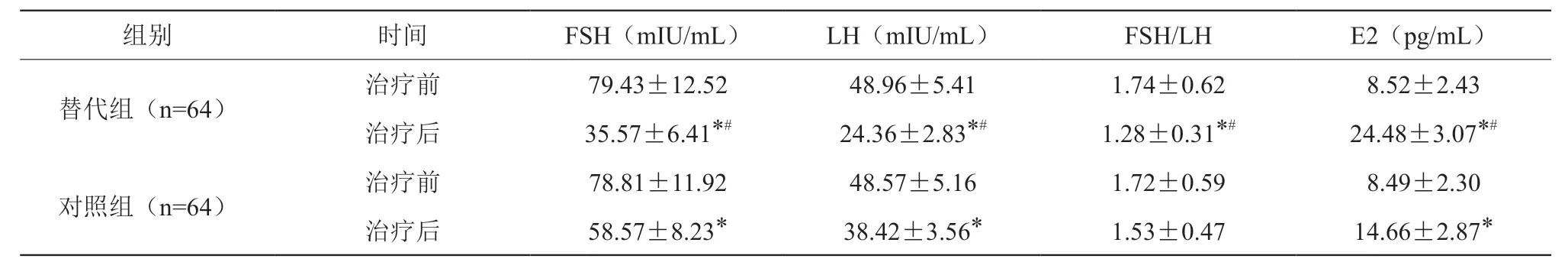
表3 两组激素水平比较
3 讨 论
围绝经期综合征出现的根本原因在于卵巢功能的衰退,其合成分泌的雌、孕激素减少,使相应的促性腺激素FSH、LH分泌增加,而雌激素的靶器官除生殖系统外还包括骨骼、心血管系统、中枢神经系统以及肝脏、肾脏等,因此其病症可出现在人体多个系统,对女性身心造成极大困扰。激素替代治疗通过补充外源性激素调节紊乱的性腺轴,从而改善患者症状,是目前使用较多的治疗方法。余晓娟等[5]的研究表明,雌孕激素替代疗法不仅可改善体内激素水平,缓解患者症状,同时还可增加骨密度;Valdiviezo等[6]的研究则表明激素替代治疗可有效改善血脂水平,从而在围绝经期女性冠心病预防中起到一定效果。可见,激素替代治疗围绝经期综合征的获益是多方面的。但有研究显示,长期单独雌激素治疗虽可改善症状,但同时影响子宫内膜细胞有丝分裂,造成其异常增生从而增加子宫内膜癌的风险[7]。
为降低激素替代治疗风险,本研究中减少雌激素用量并联合孕激素进行治疗,结果显示其疗效明显优于常规对症治疗,且不良反应少,安全性较高;治疗后,患者的FSH、LH、E2等激素水平得到明显改善,FSH/LH比值明显降低,FSH及FSH/LH值对于评价卵巢功能有一定的意义,两者的变化说明小剂量雌激素联合孕激素治疗围绝经期综合征可明显改善患者卵巢功能。
综上所述,小剂量雌孕激素治疗围绝经期综合征疗效显著,可明显改善患者症状、体内激素水平及卵巢功能,不良反应少。对于此种方法是否仍会增加子宫内膜癌、卵巢癌等癌症的发生风险,需进一步扩大病例进行更长期的临床观察。

