芍药甘草汤加减联合针刺治疗三叉神经痛效果观察
谷文英
当前,随着生活节奏的加快和工作压力的增加,三叉神经痛已经成为严重困扰成年人生活质量的神经内科疾病之一。三叉神经痛是常见的头部神经性疼痛之一,由于疼痛位于三叉神经走行分布区域,故名三叉神经痛[1]。流行病学调查资料显示,我国三叉神经痛发病率为52.3/10万,女性发病率高于男性,发病率随年龄增长有增高趋势,尤其是40岁以后,发病率明显增加[2]。三叉神经痛发作往往单侧发病,疼痛局限于1~2个神经分支之内,尤其以第2和第3分支多见,三支同时发病较为罕见;该病疼痛发作时表现为短暂的电击样、刀割样或撕裂样疼痛,发作时间从数秒到几分钟不等,突发突止,部分患者疼痛发作前可有征兆,发作间歇期完全正常[3]。目前,西医学对于三叉神经痛并无根治性治疗手段,主要为药物对症治疗,常用药物包括卡马西平、苯妥英钠、加巴喷丁等。芍药甘草汤出自医圣张仲景《伤寒论》一书,为抗炎止痛经典名方;而针刺能够进一步缓解疼痛,抑制疼痛传递进而缓解症状[4]。因此,近年来我院尝试采用芍药甘草汤加减联合针刺治疗三叉神经痛,取得满意效果。现报告如下。
1 资料与方法
1.1 一般资料收集我院2015—2018年收治的三叉神经痛患者146例,本研究经医院伦理委员审查部门批准。三叉神经痛西医证候诊断标准参照《神经病学》相关标准[5];中医证候诊断标准参照《中医学》相关标准[6]。纳入条件:三叉神经痛诊断明确;无重要脏器,如肝、肾等功能障碍;未合并其他中枢或外周神经系统器质性疾病;智力水平正常,能参与后续量表评估;无研究相关用药或针刺治疗禁忌。采用随机数字表法将患者分为观察组和对照组各73例,两组患者一般资料差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2 治疗方法对照组口服卡马西平片,100 mg/次,2次/d,控制疼痛症状;口服维生素B12500 μg/次及维生素B1100 mg/次,3次/d营养神经,症状逐渐缓解后将维生素用药量逐渐降低至1次/d[7]。观察组在对照组基础上加用芍药甘草汤加减及针刺治疗。
1.2.1 方剂加减 主方:芍药、甘草各12 g。加减:火灼样胀痛,遇凉痛缓、遇热痛剧,脉浮数,舌苔薄黄,舌边尖红者,加葛根、升麻各8 g,羌活、蔓荆子、薄荷、蝉蜕、黄连各10 g,金银花、连翘、黄芩各12 g,川芎、柴胡各15 g;阵发性火灼样疼痛,伴口气热臭,牙龈肿痛,大便干结,口渴喜冷,脉洪数,苔黄厚,舌鲜红者,加石膏3 g,芦根6 g,石斛、淡竹叶各8 g,黄连、玄参各10 g,知母、牡丹皮各12 g;电击样或灼热样疼痛,口苦咽干,面目红赤,胁肋胀痛,脉弦数,苔黄舌红者,加夏枯草6 g,车前子、木通、柴胡各8 g,栀子、龙胆草、黄芩、决明子各10 g;刀割样剧痛,遇热痛缓、遇冷痛剧,脉浮紧,舌苔薄白者,加苍耳子、川芎、羌活各8 g,白芷、藁本、荆芥、防风、独活各10 g。1剂/d,分2次服用,总疗程21 d[8]。
1.2.2 针刺 取穴:依据疼痛部位,每次针刺取患侧听宫、太阳、四白、下关、鱼腰、翳风、颊车等穴位及健侧合谷穴中的4~6个穴位。针刺:取仰卧位,常规局部消毒;以30号2寸针,应用平补平泄手法进行针刺;捻针10 min/次,留针30 min,针刺治疗1次/d,总疗程21 d[9]。
1.3 研究方法评估患者治疗效果,并分别采用简氏健康相关生活质量问卷-36(SF-36)和匹兹堡睡眠质量指数量表(PSQI)对患者的生活质量和睡眠质量进行评价。
1.3.1 治疗效果 采用视觉模拟评分法(VAS)对患者的疼痛程度进行量化评估,治疗效果评价参照《中药新药临床研究指导原则》,以疼痛指数作为判定标准。疼痛指数=治疗前后VAS评分差值/治疗前VAS评分×100%。疼痛指数100%为痊愈;75%~99%为明显缓解;50%~74%为中度缓解;25%~49%为轻度缓解;≤24%为未缓解[10]。
1.3.2 SF-36 SF-36总共包含11个大题目,涵盖包括生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能和精神健康在内的8个维度,单个维度得分范围0~100分,以8个维度平均分作为最终得分,总分范围0~100分,评分越高表示生活质量越好[11]。
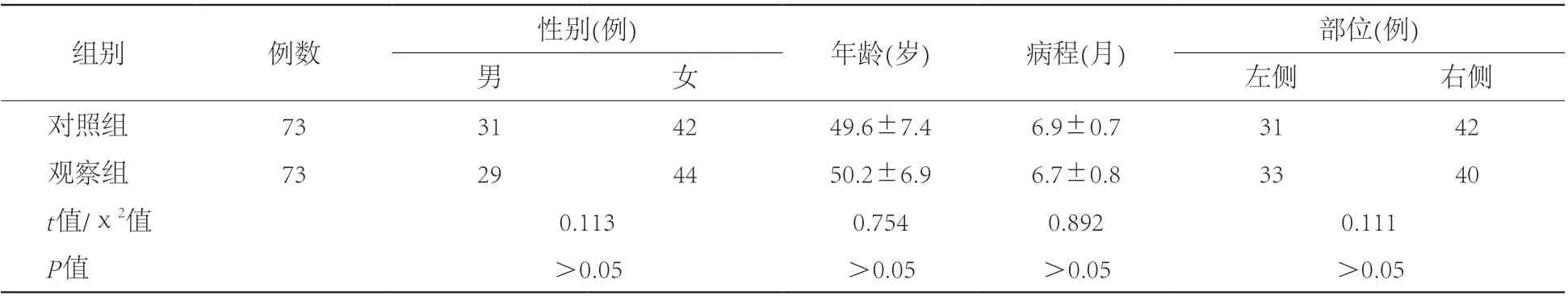
表1 对照组和观察组一般资料比较
1.3.3 PSQI PSQI总共包含19个自评项和5个他评项,涵盖包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物和日间功能在内的7个维度。单个维度评分0~3分,总分范围0~21分,评分越低表示睡眠质量越好[12]。
1.4 统计分析采用SPSS 23.0软件作为分析工具,计量资料以均数±标准差表示,符合正态分布方差齐的数据组间比较采用t检验;计数资料以构成比表示,比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 治疗效果观察组痊愈18例、明显缓解24例、中度缓解14例、轻度缓解11例、未缓解6例,总有效率为9 1.7 8%;对照组痊愈7 例、明显缓解13例、中度缓解21例、轻度缓解17例、未缓解15例,总有效率为79.45%,差异有统计学意义(χ2=4.505,P<0.05)。
2.2 生活质量观察组SF-36量表各维度得分和总分均高于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 睡眠质量观察组PSQI量表各维度得分和总分均低于对照组,差异有统计学意义(P<0.05)。见表3。
3 讨论
典型三叉神经痛为面部三叉神经走行区的剧烈疼痛,可表现为骤发、骤停的闪电样、刀割样、烧灼样疼痛,疼痛程度剧烈,有“扳机点”,持续数秒至数分钟不等,可自行缓解,但发作期间往往难以忍受。三叉神经痛多为单侧发病,以右侧发病多见;发病年龄多>40岁,以女性患者多见。目前,三叉神经痛的具体发病机制尚未完全阐明,相关学说包括骨性压迫学说、神经变性学说、癫痫发作学说以及微血管压迫学说等。其主要治疗仍以药物对症治疗为主,其他前沿治疗方法包括射频热凝术、微血管减压术和立体定向放射外科治疗等,疗效较为有限[13]。
在传统中医药理论中,三叉神经痛属于“面痛”“头风”“偏头痛”“眉棱骨痛”等范畴。中医理论认为,三叉神经痛为风热或风寒挟痰阻络,肝郁化火及气滞血瘀等阻滞经络导致经气不通而引起疼痛;而在治疗上主张整体辨证施治为主及局部施治缓解症状为辅。芍药甘草汤始载于《伤寒论》太阳病篇第29和第30条。芍药甘草汤为临床各科常用的缓急止痛、解痉的代表方。现代药理学表明,芍药甘草汤具有镇静与抗炎等功效[14]。而针刺治疗为局部治疗手段,通过对三叉神经走行区穴位刺激,达到让面部气血通畅并进一步缓解疼痛的效果[15]。
本研究中,我们对上述两种手段联合治疗三叉神经痛的效果进行探讨。结果显示,在缓解疼痛方面,观察组优势较为明显,这说明经芍药甘草汤全身抗炎及镇痛后,在加上针刺局部疏通经络,患者疼痛症状缓解得更为彻底。患者疼痛症状缓解之后,生活和睡眠质量均获得明显改善,所以SF-36和PSQI量表评分亦优于对照组。
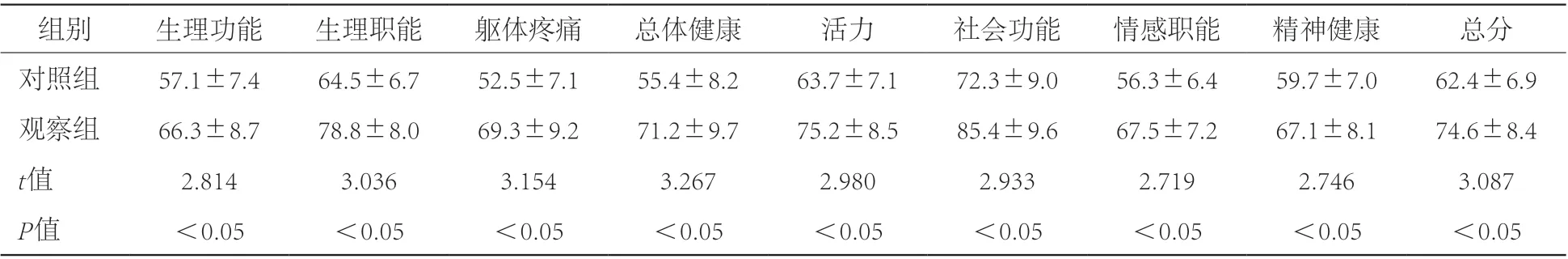
表2 对照组和观察组生活质量改善情况比较(分)
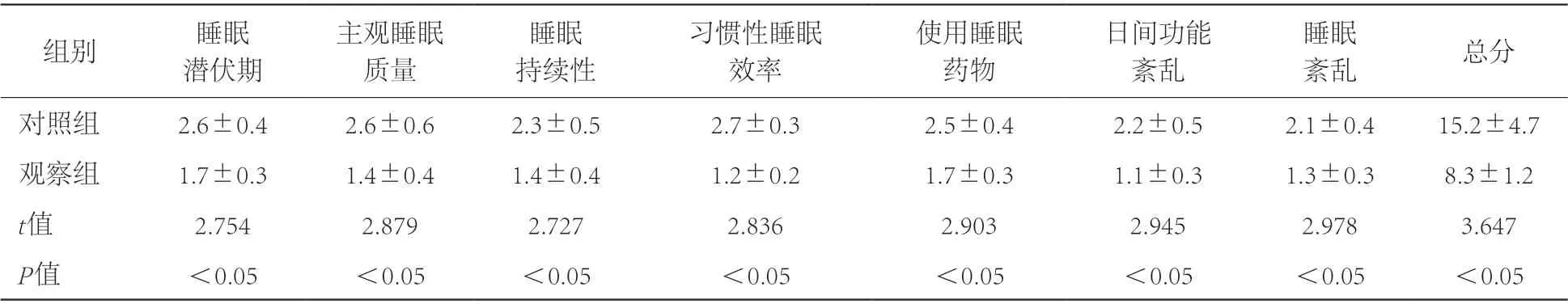
表3 对照组和观察组睡眠质量改善情况比较(分)
综上所述,在常规西药治疗基础上,芍药甘草汤加减联合针刺治疗三叉神经痛能够有效提高患者的治疗效果,改善其生活质量和睡眠质量,值得临床推广应用。

