B超联合宫腔镜治疗早期未破裂型宫角妊娠的可行性研究
黄秋燕 谢海露 谢清
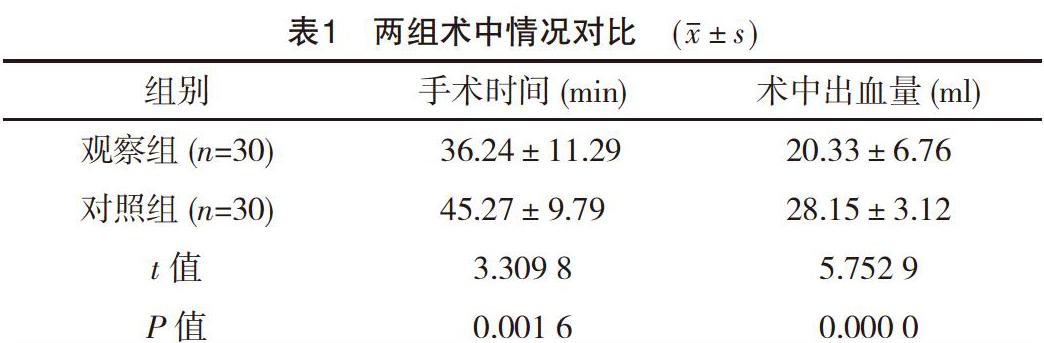
【摘要】 目的:分析B超联合宫腔镜治疗早期未破裂型宫角妊娠的可行性。方法:收集笔者所在医院2015年8月-2018年7月收治的60例早期未破裂型宫角妊娠患者,采取随机数字表法将其分为对照组和观察组,每组30例。对照组采取腹腔镜联合宫腔镜经阴道行吸宫术,观察组采取B超联合宫腔镜经阴道行吸宫术。观察比较两组患者术中及术后情况。结果:观察组手术时间(36.24±11.29)min,术中出血量(20.33±6.76)ml,均明显优于对照组,差异有统计学意义(P<0.05);两组患者术后β-hCG下降时间比较,差异无统计学意义(P>0.05);观察组排气时间、下床活动时间、术后住院时间均短于对照组,住院费用低于对照组,差异均有统计学意义(P<0.05)。结论:采取B超联合宫腔镜治疗早期未破裂型宫角妊娠,可以减少患者创伤,缓解其经济压力,促进患者更快恢复。
【关键词】 B超; 宫腔镜; 宫角妊娠
doi:10.14033/j.cnki.cfmr.2019.22.067 文献标识码 B 文章编号 1674-6805(2019)22-0-03
【Abstract】 Objective:To analyze the feasibility of B-ultrasound combined with hysteroscopy in the treatment of early unruptured cornual pregnancy.Method:A total of 60 cases of early unruptured cornual pregnancy in our hospital from August 2015 to July 2018 were collected.They were divided into control group and observation group by random number table method,with 30 cases in each group.The control group was treated by laparoscopy combined with hysteroscopy through vagina,while the observation group was treated by B-ultrasound combined with hysteroscopy through vagina.The intraoperative and postoperative conditions of the two groups were observed and compared.Result:The operation time (36.24±11.29)min,intraoperative bleeding volume (20.33±6.76)ml in the observation group were significantly better than those in the control group,the differences were statistically significant(P<0.05).There was no significant difference in the time of decrease of β-hCG between the two groups(P>0.05).The exhaust time,activity time of getting out of bed,postoperative hospitalization time of the observation group were shorter than those of the control group,and hospitalization cost was lower than that of the control group,the differences were statistically significant(P<0.05).Conclusion:B-ultrasound combined with hysteroscopy in the treatment of early unruptured cornual pregnancy can reduce the trauma of patients,relieve their economic pressure,and promote faster recovery of patients.
【Key words】 B-ultrasound; Hysteroscopy; Cornual pregnancy
First-authors address:Qingxi Hospital of Dongguan,Dongguan 523660,China
宫角妊娠是一种少见的异位妊娠,如不及时终止,可能造成患者子宫角破裂,引起大出血,威胁患者生命安全[1]。本文通过对2015年8月-2018年7月笔者所在医院收治的60例早期未破裂型宫角妊娠患者分别采取不同治疗措施发现,针对早期未破裂型宫角妊娠患者,采取B超联合宫腔镜治疗效果显著,现报道如下。
1 资料与方法
1.1 一般资料
收集笔者所在医院2015年8月-2018年7月收治的60例早期未破裂型宫角妊娠患者为本次研究对象,采取随机数字表法将其分为对照组和观察组,每组30例。对照组年龄26~35岁,平均(30.5±3.8)岁;孕次1~2次,平均(1.8±0.3)次;产次1~4次,平均(2.5±0.8)次;孕周4~9周,平均(6.9±1.4)周。观察组年龄25~34岁,平均(29.8±3.4)岁;孕次1~4次,平均(2.0±0.5)次;产次1~4次,平均(2.7±0.9)次;孕周4~13周,平均(7.0±1.5)周。兩组患者年龄、孕次、产次、孕周等一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 方法
观察组给予B超联合宫腔镜经阴道行吸宫术。采取静脉注射对患者进行麻醉,准备0.9%氯化钠注射液作为膨宫液,并将压力设置为100 mm Hg,利用B超对患者进行监测,宫腔检查采用两极带电凝的宫腔镜,主要检查患者侧宫角颜色是否正常,是否存在抬高情况,输卵管开口处有无堵塞物。如发现患者侧宫角存在暗褐色组织或颜色趋于半透明白色情况,可将宫腔镜压力调整为300 mm Hg,吸管调整为6号吸管,从输卵管开口处将孕囊吸出。再采取宫腔镜检查患者宫角是否缩小,宫腔内膜和宫角内膜连接是否存在模糊、粗糙、缺损情况,侧输卵管开口是否清晰,对侧与外侧大小是否正常[2]。如发现残留组织采取电切环将其切除,并用电凝绒毛对切除位置进行止血,待所有切除结束后,经阴道将切除物吸出,对比宫腔镜下所视完整绒毛和吸出物是否一致。
对照组给予腹腔镜联合宫腔镜经阴道行吸宫术,患者术前进行全麻和气管插管,通过腹腔镜对患者子宫形状、大小、周围情况进行观察,找到侧宫角外突后,将侧圆韧带推至患者孕囊外侧处,其宫腔镜使用方式参照观察组。
1.3 观察指标
观察记录两组患者手术时间、术中出血量、术后血人绒毛膜促性腺激素(β-hCG)下降情况、排气时间、下床活动时间、术后住院时间及住院费用。
1.4 统计学处理
本研究数据采用SPSS 20.0统计学软件进行分析和处理,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组术中情况对比
与对照组相比,观察组手术时间更短,术中出血量更少,差异有统计学意义(P<0.05),见表1。
2.2 两组术后情况对比
两组患者术后β-hCG下降时间比较,差异无统计学意义(P>0.05);观察组排气时间、下床活动时间、术后住院时间均短于对照组,住院费用低于对照组,差异均有统计学意义(P<0.05),见表2。
3 讨论
宫角妊娠主要是指患者胚胎位置和输卵管开口交界的宫角部位过于接近,出现异位妊娠情况。其主要表现为腹痛、阴道出血、子宫出现不对称增大等[3]。由于子宫周围血管丰富,一旦出现宫角妊娠,患者必须终止孕囊发育,并进行清宫,否则随着妊娠时间延长,患者出现宫角破裂,引起大出血,将直接导致患者休克或死亡[4]。宫角妊娠发生概率小,治疗难度大、风险高,在以往传统治疗中,多采取开腹手术,但开腹手术创伤大,出血量多。随着内镜技术不断提高,微创技术日渐成熟,并在临床治疗中取得良好成效。宫腔镜和腹腔镜是常见微创手术方法,宫腔镜中带有电凝和电切装置,在凝固活性组织手术切除时,在较短时间即可实现绒毛组织坏死脱落,特别是膨宫后,患者宫角处得到扩张,平时切除较难的宫角部电切环也可达到,加之,宫腔镜切除时可直视组织物,钳取更佳精准、方便,不会对宫角肌层造成损伤。腹腔镜观察到早期患者子宫是否存在穿孔情况,可将残留绒毛组织全部取出,术后对患者盆腹腔进行冲洗,可更彻底清除膨宫液和妊娠活性组织,防止宫外孕。但单一的采取宫腔镜或腹腔镜治疗,还是存在一定的局限性[5]。因此,临床治疗中常联合使用,以提高诊断的准确性,更好地解决子宫穿孔问题,但采取宫腔镜联合腹腔镜治疗,需对患者进行全麻插管,治疗费用较高,创伤也比较大,不利于患者后期恢复。在临床中宫角妊娠诊断方式较多,通过妇科检查、既往病史、B超、腹腔镜检查均可进行诊断。近年来,B超诊断技术发展迅速,越来越多宫角妊娠患者可通过B超联合宫腔镜达到清除效果,这种治疗方式创伤小、治疗费用低,患者恢复快[6],在临床治疗中获得广大患者和医生的认可。本文通过对笔者所在医院收治的60例早期未破裂型宫角妊娠患者分别采取B超联合宫腔镜经阴道行吸宫术和腹腔镜联合宫腔镜经阴道行吸宫术治疗发现,观察组手术时间(36.24±11.29)min,术中出血量(20.33±6.76)ml,均明显优于对照组(P<0.05),与王丹丹等[7]研究相符,提示B超联合宫腔镜治疗早期未破裂型宫角妊娠的有效性。观察组术后β-hCG下降时间(15.66±3.23)d与对照组术后β-hCG下降时间(15.33±3.68)d比较,差异无统计学意义(P>0.05),但观察组排气时间、下床活动时间、术后住院时间均更短,住院费用较对照组更低(P<0.05)。由此进一步证明,B超联合宫腔镜在早期未破裂型宫角妊娠患者治疗中更具有优势。但在进行B超联合宫腔镜手术时,还需注意以下几点:手术应尽量配备腹腔镜设备,如手术过程中患者出现子宫破裂或穿孔情况,应及时采取腹腔镜治疗,以提高手术安全性[8-9]。手术前,应对患者孕囊位置、孕囊周围肌层情况进行检查,并对吸宫难度进行评测,如孕囊位置过于接近子宫开口处,吸宫难度高,孕囊周围肌层薄,应立即采取其他治疗手段[10]。B超联合宫腔镜主要针对早期诊断患者,如患者病情以发展为难治性宫角妊娠,应立即采取宫腔镜电切手术治疗[11-12]。
综上所述,针对早期未破裂型宫角妊娠患者,临床医生可采取B超联合宫腔镜进行治疗,以提高治疗有效性,为患者生命安全提供更好保障。
参考文献
[1]师俊梅,杨建华.B超介导下宫腔镜对宫角妊娠的诊治[J].中国医学装备,2016,13(4):75-78.
[2]王爱梅.宫腔镜治疗宫角妊娠的临床疗效分析[J].中国医疗器械信息,2018,24(10):112-113.
[3]秦小宁,王玉,秦晓娜,等.单切口腹腔镜下联合宫腔镜对宫角妊娠患者预后的影响[J].检验医学与临床,2017,14(9):1335-1337.
[4]沈蓉,徐梅,高建武,等.40例宫角妊娠关注性刮宫和宫腔镜治疗后受孕率对比[J].中国性科学,2016,25(9):105-107.
[5]黄泽红,吴华平,董彩霞,等.宫腔镜与腹腔镜联合治疗宫角妊娠临床分析[J].医学理论与实践,2018,31(12):1804-1806.
[6]陈晓芳.宫腹腔镜下吸宫术治疗宫角妊娠的临床效果分析[J].河南医学研究,2015,24(12):77-78.
[7]王丹丹,王光伟,杨清,等.52例未破裂宫角妊娠的临床诊治和分析[J/OL].中华腔镜外科杂志:电子版,2015,7(1):39-42.
[8]鲁海燕,田奇山,彭一梅,等.32例宫角妊娠不同治疗方式的临床疗效分析[J].中国现代医学杂志,2012,22(1):109-110.
[9]张爱华.宫角妊娠采用宫腔镜诊治的临床效果分析[J].现代诊断与治疗,2015,11(7):1453-1454.
[10]潘成荣.宫腹腔镜联合方案对宫角妊娠患者的诊疗效果评价[J].中国医药科学,2016,6(20):87-90.
[11]张飞飞.宫腔镜联合腹腔镜治疗宫角妊娠的临床效果观察[J].中国当代医药,2014,21(19):24-25.
[12]庞衍平,王硕,王秀艳,等.彩色多普勒超声对宫角妊娠诊断及鉴别诊断的价值[J].医学影像學杂志,2015,22(6):1052-1054.
(收稿日期:2019-03-08) (本文编辑:桑茹南)

