少见部位神经内分泌癌的CT及MRI表现
瞿姣, 袁欣, 赵卫, 李德艳, 杨亚英
发生于消化道及肺以外的神经内分泌癌少见,且文献多见侧重于描述其病理或临床特征的个案报道,鲜有分析少见部位神经内分泌癌影像学特征的文章。本文通过回顾性分析31例少见部位神经内分泌癌的影像学资料并复习相关文献,旨在提高对本病的认识。
材料与方法
1.临床资料
回顾性分析我院2009年3月-2018年12月经手术病理证实并有完整临床及影像学资料的少见部位神经内分泌癌31例。男24例,女7例,男女比例3.4∶1;年龄 4~86(54.90±20.90)岁。31例中病变位于鼻腔鼻窦7例,纵隔14例,肾脏2例,膀胱4例,前列腺2例,肝脏1例,卵巢1例。所有患者均经取材活检或手术病理获得组织学及免疫组化结果。
2.检查仪器及方法
本组31例中20例术前行CT平扫+增强检查,1例行MRI平扫+增强检查,6例同时行CT平扫+增强及MRI平扫+增强检查,4例同时行CT平扫及MRI平扫+增强检查。CT检查采用Siemens 64排或128排螺旋CT扫描仪,管电压100~120 kV,管电流150~250 mAs;增强扫描:经肘静脉按流率2.5 mL/s注射对比剂碘海醇(1.5 mL/kg×体重)后跟注生理盐水30 mL,头颈部及胸部行动脉期及静脉期双期增强扫描,腹盆腔行动态增强扫描。磁共振扫描:平扫采用快速自旋回波(TSE),获得轴面、冠状面T2WI、冠状面压脂T2WI及轴面T1WI,增强扫描:以流率1.5~2.0 mL/s经肘静脉静脉注入Gd-DTPA(0.2 mmol/kg)后行增强轴面、冠状面及矢状面T1WI,层厚为1~5 mm,层间距为1 mm;9例行DWI扫描,b值取0,800~1000 s/mm2。
3.图像分析
由2名高年资放射科诊断医师共同阅片,回顾性分析所有病例的CT及MRI图像,意见有分歧时通过讨论达成一致。观察并记录病变部位、大小、形态、密度/信号、强化特征及周围结构侵犯、骨质破坏、淋巴结转移情况。
结 果
本组31例,临床表现均无特殊性。影像形态学特征见表1:病灶均表现为类圆形或不规则软组织肿块(图1~7),最大径线范围2.7~11.6 cm,平均(6.90±2.52) cm,中位数6.0 cm,29例≥4 cm。密度、信号不均,CT平扫表现为以中等密度为主的混杂密度影,磁共振T1WI呈等或稍低信号,T2WI呈以等或稍高信号为主的混杂信号,8例DWI高b值扩散受限呈混杂高信号,ADC图为低信号。增强后5/31呈不均匀轻度强化,13/31呈不均匀中等程度强化,13/31呈不均匀明显强化,1例时间-信号强度曲线(time intensity curve,TIC)呈流出型;14例纵隔神经内分泌癌中,12例见分隔样强化或小血管穿行征(图1、2)。28/31的病灶内见不同形态坏死区(图3~6),仅2/31于病灶边缘见小斑片状钙化。31例均伴周围组织侵犯,其中7例发生于鼻腔鼻窦的神经内分泌癌周围侵犯以骨质破坏为主(7/7)且均表现为膨胀性与浸润性破坏并存,未见明显骨质硬化(图3b);发生于纵隔的病变均伴有周围结构侵犯(14/14),以头臂静脉、上腔静脉及心包受侵多见(12/14)。31例中,17/31伴淋巴结转移,转移淋巴结与原发灶强化方式一致。1例肝脏神经内分泌癌,表现为肝内多个肿块,累及肝左右叶及胆囊,增强动脉期呈不均匀中度强化,静脉期持续强化(图7)。1例卵巢神经内分泌癌,表现为右附件区稍低密度肿块伴子宫及右输尿管受侵、右肾静脉旁淋巴结转移。
病理免疫组织化学结果提示嗜铬素A(CgA) 、突触素(Syn)、神经元特异性烯醇化酶(NSE) 、CD56阳性表达比例分别为67.7%、93.5%、25.8%、38.7%。
讨 论
神经内分泌癌(neuroendocrine carcinoma,NEC)是起源于黏膜上皮及黏膜下腺体上皮细胞的一类能够摄取胺的前体(氨基酸)并通过脱羧作用合成和分泌胺及多肽激素的罕见恶性肿瘤[1],好发于消化道和肺部,常见部位包括胃(类癌)、肺(小细胞癌)、胰(胰岛细胞癌)[2],发病机制尚不明确。WHO将其分为类癌、分化好的神经内分泌癌(不典型类癌)、分化差的神经内分泌癌(包括小细胞癌和大细胞神经内分泌癌)[3]。原发于鼻腔鼻窦、纵隔、肝脏、肾脏、膀胱、前列腺及卵巢的NEC罕见且临床症状无特殊性,仅部分小细胞NEC可出现皮肤潮红、哮喘和腹泻等类癌综合征表现。

表1 31例NEC的影像形态学特征

图1男,61岁,纵隔低分化NEC。a) CT增强扫描示右侧前中纵隔软组织肿块内线样明显强化区(箭);b) MRI轴面T1WI增强亦显示病灶内多发分隔样强化(箭)。 图2男,39岁,前上纵隔NEC。冠状面CT增强图像示肿块内小血管穿行征(箭)。 图3男,80岁,鼻腔鼻窦NEC。a) MRI冠状面压脂T2WI图像示双侧鼻腔、筛窦及左侧上颌窦混杂稍高及高信号肿块,其内见片状坏死区(箭); b) CT平扫冠状面骨窗图像示双侧上颌窦内侧壁、鼻中隔、鼻甲、筛窦各壁骨质膨胀性吸收(黑箭)与浸润性破坏(白箭)并存,未见骨质增生硬化。 图4男,82岁,前列腺NEC。MRI矢状面T2WI示前列腺混杂稍高及高信号肿块,体积大,侵犯精囊腺、膀胱后壁及直肠前壁,病灶内见条片状T2WI高信号坏死区(箭)。
NEC光镜下肿瘤细胞排列呈团巢状、栅栏状、小梁状等[4],结合神经元特异性烯醇化酶(NSE)、嗜铬素A(CgA)、突触素(Syn)及CD56等标记物阳性表达可确诊;其中CgA对NEC具有高度特异性,Syn被视为诊断分化良好的NEC最具敏感性的指标[5],而高密度NSE的表达往往提示该病[2]。NEC各亚型的生物学行为、组织恶性程度不同,故不同病理分型的NEC治疗方法及预后各异。
分析本组少见部位神经内分泌癌的影像学特征并结合相关文献发现因神经内分泌癌侵袭力强,早期易扩散,因此在CT及MRI上常表现为浸润性生长的软组织肿块,体积通常较大且极易侵犯邻近结构,易发生淋巴结转移及远处转移。其密度和信号表现各异,以实性成分多见[6],坏死常见,这与组织学上NEC伴有广泛的出血和坏死相符[4]。病灶内偶见钙化,可能为局部组织营养不良所致[7]。强化程度文献报道不一,但与分化程度有关且大致有以下趋势:高分化肿瘤多为均匀强化,而大部分低分化肿瘤呈不均匀强化[8-9]。本组31例均表现为软组织肿块影,体积较大,坏死率达90.3%,以片状坏死多见,仅2例见钙化,增强后均表现为不均匀强化,周围组织侵犯率高达100%,54.8%伴淋巴结转移,与文献相符。
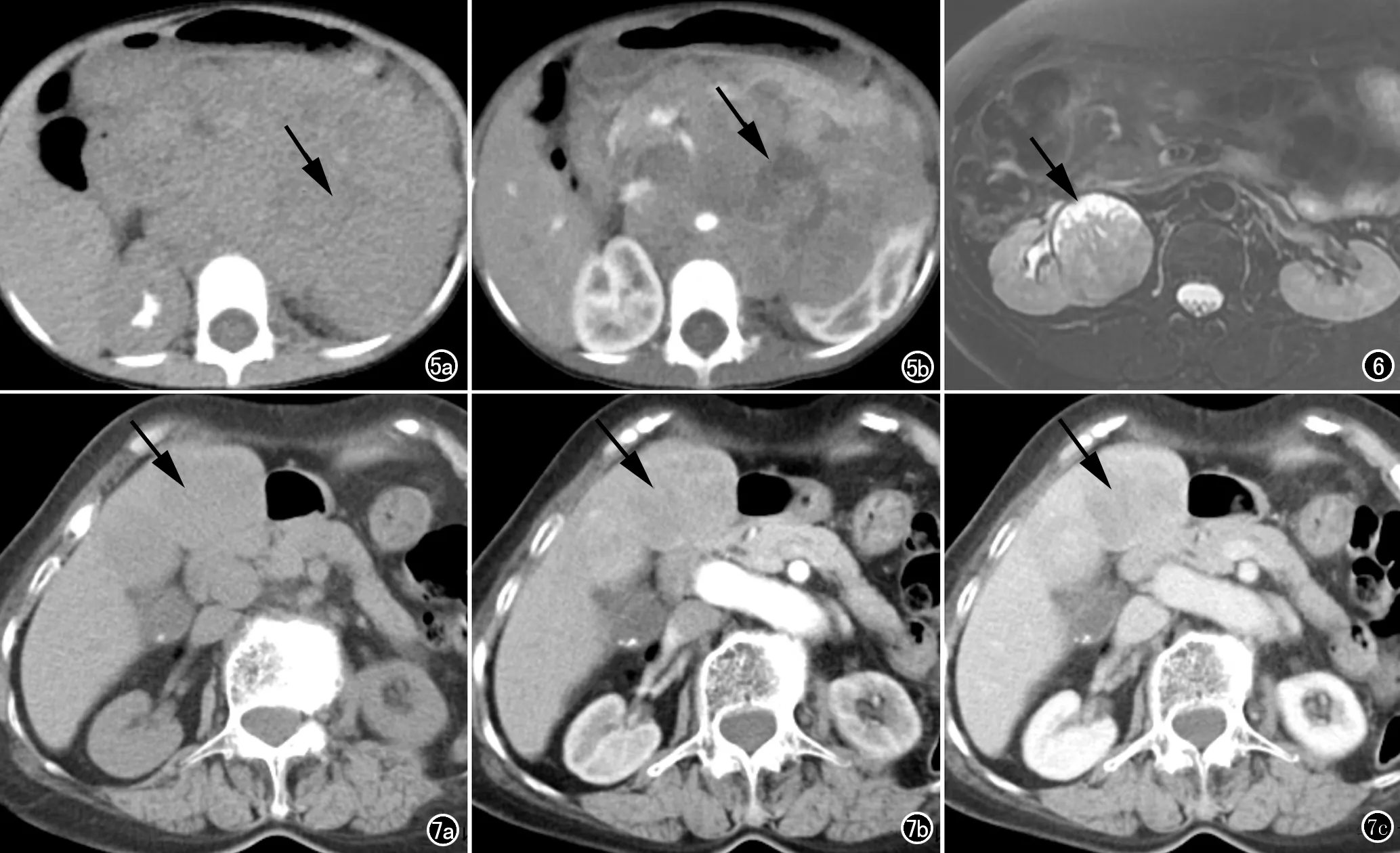
图5女,4岁,左肾NEC。a)腹部CT平扫轴面图像示左肾巨大肿块(箭),边界不清;b)增强扫描肿块呈不均匀中度强化,其内见片状坏死区(箭),周围结构广泛受侵。 图6女,54岁,右肾NEC。MRI轴面脂肪抑制T2WI示右肾混杂稍高及高信号肿块,其内见片状坏死(箭),右侧腰大肌显示不清。 图7女,80岁,肝脏NEC。a) CT平扫示肝脏多个低密度肿块(箭);b) 增强动脉期病灶呈不均匀中度强化(箭);c)增强静脉期病灶持续强化(箭)。
除上述共性外,不同部位的NEC影像表现差异较大。
纵隔NEC:好发于前纵隔,易侵犯纵隔大血管及心包等结构[10],常于病灶内出现线样、分隔样强化或瘤内细小血管强化影即“瘤内血管穿行征”[11],病理提示为肿瘤内部丰富的纤维血管分隔,此征象罕见于前纵隔其他肿瘤[7]。本组14例纵隔NEC,周围组织受侵率为100%,以心包、头臂静脉及上腔静脉受累最为多见,其中12例于病灶内见小血管穿行或线样、分隔样强化。
鼻部NEC:文献显示鼻部NEC好发于鼻腔、筛窦及上颌窦, 常伴坏死,病灶极易侵犯窦壁骨质且膨胀性骨质破坏吸收与浸润性破坏并存、骨质轮廓可见且不伴骨质硬化是其有别于其他恶性肿瘤的特征表现[12,13];本组7例鼻部NEC,病变坏死率为85.7%,以灶性及小片状坏死多见,周围骨质均以膨胀性及浸润性破坏并存且未见骨质增生硬化,与文献相符。
单纯的前列腺NEC以PSA水平升高不显著、肿块较大伴邻近组织受侵及淋巴结转移为特点[14],本组2例病灶体积较大且均伴膀胱、精囊腺、直肠下段侵犯及盆腔、髂窝淋巴结转移(图4),其中1例PSA 3.04 ng/mL,处于正常值范围,另一例同时合并前列腺上皮源性恶性肿瘤,PSA 41.2 ng/mL。
既往报道的肾类癌约26%见钙化,约75%增强后强化不明显,动脉造影显示为乏血供肿瘤[15],多早期出现局部侵犯和淋巴结转移,本组2例肾脏NEC中1例见斑片状钙化,增强后2例均呈中度强化,均伴不同程度的周围结构侵犯。
肝脏NEC:文献报道的肝脏NEC多表现为肝内肿块伴囊变坏死[16],一般无肝硬化,动脉期实性部分呈轻中度强化,静脉期持续强化有助于疾病的诊断[1]。本组1例肝脏NEC,无肝硬化征象,病灶内见不规则坏死区,增强动脉期实性部分呈不均匀中度强化,静脉期持续强化,与文献相符。
本组31例术前影像诊断均考虑恶性肿瘤,但未定具体病理类型,可能与笔者对本病的认识不够充分有关。
综上所述,NEC可发生于全身各处,CT及MRI具有一定的特点:病灶表现为大肿块,坏死常见,钙化少见,极易侵犯周围结构。鼻腔鼻窦神经内分泌癌周围骨质膨胀性与浸润性破坏并存且不伴骨质硬化,纵隔NEC伴分隔样强化或瘤内血管穿行征较具特征性。CT结合MRI优势互补,能充分显示病变的范围,周围侵犯程度及骨质破坏情况,有助于NEC的诊断。