木筷眶-颅穿通伤致眶尖综合征法医学鉴定1例
(四川大学华西基础医学与法医学院,四川 成都 610041)
1 案 例
1.1 简要案情及病史摘要
冯某,男,43岁,2017年11月24日与人斗殴时被筷子从左眼眶上缘插入颅内。伤后患者出现头痛、烦躁、剧烈呕吐、全身乏力等表现,遂于当地医院就诊,予补液、眶部清创缝合等处理,患者渐嗜睡,遂于次日转入甲医院。
2017年11月25日甲医院入院查体:体温37.2℃,脉搏 82次/min,呼吸 18次/min,血压 18.4/11.6 kPa(138/87mmHg)。患者嗜睡,左眼部、眶周肿胀,皮下淤血,左侧瞳孔直径2.0mm,右侧瞳孔直径2.5mm,对光反射均迟钝,余查体不合作。急诊CT示:左眼睑、眶周软组织肿胀,球后软组织点片状出血及少许积气;左侧眼环增厚,连续性未见确切中断,左侧视神经球后段稍受挤压,密度未见确切异常;左眶外上壁后份骨折,碎骨片移位;右侧上颌窦黏膜增厚,右眼球未见明显异常;自左眼球后间隙眼外直肌根部内上方、紧邻视神经球后段外上缘眶尖区,经左颞叶内侧、左侧桥小脑脚区至左小脑半球内侧见管状低密度影,行径区周围组织见挫伤出血,颞叶段旁见短条状骨性高密度影(图1)。11月26日患者在全身麻醉下行“颅底异物取出+颅内减压+硬脑膜下血肿清除+颅底成形+窦修补+脑室造瘘+视神经减压+脑脊液漏修补术”。术中发现:左上睑可见长约1.5cm皮肤裂伤,已缝合,左眼睑及球结膜充血肿胀明显,眼球活动受限;患者硬脑膜张力高,与颅骨粘连紧密,硬脑膜下呈蓝色,剪开硬脑膜后见左侧额颞部硬脑膜下血肿约20mL,左颞部脑组织挫伤水肿明显伴小血肿形成,蛛网膜下腔广泛出血,脑组织膨出骨窗约1.5 cm;术中探查到木质筷子样物自眶上壁从前颅底穿入颅内并向后延伸,与周围血管、神经关系密切,完整取出异物,异物为长约13 cm筷子样物。术后予脱水、抗感染、营养支持等治疗,患者意识逐渐恢复,四肢活动可,但耳前及颞部伤口渗液、感染破溃且长期不愈合,遂于12月27日在全身麻醉下行“左颞叶脓肿清除+去骨瓣减压+感染伤口清创术”。
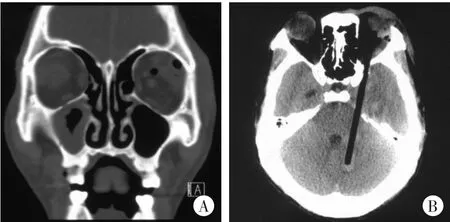
图1 急诊头颅CT图像
2018年5月27日患者在甲医院行眼科检查:矫正视力右眼0.6,左眼无光感;右侧眼压3.3 kPa(24.5 mmHg),左侧眼压4.0 kPa(30.3 mmHg);左眼上睑下垂,眼球上视受限,余各方向转动可,左下方角膜混浊,前房深度可,左侧瞳孔直径3 mm,对光反射存在,晶体尚透明,眼底视网膜平伏;右眼未见明显异常;光学相干断层成像(optical coherence tomography,OCT)示双眼黄斑区视网膜各层结构清,未见视网膜脱离;闪光视诱发电位(flash visual evoked potential,FVEP)示右眼波形正常,左眼波形平坦。
1.2 法医临床学检验
伤后半年(2018年5月28日)行法医临床学检验。查体:左额颞部头皮内陷,触之其下骨瓣缺如,局部弧形瘢痕遗留;左上睑皮肤横行瘢痕遗留,睁眼时左眼裂宽约0.5 cm,左上睑下垂遮盖全部瞳孔,眼球上视受限,余各方向转动可,左眼角膜外下方少许点片状云翳,左侧瞳孔直径3 mm,对光反射迟钝,右眼未见明显异常;余颅神经检查未见异常;肢体关节活动未见异常,四肢肌力、肌张力正常,生理反射存在,病理反射未引出。
1.3 鉴定意见
被鉴定人木筷眶-颅穿通伤致眶尖综合征诊断成立,目前遗留左眼睑重度下垂遮盖全部瞳孔合并该眼盲目3级以上,符合《人体损伤致残程度分级》第5.7.2 8)条之规定,构成七级残疾;其木筷眶-颅穿通伤行开颅异物取出术后继发颅内感染行左颞叶脓肿清除符合《人体损伤致残程度分级》第5.9.1 3)条之规定,构成九级残疾。
2 讨 论
眶-颅穿通伤(penetrating orbital-cranial injury,POCI)是一种特殊的开放型颅脑损伤,多发生于军队人员,常与爆炸物碎片高速穿过眶-颅相关[1]。普通人群中POCI少见,多为人体眶部偶然落在诸如铅笔、自行车把手、马桶刷手柄等特殊形状物体上所造成的低速损伤[2]。SHINOHARA等[3]认为有意形成的低速POCI与个体保护面部所作的防御反射有关,因右利手缘故以左侧多见,而眼球由于巩膜保护、在脂肪垫中活动性较大等因素通常不会造成显著损伤[4]。POCI患者的死亡率约为12%,几乎是不涉及眼眶的经颅脑损伤患者的两倍,存活患者早期并发症以颅内压升高、脑神经损伤(主要涉及通过海绵窦和眶尖的第Ⅱ~Ⅵ脑神经)等常见;迟发并发症则以颅内感染为主,典型表现为脑脓肿或脑膜炎,此外尚可涉及颅内血管系统造成颈内动脉海绵窦瘘、假性动脉瘤和海绵窦血栓形成等[2]。
眶尖是供应眼部血管、神经和肌肉集中的部位,主要包括眶上裂和视神经孔两个重要结构。其中眶上裂位于蝶骨大翼和蝶骨小翼之间、沟通眼眶与颅中窝的斜行细长梨形骨裂,其内有第Ⅲ、Ⅳ、Ⅵ脑神经,眼神经,眼上静脉及交感神经通过,凡损伤或病变累及此处可引起眶上裂综合征[5]。视神经孔位于眶上裂内侧,两者仅隔较薄蝶骨小翼后根,其内有视神经、眼动脉、交感神经分支等通过,该处受累主要表现为视力下降,因而将眶上裂综合征伴有视功能受损称为眶尖综合征(orbital apex syndrome,OAS)[6]。创伤性OAS最常见的病因为颅脑外伤,主要由于骨折、异物或出血对邻近结构造成的直接损伤和继发性炎症、水肿压迫引起的间接性损伤造成[7]。
IMAIZUMI等[8]认为OAS发病率低于单纯创伤性眶上裂综合征(0.3%~0.8%)[9]和视神经损伤(0.8%~6.0%)[10]。OAS最常见的临床特点是视力模糊及眼肌麻痹,症状可于伤后即刻出现,也可出现于伤后数天[11-12]。由于眶尖区受损部位和程度不同,患者可表现为完全和不完全的复杂多样的颅神经受损形式,加之其常合并其他颅脑损伤改变,尤其是昏迷病人,早期易被漏诊和误诊。
本例POCI伤者为中年男性,职业非军人,在斗殴期间由木制长筷造成左侧眶-颅穿通,不伴明显眼球损伤,属典型的非意外低速POCI,在法医学鉴定中少见。本例木筷深入眶-颅长度为13 cm并达小脑幕下,颅内异物行程(左前上向右后下)与右侧中线结构紧密相邻且伴有伤后早期明显颅内压升高和迟发颅内感染(左颞叶脓肿),伤者最终存活且不伴有肢体瘫痪,在实际临床和鉴定中亦属少见,这主要与患者无基础疾病、穿通物基本避开“视神经、海绵窦、内囊区和脑干”等重要结构以及有效的手术干预有关。伤后半年患者遗留伤眼上睑提肌和上直肌麻痹而对光反射存在,属部分眶上裂综合征,分析其原因为:木筷所穿眶尖区靠近外直肌腱环上份,邻近眶上裂鼻侧宽部外上区入眶的细小动眼神经上支(支配上睑提肌和上直肌),而粗大的动眼神经下支(支配内直肌、下直肌和下斜肌)从眶上裂鼻侧宽部内下区入眶,相对远离穿通区,造成患者伤眼眼肌非完全性麻痹;动眼神经中的副交感纤维由下斜肌支单独以小支分出(睫状神经节短根)进入睫状神经节换元后,节后纤维(支配瞳孔括约肌和睫状肌)进入眼球参与瞳孔对光反射和眼的调节反射,因而患者伤眼可以有一定程度的对光反射保留。
目前,伤者左眼客观电生理和主观视力检查结果相符,提示其左眼眼肌非完全性麻痹(左上睑下垂遮盖全部瞳孔)基础上伴有严重视功能损害,OAS诊断明确。CT检查证实本例POCI并未累及视神经孔(管),但伤者左眼视功能障碍已达盲目5级,其主要与眶尖穿通处紧邻视神经球后段外上缘,眶壁骨折片易直接损伤和压迫眶尖区、术后继发性炎症和水肿以及伤眼高眼压有关。再者,本例POCI致伤工具为木筷,所致颅脑损伤为开放型,创道深而窄,尽管伤者早期即接受异物取出、抗感染等及时且规范化的治疗,但其术后发生颅内感染的风险仍然较高,伤者再次行左颞叶脓肿清除与本次外伤存在明显因果关系。综上,本例POCI致OAS遗留左眼睑重度下垂遮盖全部瞳孔合并该眼盲目3级以上、继发颅内感染行左颞叶脓肿清除最终分别评定为七级残疾和九级残疾。在实际伤残或伤情鉴定中,要警惕颅脑外伤后并发眶尖综合征的可能,注意结合患者成伤机制和眶尖区神经血管解剖规律、眶尖区受损影像表现以及受检者眼外肌麻痹和视功能减退等情况予以综合分析认定。

