基于WBB分型的胸腰椎肿瘤整块切除手术的安全性和中期随访结果
李柘黄 韦峰 刘忠军 刘晓光 姜亮 吴奉梁 党礌 周华
脊柱肿瘤的手术治疗是一项具有挑战性的课题。脊柱肿瘤包括原发性肿瘤和转移性肿瘤。原发性脊柱肿瘤发病率较低,约占所有原发性骨肿瘤的10%[1]。对于转移性肿瘤而言,脊柱位列肺、肝之后排在第3位好发部位。全身恶性肿瘤患者有60%~70%会发生脊柱转移,10%伴有临床症状[2]。整块切除肿瘤是指将瘤体以一整块的方式完整切取,瘤体被完整地包裹在一层正常无瘤的组织内。1980年,Enneking等[3]提出了四肢骨与软组织肿瘤的整块切除原则。与四肢相比,脊柱的解剖结构存在一定的特殊性。有研究者将四肢肿瘤的整块切除原则应用于脊柱肿瘤患者的治疗中,进而提出了脊柱肿瘤的整块切除原则[4]。此后,Tomita等[5]提出了使用线锯行头尾端和椎弓根截骨的全脊椎整块切除手术技术。Weinstein-Boriani-Biagini(WBB)分型在横断面上以类似钟表的方式将脊椎分为12个放射状区域,同时还以类似靶环的方式分为5个区,可描述肿瘤解剖位置、脊髓周围肿瘤的生长深度以及脊椎周围软组织侵犯程度,对于不同形态的肿瘤提供了个体化的手术切除指导方案,完整切除肿瘤,取得理想的切缘[1]。与Tomita等[5]提出的技术相比,WBB分型指导下的整块切除具有以下优势:(1)更强调直视下通过前方入路取得理想的边界和对重要毗邻结构的安全游离;(2)在椎弓根受到侵犯时,可制定更严格的不经瘤截骨方案;(3)指明了肿瘤切除后合理安全的整块取出途径。WBB分型虽然在一定程度上增加了手术操作的难度,但却体现了更加细致、个体化的切除原则。对于侵袭生长的良性肿瘤、低度恶性的原发性脊柱肿瘤、孤立的转移性脊柱肿瘤,整块切除手术可获得有效的局部控制,并延长患者的生存期,进而改善患者的生活质量[1,4,6-7]。本研究旨在探讨基于WBB分型的胸腰椎肿瘤整块切除手术的安全性和中期随访结果。
资料与方法
一、资料
回顾分析2016年5月至2017年12月在北京大学第三医院骨科基于WBB分型指导下行整块切除方法治疗的18例胸腰椎肿瘤患者的临床资料。其中,男8例,女10例;中位年龄43(16~63)岁。肿瘤类型:原发性肿瘤14例,转移性肿瘤4例。原发性肿瘤中Enneking Ⅲ期肿瘤有骨巨细胞瘤2例,骨母细胞瘤1例;Enneking Ⅰ和Ⅱ期肿瘤有孤立性纤维瘤1例,软骨肉瘤5例,低度恶性血管内皮瘤1例,脊索瘤2例,滑膜肉瘤2例。转移性肿瘤包括肺癌、甲状腺癌、结肠癌和肾癌各1例。6例患者为术后复发予以再次手术。肿瘤累及单节段6例,多节段12例。18例患者的一般临床资料见表1。
二、方法
1.手术方法:手术决策及方案采取多学科会诊模式。所有患者术前均行CT引导下穿刺活检,结合影像学及临床特点进行诊断。通过全身检查排除其他部位转移,尤其是转移性肿瘤患者需行正电子发射计算机断层显像(positron emission tomography and computed tomography,PET/CT)检查。对患者进行全面系统的评估,确定手术耐受性。术前与患者及其家属充分沟通手术获益与风险。基于肿瘤部位、形态、侵袭范围和周围毗邻结构选择手术入路。结合术前影像学检查结果,分析肿瘤形态,并判断侵袭程度。结合周围重要结构解剖,基于WBB分型制定肿瘤游离和切除方案,必要时可牺牲部分神经根。对于复杂病例,联合胸外科、普通外科、血管外科医生共同手术。所有患者术前24 h内在常规局部麻醉下对肿瘤所在节段及上、下2个相邻节段的血管行弹簧圈栓塞。手术开始时,予以静脉氨甲环酸1 g、甲强龙80 mg,此后每2 h追加氨甲环酸1 g。肿瘤切除后的重建方式为后方钉棒系统,前方采用钛网或3D打印人工椎体。在关闭切口前,先使用生理盐水冲洗,之后分别使用0.5 mg/ml顺铂溶液、1%稀碘伏溶液浸泡术区2 min。在关闭切口时,将万古霉素粉末1 g散布于切口各层。如果软组织缺损严重,由整形外科采取皮瓣移植辅助关闭切口。前路经胸腔手术常规放置胸腔闭式引流管。术后预防性使用抗生素,直至拔除引流管。
2.观察指标:切除后的标本即刻行X线和CT扫描,与术前计划进行比对。观察所有患者的一般资料、治疗相关资料以及肿瘤学随访结果。治疗相关资料包括术中出血量、手术时间、手术切缘、围手术期并发症、术后辅助治疗等。围手术期并发症明显改变了患者预期恢复过程定义为重度并发症,否则定义为轻度并发症。手术切除边界结合术者印象、临床检查和病理结果综合判断,包括广泛性边界、边缘性边界和经瘤边界。根据肿瘤病理类型和手术切缘,与肿瘤科医生制定后续放疗和化疗计划。术后每3~6个月复查1次,常规摄X线、MRI、CT,以评估生存情况、局部复发情况及全身转移情况等。
结 果
肿瘤切除方式:全脊椎切除12例,矢状切除6例;单一后入路6例,多入路联合12例。手术时间(538.0±195.8)min,术中出血量(1 919.4±1 115.8)ml。前方重建方式:钛网填充异体颗粒骨融合8例,钛网填充自体颗粒骨融合2例,3D打印人工椎体8例。手术切缘:边缘性切缘12例,经瘤切缘6例。18例患者中12例患者共发生并发症16例次,其中重度并发症6例次,轻度并发症10例次;术中并发症12例次(硬膜撕裂5例次,胸膜撕裂4例次,腹主动脉破裂1例次,髂静脉破裂1例次,术中脊髓损伤1例次),术后并发症4例次(迟发性脊髓缺血1例次,皮瓣坏死1例次,伤口愈合不良1例次,晚期内固定失败1例次)。围手术期无患者病死于并发症。平均住院时间14.7(5~35) d。术后11例患者接受了放疗,2例患者接受了化疗,甲状腺转移肿瘤患者还进行了口服碘-131治疗。
中位随访时间20.5(6~34)个月。1例患者于术后6个月死于肺栓塞。2例患者分别于术后5、20个月出现局部复发,4例患者于术后12~24个月出现远处转移,3例患者出现肺转移(分别为滑膜肉瘤、孤立性纤维瘤、恶性间叶性肿瘤),1例患者出现骨盆转移(甲状腺癌患者),但手术部位未复发。末次随访时,16例患者神经功能为Frankel E级,术中脊髓损伤的患者术后16个月的神经功能为Frankel D级,术后迟发性脊髓损害的患者术后25个月的神经功能为Frankel B级。典型病例见图1、2。
讨 论
近年来,虽然脊柱肿瘤的整块切除技术不断改进发展,但整体预期目标符合肿瘤根治外科学原则,即在保护重要解剖结构的前提下彻底、完整地切除肿瘤。WBB分型结合临床中可能出现的脊柱肿瘤具体形态,通过个性化、具体化的肿瘤切除取出方案指导,帮助脊柱外科医生灵活制定手术方案。本研究对18例脊柱肿瘤患者基于WBB分型进行术前评估并制定手术方案,均按术前计划完成手术。其中,1例患者术前计划矢状切除L4、L5椎体,但由于在前正中入路行血管分离时发生髂静脉破裂出血,修补后L5椎体前方的血管难以继续分离并无法塞入纱布(作为从后方截骨时对髂血管的隔离保护),同时由于成功将肿瘤与L5以下椎体钝性分离,故仅行L4矢状切除,显著增大了对瘤体在L4/5间盘水平蒂部进行分离时保证边界完整的难度,在一定程度上导致了术后复发。其余17例患者术中无明显临时计划变更,提示WBB分型的实用性和可操作性强。在随访期间,仅2例出现了局部复发,提示整块切除手术能够获得良好的局部控制。
全面准确的术前评估是确保治疗效果的前提条件。对于原发性脊柱肿瘤患者,术前评估的重点是明确病理学诊断。流行病学调查数据显示,绝大多数脊柱肿物为转移性肿瘤,较多来自乳腺癌、前列腺癌、肺癌和肾癌等[8]。因此,准确鉴别其是否为脊柱肿瘤以及是原发性还是转移性肿瘤是确保制定正确治疗决策的前提。对于单发的脊柱占位病变患者,CT引导下穿刺活检是常规的术前诊断措施。对于诊断不明确且有神经压迫症状的患者,贸然实施姑息性的减压固定手术会导致患者丧失通过理想的边界彻底切除肿瘤的可能性,减少患者的生存时间[1,9]。对于脊柱转移性肿瘤患者,术前评估的重点是全身肿瘤学分期,权衡非手术治疗和手术治疗效果、姑息性手术和根治性整块切除手术的远期获益情况。手术治疗还需要结合放疗、化疗等手段进行综合治疗。对于符合条件的患者,整块切除手术可有效控制局部复发,延长患者的生存时间,改善其生活质量[10-12]。随着辅助治疗技术的不断进步,脊柱转移性肿瘤综合治疗的重要性日渐显著[13-15]。在治疗过程中,手术只是综合治疗的一部分,应加强多学科协作。本研究中4例患者为脊柱转移性肿瘤,术前均行包括PET/CT在内的系统性评估,术后均行放疗、化疗等辅助治疗。其中,1例肺癌转移患者于肺叶切除术后2年发现了T12椎体单发转移,予以整块切除手术,随访19个月未见局部复发和其他部位转移;1例甲状腺癌转移患者于术后20个月出现骨盆转移;其余2例截至末次随访均未出现局部复发和转移。值得注意的是,有3例原发性肿瘤患者术后发生远处转移。相比乳腺癌、肾癌、肺癌等转移性脊柱肿瘤,原发性骨肿瘤由于发病率较低,病理类型多样,尚缺乏有效的全身药物治疗方案。
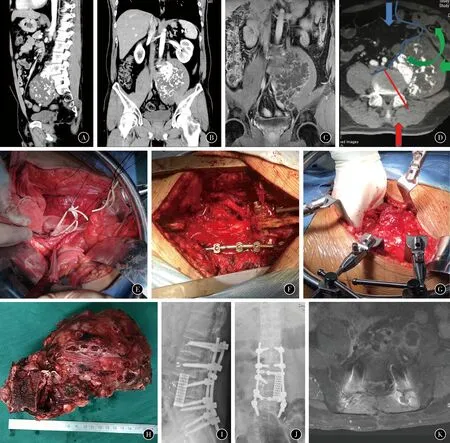
图1患者男,38岁,腰痛伴腹部不适3个月A~CCT和MRI示L4椎体左侧前方不规则巨大肿物,大小9.7 cm×9.2 cm×14.6 cm,术前穿刺提示高分化软骨肉瘤D手术计划示意图。首先经前正中入路将肿瘤与输尿管、髂血管分离直至椎体前方并加以隔离;然后经后正中入路分离神经根,L4~5椎体矢状截骨,后方固定;最后经左侧前方入路分离肿瘤外侧,整块取出肿瘤,行前方重建E由于经前正中入路L5以下水平髂血管游离困难,术中出现髂静脉破裂,难以确保L4~5椎间盘以下在髂血管和椎体间塞入纱布以保证后方行L5截骨时不伤及髂血管,同时由于成功将肿瘤与L5以下椎体钝性分离,故决定仅行L4矢状切除,保留L5椎体F经后入路游离左L2~4神经根并行矢状截骨G经左侧方入路游离并取出瘤体,手术时间1 002 min,出血量5 250 mlH术后标本I,J术后X线K术后20个月CT示L5~S1水平左前方局部复发
对于脊柱肿瘤尤其是原发性脊柱肿瘤,首次外科治疗对于预后至关重要。如果手术是以根治性治疗为目标,整块切除是首选的手术方式。虽然这对手术技术的要求较高,甚至为了取得理想的边界往往需要牺牲肿瘤周围的正常组织,如胸膜、硬膜、肌肉、神经根、血管等,但是从远期控制局部复发的角度考虑,患者可以取得更理想的预后[1]。试图减少并发症而采取较为保守的手术方案会显著增加复发的风险。从某种角度而言,局部复发也属于一种并发症,而且是最严重的并发症[16]。脊柱肿瘤的诊断和治疗需要在具有一定经验技术的医疗中心进行,不规范的手术不但违背肿瘤学原则,而且会导致必然的局部进展,更为补救性翻修手术带来了极大的难度,增加并发症发生率[16]。Luzzati等[9]回顾分析了56例接受补救性翻修手术的原发性脊柱肿瘤患者的病历资料,发现73.2%的患者发生了并发症;第1年存活率为82.1%;此后每年以约10%的速度递减至第5年的42.1%,26.8%的患者术后出现局部复发,中位复发时间为22个月;补救手术的边界对局部复发时间和生存时间无显著影响,考虑是因为第一次不规范的手术影响了患者的预后。本研究患者中,有6例为复发性肿瘤,其中于外院进行首次手术的5例患者不符合肿瘤学切除原则,3例为经瘤刮除手术,2例为出现神经功能缺损未取得病理诊断下贸然行姑息减压固定手术,术后也未积极随访;至北京大学第三医院骨科就诊时肿瘤体积及侵袭范围非常大,其中5例肿瘤累及3个节段,1例累及2个节段。此6例患者术后均出现并发症,其中3例出现严重并发症;中位随访时间12.5个月,1例患者于术后6个月病死于肺栓塞,1例患者于术后5个月局部复发,1例患者无局部复发但于术后24个月出现多发肺转移。
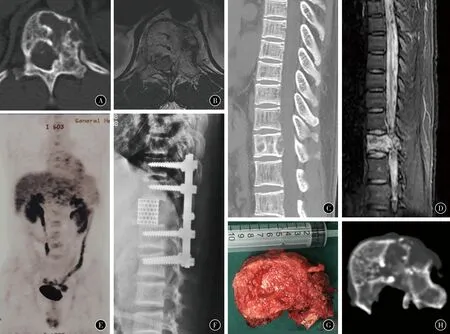
图2患者男,33岁,术前11个月因腹痛于外院诊断为右半结肠癌合并T12椎体转移。行右半结肠癌根治术,术后化疗,5个月前出现机械性疼痛。行靶向治疗及T12转移灶射波刀治疗,疼痛症状无明显缓解,疼痛数字评分(NRS)7分A~D术前CT和MRI示T12椎体及左侧椎弓根骨质破坏,硬膜囊受压E术前PET未见全身其他部位转移F~H行后路肿瘤整块切除,术后标本、CT示椎弓根截骨处不经瘤。术后34个月未见局部复发和远处转移
虽然脊柱肿瘤的整块切除手术可显著改善患者的预后,但手术相关并发症并不少见,有时甚至是致命的。Boriani等[17]回顾分析了134例(原发性肿瘤90例,转移性肿瘤44例)行整块切除手术患者的病历资料,发现47例(34.3%)患者发生了并发症,并发症发生例次70例次,包括重度并发症41例次和轻度并发症29例次,3例(2.0%)患者死于并发症。引起并发症的危险因素包括既往接受过不规范的手术、多节段切除、一期联合入路手术,再手术的主要原因包括肿瘤复发、内固定失败、伤口裂开、血肿和主动脉夹层。在手术相关并发症中,致死性并发症更需要引起医生的警惕和重视。原发性脊柱肿瘤整块切除手术围手术期病死率为0~7.7%,呼吸衰竭是最常见的病死原因,伤口并发症和大出血是最常见的并发症[4]。术中大血管损伤往往是最凶险的并发症。本研究1例患者出现腹主动脉破裂,1例患者出现髂静脉破裂,均在术中予以即刻修补,未产生严重后果。对于脊柱外科医生,胸腹部的侧方和前方入路往往比较生疏,此时联合经验丰富的胸外科、普通外科、血管外科医生进行会诊必不可少,多学科的密切合作是减少手术相关并发症的重要因素。除外手术技术,对于手术并发症的控制还需要多种措施综合辅助。为减少术中出血量,可采取术前24 h肿瘤动脉栓塞,术中经静脉予以氨甲环酸,尽量选择超声骨刀截骨等方法。脊柱肿瘤手术切口感染相关翻修率在文献报道中高达34%[18]。本研究中采取的预防切口感染的方法包括关闭切口前稀碘伏溶液浸泡和局部应用万古霉素粉末,术后预防性应用更有效的广谱抗生素。对于脊柱肿瘤患者而言,术后感染往往是灾难性的,而且还会耽误后续的放疗、化疗等,因此建议积极采取预防性抗生素应用方案。内固定失败是常见的晚期手术并发症之一,尤其是随着肿瘤学治疗效果的进步,患者获得了更长的生存期,对脊柱重建的可靠性提出了更高的要求。本研究较早的病例选择多孔钛网填充颗粒骨进行前方重建,随着技术的进步部分病例采用3D打印人工椎体进行前方重建,但确切的有效性尚待长期随访结果证实。
对于脊柱肿瘤整块切除手术而言,WBB分型可以提供实用可靠的手术方案指导,使手术取得理想的效果,但手术相关并发症不容忽视,手术技术经验和多学科紧密协作是保障疗效的前提条件。

