IGF-1及其相关性因素对2型糖尿病并发骨质疏松的影响研究
王 荣,贾爱华,刘新艳 ,井长信,马江卫
1.陕西省榆林市第一医院内分泌科(榆林 719000);2 陕西省榆林市第一医院骨一科(榆林719000)
随着我国社会老龄化形势日趋严峻,我国2型糖尿病(Type 2 diabetes,T2DM)的患病率已从1980年的0.67%飙升至2013年的10.4%[1]。骨质疏松(Osteoporosis,OP)是同样一种增龄相关性疾病,以骨量低、骨组织微结构损坏,导致骨脆性增加,易发生骨折为特征的全身性骨病,是2型糖尿病的并发症之一,且糖尿病已被认定为骨质疏松症的主要危险因素之一[2]。胰岛素样生长因子-1(insulin-like growth factors,IGF-1) 是一种具有胰岛素样代谢效应的多肽类物质,可增加胰岛素敏感性同时促进骨质合成代谢,抑制骨骼的分解代谢,因而参与T2DM及OP的发生。此次通过测定T2DM并发OP患者体内IGF-1水平,分析其可能的相关影响因素,进而探讨T2DM并发OP的危险因素,为提高临床早期诊断及开展早期干预治疗提供依据。
对象与方法
1 研究对象 选取2016年1月至2018年1月我院就诊的T2DM并发OP患者40例为观察组,其中男性15例,女性25例,同期40例无OP的T2DM患者为对照组,其中男性13例,女性27例。纳入标准:①符合1999年WTO推荐的T2DM诊断标准,均采用口服降糖药物治疗;②双能X线骨密度仪检测腰椎1-4(L1-4)及左侧股骨颈骨密度值,至少一处测量T值低于-2.5被判定为OP;③治疗前6个月未使用抗骨质疏松药物治疗。排除标准:①1型糖尿病、妊娠期糖尿病及其他特殊类型糖尿病;②其他继发性骨质疏松患者;③常年服用激素或影响骨代谢的药物;④严重的器质性或精神性疾病、严重的肝肾功能不全、恶性肿瘤、不能完成随访或认知功能障碍者。
2 研究方法 收集患者各项临床资料。采用美国Hologic Explorer双能X线吸收检测机检测腰椎1-4(L1-4)及左侧股骨颈骨密度(Bone mineral density,BMD)。研究对象均在治疗前空腹抽取静脉血6ml,分离血清,于-80℃保存血清,统一上机检测。采用葡萄糖氧化酶法检测空腹血糖(Fasting plasma glucose,FPG),放射免疫法测定血清空腹胰岛素(Fasting insulin,FINS)及25(OH)D;高压液相色谱法测定糖化血红蛋白(Glycosylated hemoglobin A1c,HbA1c);采用酶联免疫吸附法测定患者血清IGF-1、Ⅰ型原胶原N-端前肽(Procollagen type 1 N-peptide,P1NP)及血清Ⅰ型胶原羧基端肽(Type 1 collagen carboxy terminal peptide,β-CTX);常规生化检测血清电解质;采用稳态模型分析法计算胰岛素抵抗指数(HOMA-IR=空腹血糖×空腹胰岛素/22.5)[3]。

结 果
1 两组各项临床资料比较 与对照组比较,观察组IGF-1、BMD及25(OH)D水平显著降低,而FPG、FINS、HOMA-IR、HbA1c及β-CTX显著升高,且差异具有统计学意义。两组年龄、糖尿病病程、BMI、P1NP、血钙及血磷比较无统计学差异(均P>0.05),见表1。
2 T2DM合并OP的Logistic 回归分析 二元 Logistic回归分析显示低水平的IGF-1及25(OH)D与高水平的FBG、FINS、HOMA-IR、 HbA1c及β-CTX是T2DM并发OP的危险因素,见表2。
3 观察组IGF-1与其他检测指标的相关性分析 观察组IGF-1水平与FPG、FINS、HOMA-IR、β-CTX显著负相关,而与BMD、25(OH)D显著正相关,见表4。
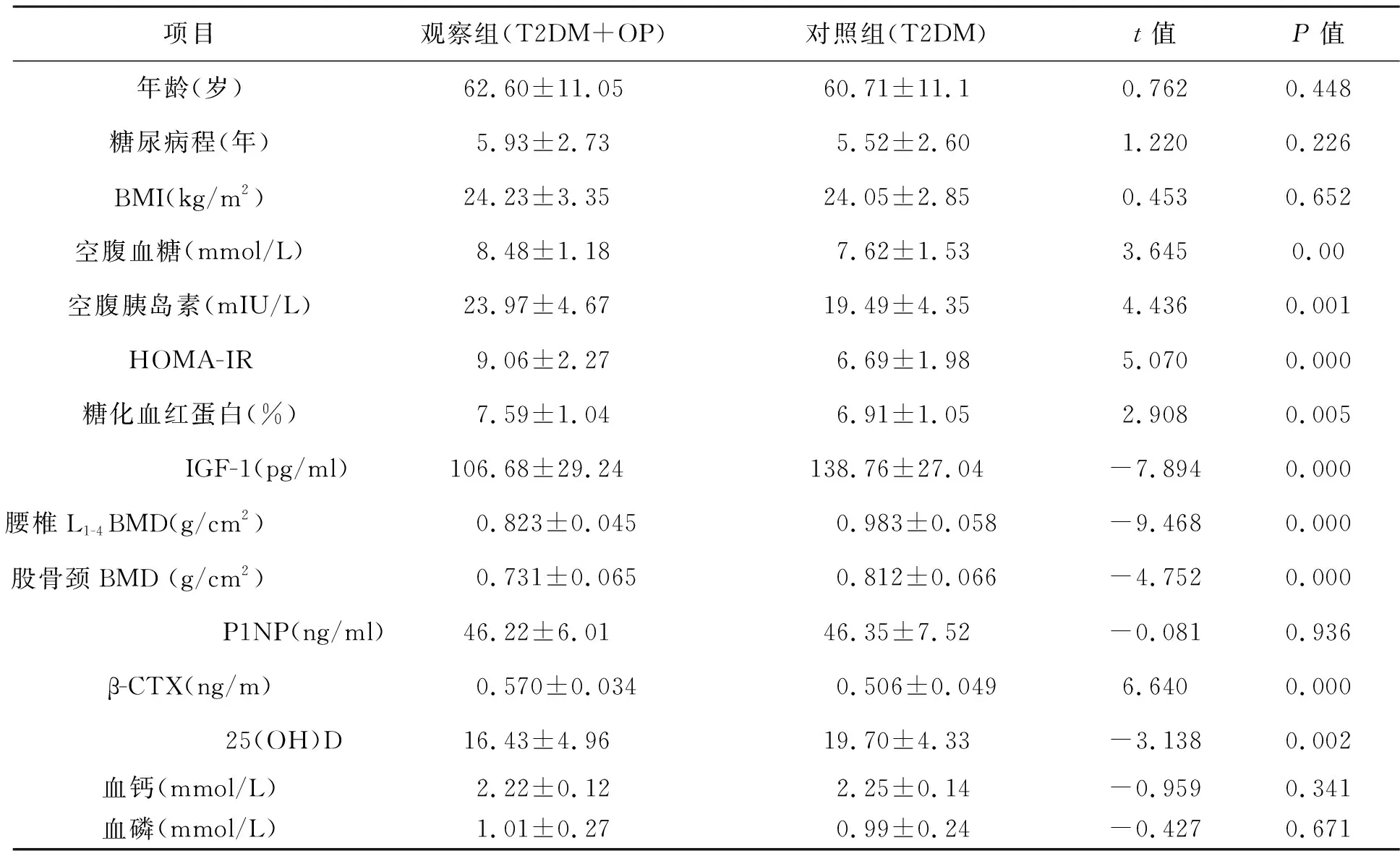
表1 两组各项观察指标比较
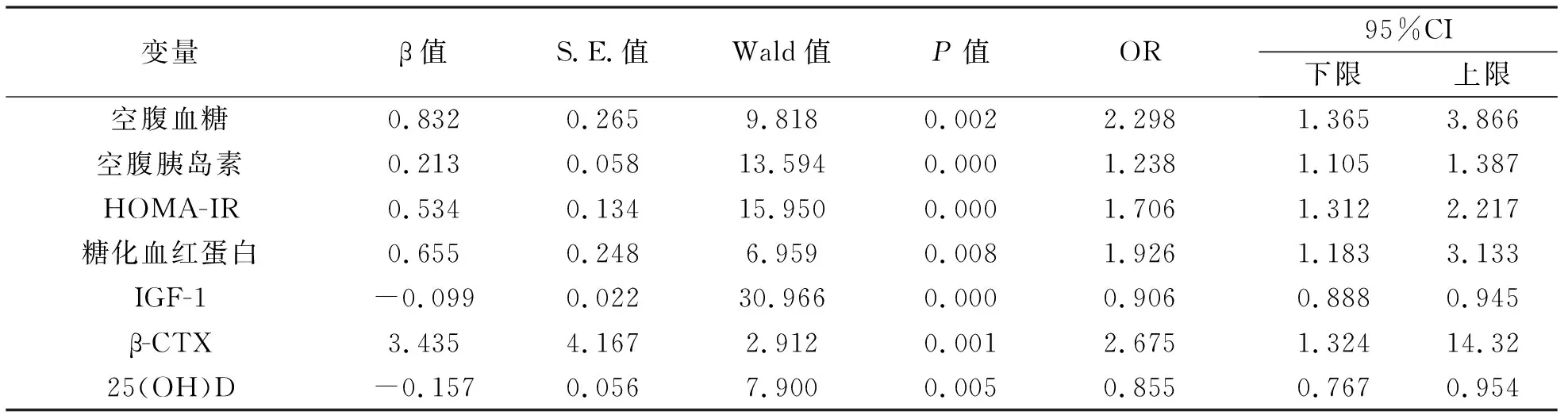
表2 T2DM 并发 OP 的相关危险因素分析
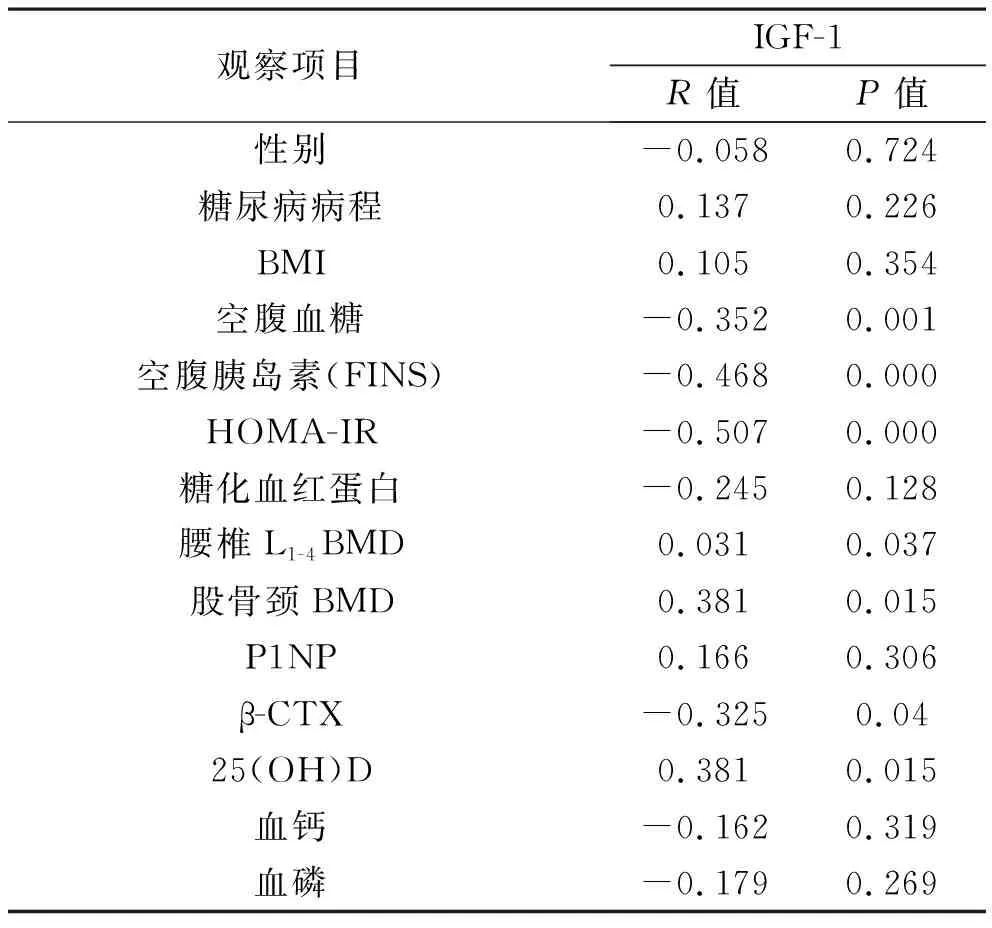
表3 观察组 IGF-1 水平与其他观察指标的相关性分析
讨 论
老龄化社会的加速进程使T2DM并发OP的患病率逐年攀升。意大利一项流行病学调查2006-2010年177639例70~79岁老年脆性骨折患者,发现糖尿病患病率高达21.1%,其中男性27%,女性25%,研究数据显示糖尿病是OP及其脆性骨折的危险因素[4]。已证实长期的高血糖将增加患者骨折风险[5-6]。虽然我国尚缺乏大型的流行病学调查数据,但我国2型糖尿病患病率远超意大利,因此我国T2DM并发OP的患病率形势严峻。公认BMD作为诊断OP的金标准,但研究结果显示T2DM患者BMD可升高、降低或不变,因此在T2DM中BMD诊断价值存在争议[7],仅仅以BMD作为T2DM并发OP的唯一诊断标准难免会出现误诊或漏诊[8-9]。T2DM并发OP发病机制复杂,当机体长期处于高血糖高渗状态,尿钙增多,血钙水平相对较低,导致骨钙入血及甲状旁腺激素的分泌增加,二者均可导致破骨细胞活性增强,从而诱发OP的发生,其它影响因素还包括血糖及胰岛素水平、晚期糖基化终末产物、胰岛素样生长因子、维生素D水平、甲状旁腺素水平、骨钙素、肿瘤坏死因子-α及降糖药物等[10-12]。温庆泽等研究结果显示老年糖尿病合并OP的危险因素包括年龄、病程、FINS、体重指数、糖化血红蛋白水平等[13]。近年来细胞因子在T2DM并发OP中的发病机制研究越来越受到重视。长期高血糖使生长激素/IGF-1轴功能异常,IGF-1水平降低可能是导致T2DM并发OP的重要因素之一。
IGF-1是一种与胰岛素分子结构类似的单链多肽,垂体生长激素和胰岛素联合调控肝脏IGF-1的分泌。IGF-1结构与胰岛素相似,因此具有类胰岛素的降糖及促进骨细胞分化与增殖的生理作用,其次IGF-1促进肾脏1,25(OH)2D的生成,从而增加肠道钙的吸收,促进骨基质合成,防止骨钙流失,从而维持骨量和骨密度[14-15]。由于IGF-1兼具降糖及维持骨量的作用,因此已成为糖尿病合并OP发病机制研究的热点,多数调查研究结果显示糖尿病合并OP或骨量减少患者体内IGF-1水平显著降低,IGF-1降低是OP脆性骨折的危险因素之一[16-19]。
已知1型糖尿病发生OP与体内胰岛素缺乏相关,胰岛素可直接作用于成骨细胞表面相应受体,发挥促进骨胶原合成的作用[20]。而2型糖尿病早期主要以胰岛素抵抗为主,研究发现IGF-1基因缺失的患者体内存在严重的胰岛素抵抗[21],T2DM并发OP患者体内IGF-1降低与胰岛素抵抗相关[22],推测IGF-1可能参与T2DM发病。此次研究发现在T2DM并发OP的患者体内IGF-1水平显著降低同时伴有FPG、FLNS、HOMA-IR及HbA1c的升高,且IGF-1水平与FPG、FLNS及HOMA-IR负相关。IGF-1水平降低促进T2DM并发OP的机制可能是由于早期T2DM患者体内存在显著的胰岛素抵抗,胰岛素生物利用度及活性降低,其促进骨形成作用降低,其次胰岛素调控IGF-1分泌效能减弱,导致肝脏IGF-1分泌减少,降低的IGF-1反过来刺激生长激素的分泌,从而导致胰岛素拮抗激素的分泌过多,降低胰岛素的敏感性,加重体内胰岛素抵抗,从而促进OP的发生。骨转换标志物β-CTX反映了骨吸收过程中的胶原降解水平,是预测骨质疏松性及脆性骨折发生风险的敏感标志物。已有研究发现游离状态下的IGF-1水平与β-CTX水平显著负相关[23]。此次研究再次证实IGF-1与β-CTX水平负相关,且β-CTX是T2DM并发OP的危险因素之一。维生素D通过促进肠钙吸收,从而加速骨骼矿化,抑制成骨细胞凋亡,最终促进骨的形成。IGF-1促进肾脏1,25(OH)2D的生成,因此当IGF-1水平降低时可导致1,25(OH)2D 合成减少,加速OP的发生。此次研究结果提示T2DM并发OP的患者体内IGF-1水平的降低不仅可反映糖代谢紊乱及胰岛素抵抗的严重程度,还可能提升β-CTX水平促进破骨细胞生物活性,并抑制1,25(OH)2D的生成,因此推测低水平IGF-1可导致T2DM并发OP。
T2DM并发OP的发病率呈逐年上升趋势,由此引发的骨折及其并发症大大降低了患者的生活质量,导致患者的致残及病死率升高。结果显示低水平的IGF-1及25(OH)D、严重的糖代谢紊乱及胰岛素抵抗是T2DM并发OP的危险因素。良好的血糖控制可改善体内IGF-1水平,进而改善胰岛素抵抗程度,IGF-1可作为T2DM并发OP的早期诊断指标之一。应对有上述危险因素的T2DM患者进行积极的早期干预治疗及监测,从而降低T2DM并发OP的风险。

